- Skip Navigation
- Skip to contents

Articles
- Page Path
- HOME > J Korean Acad Nurs > Volume 53(6); 2023 > Article
- Research Paper Development of Nursing Clinical Judgment Scale
- Shi Nae Kwon, Hyojung Park
-
Journal of Korean Academy of Nursing 2023;53(6):652-665.
DOI: https://doi.org/10.4040/jkan.23042
Published online: December 31, 2023
-
Corresponding author:
Hyojung Park,
Email: hyojungp@ewha.ac.kr
Abstract
Purpose
This study aimed to develop a nursing clinical judgment scale (NCJS) and verify its validity and reliability in assessing the clinical judgment of nurses.
Methods
A preliminary instrument of the NCJS comprising 38 items was first developed from attributes and indicators derived from a literature review and an in-depth/focus interview with 12 clinical nurses. The preliminary tool was finalized after 7 experts conducted a content validity test based on a data from a preliminary survey of 30 hospital nurses in Korea. Data were collected from 443 ward, intensive care unit, emergency room nurses who voluntarily participated in the survey through offline and online for the verification of the construct validity and reliability of the scale.
Results
The final scale comprised 23 items scored on a 5-point Likert scale. Six factors – integrated data analysis, evaluation and reflection on interventions, evidence on interventions, collaboration among health professionals, patient-centered nursing, and collaboration among nurse colleagues – accounted for 64.9% of the total variance. Confirmatory factor analysis supported the fit of the measurement model, comprising six factors (root mean square error of approximation = .07, standardized root mean square residual = .04, comparative fit index = .90). Cronbach’s α for all the items was .92.
Conclusion
The NCJS is a valid and reliable tool that fully reflects the characteristics of clinical practice, and it can be used effectively to evaluate the clinical judgment of Korean nurses. Future research should reflect the variables influencing clinical judgment and develop an action plan to improve it.
Published online Dec 31, 2023.
https://doi.org/10.4040/jkan.23042
-
- 이화여자대학교 간호대학
- College of Nursing, Ewha Womans University, Seoul, Korea.
- 이화여자대학교 간호대학
- Address reprint requests to: Park, Hyojung. College of Nursing, Ewha Womans University, 52 Ewhayeodae-gil, Seodaemun-gu, Seoul 03760, Korea. Tel: +82-2-3277-2824, Fax: +82-2-3277-2850, Email: hyojungp@ewha.ac.kr†현재 소속: 이대서울병원 간호부†Current affiliation: Department of Nursing, Ewha Womans University Seoul Hospital, Seoul, Korea
This is an Open Access article distributed under the terms of the Creative Commons Attribution NoDerivs License. (http://creativecommons.org/licenses/by-
Abstract
Purpose
This study aimed to develop a nursing clinical judgment scale (NCJS) and verify its validity and reliability in assessing the clinical judgment of nurses.
Methods
A preliminary instrument of the NCJS comprising 38 items was first developed from attributes and indicators derived from a literature review and an in-depth/focus interview with 12 clinical nurses. The preliminary tool was finalized after 7 experts conducted a content validity test based on a data from a preliminary survey of 30 hospital nurses in Korea. Data were collected from 443 ward, intensive care unit, emergency room nurses who voluntarily participated in the survey through offline and online for the verification of the construct validity and reliability of the scale.
Results
The final scale comprised 23 items scored on a 5-point Likert scale. Six factors– integrated data analysis, evaluation and reflection on interventions, evidence on interventions, collaboration among health professionals, patient-centered nursing, and collaboration among nurse colleagues – accounted for 64.9% of the total variance. Confirmatory factor analysis supported the fit of the measurement model, comprising six factors (root mean square error of approximation = .07, standardized root mean square residual = .04, comparative fit index = .90). Cronbach’s α for all the items was .92.
Conclusion
The NCJS is a valid and reliable tool that fully reflects the characteristics of clinical practice, and it can be used effectively to evaluate the clinical judgment of Korean nurses. Future research should reflect the variables influencing clinical judgment and develop an action plan to improve it.
서론
1. 연구의 필요성
환자의 건강요구 변화, 새로운 정보와 지식의 증가 등에 따라 간호사는 다양한 상황에서의 체계적인 문제해결력 및 임상판단 능력이 더욱 요구되고 있다[1, 2]. 임상판단은 수집된 자료의 의미와 변화 추이를 분석하고, 이에 따른 환자 모니터, 우선순위 결정, 결과에 대한 재평가 및 평가 등을 포함하며[3], 임상판단 능력의 개발은 복잡한 임상환경에서 안전한 환자 치료의 핵심으로 제시되고 있다[2].
새로 졸업한 간호사의 경우에 11%만이 환자 상태의 긴급한 변화를 인식하고, 이러한 상황에 적절히 대처하는 능력을 갖춘 것으로 나타났다[3]. 또한 임상경력 3년 미만인 간호사들도 임상판단 능력이 부족한 것으로 나타났다[4]. 환자의 상태 변화는 질병이나 치료에 대한 반응의 결과로[5], 이에 대한 판단의 오류나 지연은 환자 치료의 질, 환자 만족도, 간호사의 직업 만족도, 환자의 부작용 증가, 입원 기간 및 재입원 증가를 가져온다[6].
이에 2019년 미국 국가간호면허위원회(National Council of State Boards of Nursing)는 간호 과정을 기반으로 확장된 임상판단 모델을 설명하면서, 임상판단의 중요성을 부각시켰다[7]. 최근 사례, 개념, 시뮬레이션, 멘토십 기반의 교육, 개별화된 코칭 등과 같은 임상판단을 높이기 위한 다양한 교육학적 접근 또한 이루어지고 있다[8]. 이러한 교육방법과 함께 임상판단을 측정하는 연구가 많이 수행되고 있지만, 선행 연구에서 임상판단의 정의와 개념은 명확하게 규정되지 않았다[9].
임상판단은 임상추론, 비판적 사고 및 임상 의사 결정이라는 용어와 종종 같은 의미로 사용된다[1, 9, 10]. 차이를 살펴보면 비판적 사고는 ‘일반적 상황’에 적용되며, 임상추론과 임상판단은 ‘임상 상황’에 적용되는 구체화된 개념이다. 또한 임상추론은 ‘과정’이라는 측면에, 임상판단은 ‘최종결정이나 액션’이라는 측면에서 차이를 보인다[10]. 임상상황에서의 ‘의사결정’이라는 특성이 임상판단의 정의에 반복적으로 기술되면서, 임상의사결정능력과 거의 동일한 개념으로 보았다[1, 10]. 그러나 임상판단은 비판적 사고와 의사결정의 관찰된 결과로 나타나며, 간호지식을 활용한 반복적인 의사결정 과정을 말한다[11]. Connor 등[9]의 임상판단 개념분석 연구에서 이용 가능한 정보로부터의 임상적 추론능력, 이론적 교육과 지식 및 임상 경험을 포함하여 자신의 지식 기반을 도출할 수 있는 능력, 환자/가족/다학제간 팀원과 자신을 고려해 행동하는 성찰 과정이 임상판단의 속성으로 도출되었다.
Tanner [12]의 임상판단 모델(Clinical Judgment Model)은 가장 대표적인 모델로, 임상적 판단이 요구되는 상황에서 ‘간호사처럼 사고하기’ 과정을 설명하였다. 인지(noticing), 해석(interpreting), 반응(responding) 및 성찰(reflecting)의 총 4단계로 이루어지며, 성찰을 통해 다음 임상판단의 과정에 영향을 주는 역동적이고 순환적인 과정을 거치면서 지속적으로 학습하고 발전함을 보여준다[13]. 이는 간호사의 배경 및 전문적 경험, 환자와의 관계, 임상 상황 등에 따라 영향을 받는다[12, 13].
최근 임상판단을 향상시키기 위한 방법에 관심이 높지만[2, 7], 실제 임상판단을 측정하는 도구의 사용에는 제한점이 있다. 개념의 혼용으로 임상판단은 Jenkins [14]의 임상의사결정능력척도(Clinical Decision Making in Nursing Scale), Facione와 Facione [15]의 비판적 사고력평가도구(California Critical Thinking Skill Test)로 측정되었다. Tanner [12]의 임상판단 모델을 기반으로 한 Lasater [16]의 임상판단 루브릭은 가장 대표적인 평가도구이며, 설명식 채점기준으로 교수자가 학습자의 관찰 가능한 동작을 평가한다. 인지 영역(초점을 맞춘 관찰, 기대 양상과의 차이, 정보 추구), 해석 영역(우선순위 결정, 자료의 이해), 반응 영역(자신 있는 태도, 명확한 의사소통, 잘 계획된 중재/융통성, 술기 숙련성), 성찰 영역(대안수립평가/자기분석, 개선의지)으로 구성되어 있다[16]. 11개의 하부 영역으로 구체화되어 시뮬레이션, 임상 환경 및 디브리핑 평가를 포함한 다양한 용도의 사용도 검증되어 널리 사용되며[17], 자가평가인 경우에도 유용한 것으로 나타났다[4, 18]. 그러나 관찰 평가 도구이기 때문에 복잡한 임상 환경에서 자료를 해석하거나 중재 후 성찰하는 간호사의 행동을 관찰하기 어렵다는 단점이 제기되었다[2, 19]. 또한 임상판단 측정의 관찰자 간 신뢰도 평가 문제 때문에[19] 병원에서 실제적 사용이 어려운 단점이 있다. 최근 간호사의 자가평가로 측정되는 임상판단 도구로 Kawase 등[17]의 Clinical Judgment Scale이 개발되었으며, 총 23문항으로 구성되어 있다. 이론적/실제적 추론(theoretical and practical reasoning)과 관찰에 의한 상태 파악(grasping the condition by observation)이라는 측면에서 Tanner [12]의 인지, 해석, 반응 영역에 따른 구체적인 문항이 포함되었다. 그러나 추론과 관찰이라는 실무역량 측면의 영역을 중점적으로 다루었으며, Tanner [12]의 성찰 단계는 포함되지 않았다. 의사결정에서의 동료 협력은 임상판단의 중요한 요소로[13], 환자의 상태 파악 및 이에 따른 판단은 실무역량 외에 사회적 역량 또한 필요함을 시사한다. 또한 국내에서 임상판단 도구 개발에 대한 선행연구가 없는 실정으로, 문헌고찰을 바탕으로 현장연구를 통해 최근 국내 임상환경을 반영하고자 하였다. 자가평가 도구는 총괄적인 평가보다 행동에 대한 성찰을 위한 촉매제 역할을 하게 되어[19], 임상판단의 구성요인은 본인의 중재 행위에 대한 반추 및 수준에 대한 성찰적 평가를 가능하게 한다[2, 19]. 이는 임상판단의 속성과 문항을 통해 자신의 임상적 판단수준을 정확하게 인지하고, 이를 바탕으로 부족한 임상판단 영역에 대한 교육을 제공하는 데 유용함을 알 수 있다.
기존 국내외 선행연구에서 임상판단은 주로 간호 교육측면에서 간호대학생 혹은 초보간호사를 대상으로 한 평가에 초점을 맞춰 측정되고 있다[2, 4, 8, 18]. 기존 측정도구들의 제한점은 대부분 임상적으로 추론하는 능력의 특성에 중점을 두었으며, 주요 다른 속성인 환자 중심, 성찰적 과정의 적용, 다학제간 팀 협력 등에 대한 측면을 고려하지 못하였다는 데 있다. 이는 임상판단이 자료 수집, 자료의 의미 해석 및 결론 도출의 측면을 가지고 있지만, 다른 개념들과 차이점이 있음을 보여준다. 본 연구에서 개발하고자 하는 임상판단 평가 측정도구는 임상에서 수집된 환자의 자료를 분석하고, 이에 맞는 간호중재를 수행하고, 결과에 따른 자기 성찰을 포함하는 자가평가 도구이다. 임상판단은 경험과 교육을 통해 지속적으로 발달하는 역량으로[13], 이를 향상시키기 위해 효과적인 측정이 필요하다. 이에 본 연구는 Tanner [12]의 임상판단 모델을 바탕으로 국내 임상환경의 특성을 반영하여 임상판단의 구성요인에 대해 알아보고, 이를 측정하는 도구를 개발하고자 한다.
2. 연구의 목적
본 연구의 목적은 간호사의 임상판단을 측정하는 도구를 개발하는 것으로, 구체적인 목적은 다음과 같다.
첫째, 간호사의 임상판단 측정도구(nursing clinical judgment scale)를 개발한다.
둘째, 개발한 임상판단 측정도구의 타당도와 신뢰도를 검증한다.
연구 방법
1. 연구 설계
본 연구는 간호사의 임상판단을 측정하는 도구를 개발하고 평가하는 방법론적 연구이다.
2. 도구개발과정
본 연구는 도구개발단계와 도구검증단계의 2단계로 진행되었으며, DeVellis [20]의 도구개발 지침을 근거로 하였다.
1) 도구개발단계
(1) 개념적 기틀
도구개발단계에서는 측정개념을 명확화하기 위하여 혼종 모형[21]의 개념분석 절차에 따라 간호사의 임상판단에 대한 개념과 그 속성을 확인하고 개념적 기틀을 구성하였다. 혼종모형은 이론적 단계, 현장작업 단계, 최종분석 단계의 3가지 단계를 거치며[21], 정의와 측정의 필수적인 면에 중점을 두어 간호 관점에서 타당화 되지 않은 개념을 파악하는 데 효과적이다[22]. 이론적 단계의 문헌고찰은 국외문헌의 경우 최근 10년 이내의 학술지 중 ‘Clinical judgment’, ‘Nurse’를 and로 조합하여 PubMed, CINAHL (Cumulative Index to Nursing and Allied Health Literature)에서 검색하였다. 총 1,376편 중 제목과 초록을 확인하여 중복된 부분과 임상판단의 개념이 포함되어있지 않고, 임상판단의 평가 방법이 명확하게 제시되지 않아 속성을 확인하기 어려운 연구를 제외하여 22편의 문헌을 선정하였다. 국내문헌은 학술연구정보 서비스(Research Information Sharing Service, RISS), 한국학술정보(Koreanstudies Information Service System, KISS)에서 ‘임상판단’과 ‘간호’를 조합하여 최근 10년 이내의 학술지논문을 검색하여 총 67편 중 임상판단의 개념과 속성을 포함한 본문을 확인하여 5편을 분석하였다. 국내 연구는 선행연구가 부족하여 선행 논문의 참고문헌에서 임상판단의 개념과 속성을 포함한 논문을 찾는 수기 검색 방법도 포함하여 분석하였다. 도구의 대상은 간호대학생과 전문간호사, 지역사회 간호사를 제외한 병원에서 근무하는 일반간호사를 대상으로 하였다. 현장연구단계에서 총 10인의 일반간호사와 2인의 간호관리자를 대상으로 면담을 시행하였다. 면담 질문은 Tanner [12]의 임상판단 모델을 적용하여 인지, 해석, 반응, 성찰의 4단계를 토대로 한 반구조화된 개방형 질문으로 자유롭게 답변하도록 하였다. 주요 질문은 (환자가 입원 시) ‘어떻게 환자의 상태에 대해 사정하십니까?’, (응급상황이나 증상 호소 시 환자의 상황에 대해) ‘어떻게 환자의 상태를 인지했습니까?’, ‘환자의 상황에 대한 세부 정보를 어떻게 추론했습니까?’, ‘수집한 자료를 통해 어떻게 중재를 계획하나요?’, ‘중재를 수행할 때 고려하는 내용이 무엇인가요?’, ‘간호 수행을 하고 나서 어떻게 하나요?’이었다. Elo와 Kyngäs [23]의 귀납적 접근법에 따라 자료를 읽는 과정에서 의미있는 진술을 찾아 유사한 내용끼리 분류하여 하위범주를 형성하면서 더 높은 수준의 범주로 추상화하는 과정의 반복을 통해 분석하였다.
(2) 예비문항 구성과 도구의 척도 결정
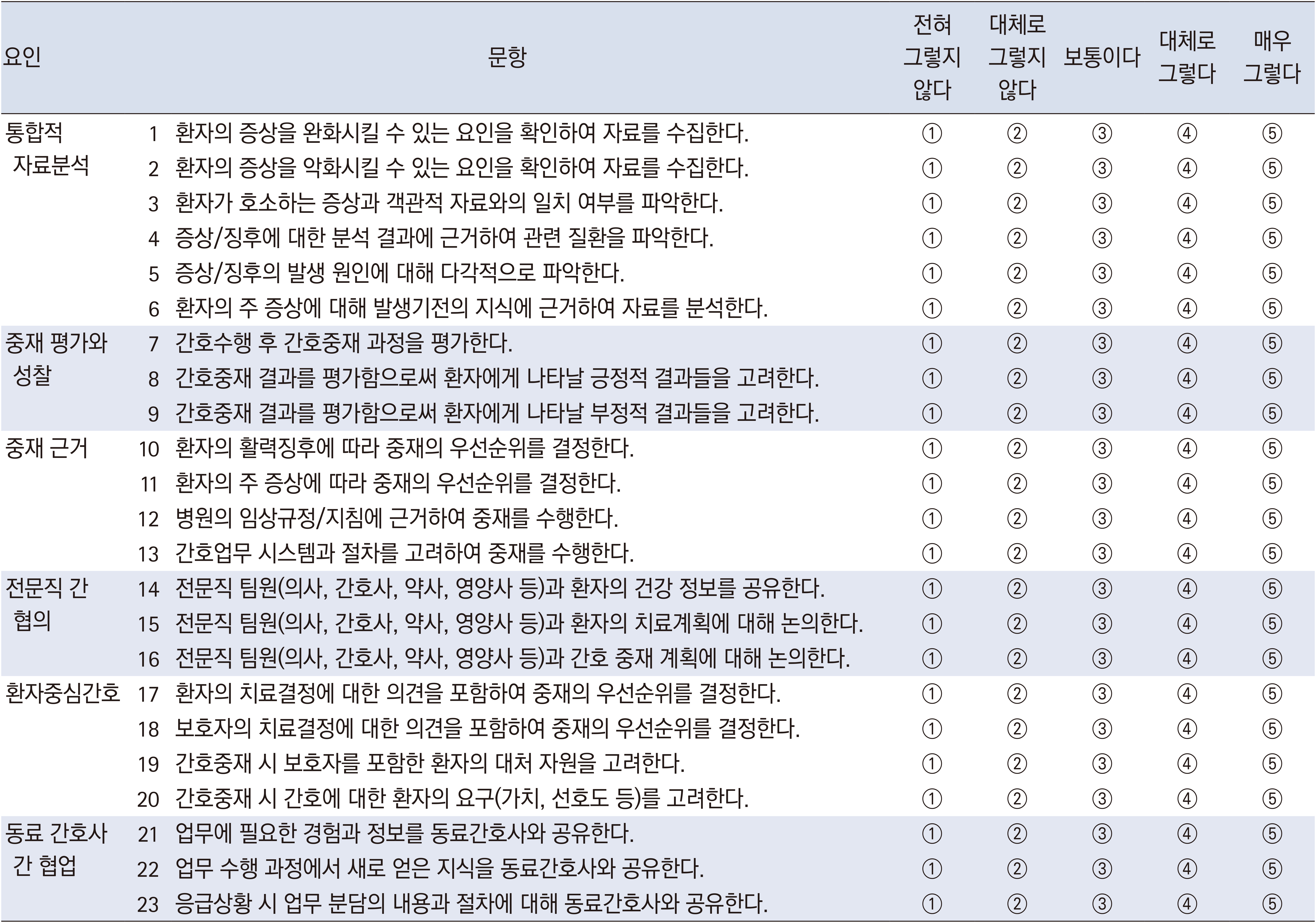
개념적 기틀에서 나온 속성에 따른 38개의 지표를 바탕으로 예비문항을 구성하였다. 예비문항의 하부 구성요인별 문항은 ‘자료수집’ 6문항, ‘자료분석’ 9문항, ‘우선순위 결정’ 3문항, ‘환자중심간호’ 6문항, ‘중재 근거’ 7문항, ‘전문직 간 협력’ 3문항, ‘중재평가와 성찰’ 4문항으로 구성되었다. 문항의 내용에 실제적인 태도를 갖지 않은 응답자가 강제적으로 응답을 선택할 수 있다는 의견에 따라[24], 중간 응답을 포함하는 Likert 5점 척도로 도구의 척도를 결정하였다. 도구의 척도는 ‘매우 그렇다’ 5점, ‘대체로 그렇다’ 4점, ‘보통이다’ 3점, ‘대체로 그렇지 않다’ 2점, ‘전혀 그렇지 않다’ 1점으로 하였다.
(3) 전문가 내용타당도 검증
본 연구에서는 간호대학 교수 2인, 임상경력 5년 이상의 경력간호사 3인, 간호관리자 2인으로 구성된 총 7명의 전문가 그룹에게 2차례의 내용타당도와 간호대학 교수 3명을 대상으로 한 1회의 정성평가를 시행하였다.
내용타당도 검증은 38개의 예비문항에 대한 문항 내용타당도 계수(item content validity index, I-CVI)와 척도 내용타당도 계수(scale content validity index, S-CVI)를 산출하여 타당한 문항을 선정하였다. I-CVI는 .80 이상, S-CVI/Average가 .90 이상일 때 타당하다는 기준에 따라[25] 내용타당도를 검증하였다. 1차 내용타당도 결과 S-CVI/Average는 .98, 모든 문항의 I-CVI가 .80 이상으로 기준을 충족하였다. 그러나 중복되는 문항, 의미 전달이 모호한 문항, 두 가지 이상의 내용을 포함한 문항 등은 수정하였다. 또한 우선순위 결정에 환자/보호자의 의견이 필요하다는 의견을 반영하여 ‘치료결정에 대한 환자/보호자의 의견에 맞춰 우선순위를 결정한다’ 문항을 추가하였다. 2차 전문가 내용타당도 검증에서 I-CVI는 1.00으로 타당도 기준을 충족하였다. 그러나 환자의 정보자원에 보호자도 같이 포함된다는 의견에 따라 보호자를 삭제하여 ‘환자 외의 정보자원(동료 등)을 활용하여 자료를 수집한다’로 수정하였다. 정성평가 의견에 따라 ‘전문직 간 협력’에 대한 문항의 수가 적다는 의견을 바탕으로 현장연구 단계에서 강조되었던 동료 간호사 간의 협력 3문항을 추가한 뒤 내용타당도 전문가 2인에게 문항 타당도를 확인하였다. 환자중심간호 문항의 서술어가 ‘파악한다’로 되어 있어 자료분석 속성과 구분이 어렵다는 의견을 반영하여 총 42개의 문항으로 구성하였다.
(4) 예비조사
어휘의 정확성 및 문장 표현의 적절성에 대해 국문학자의 자문을 받아 수정된 42개 문항에 대하여 본 연구 대상자와 동일한 조건의 간호사 30명에게 예비조사를 시행하였다. 설문지 작성 소요시간은 6.83분으로, 문항의 이해도 및 소요시간의 적절성을 확인하였다. 문항 표현이 중복된다는 예비조사 대상자의 수정 의견을 반영하여 1개의 문항을 삭제하였다. 임상에서의 사회적 측면이 모호하다는 의견을 반영하여 ‘신체적, 정서적, 사회적 측면에서 다각적 접근에 따라 환자 간호를 제공한다’는 ‘신체적, 정서적, 사회경제적 측면에서 다각적 접근에 따라 환자 간호를 제공한다’로 수정하였다.
(5) 예비 도구 확정
예비조사를 시행한 결과, 도출된 41개의 문항은 자료수집 8문항, 자료분석 7문항, 우선순위 결정 4문항, 환자중심 간호 6문항, 중재 근거 6문항, 전문직 간 협력 6문항, 중재평가와 성찰 4문항으로 구성되었다.
2) 도구검증 단계
(1) 도구 평가
① 연구대상
본 연구의 대상자는 수습기간 중인 신규간호사를 제외하기 위해 현재 의료기관의 병동, 중환자실, 응급실에서 근무 중인 임상경력 3개월 이상인 간호사로 선정하였다. 단, 병동관리 업무 비중이 높은 간호관리자는 제외하였다. 예비조사 후 개발된 41개의 문항에 대한 탐색적 요인분석과 확인적 요인분석을 시행하였다. 탐색적 요인분석과 확인적 요인분석의 표본을 같게 하면 구성타당도의 검증이 정확하지 않다는 근거[26]에 따라 대상자를 1차와 2차로 분리하여 각각의 요인분석을 시행하였다. 탐색적 요인분석의 경우 문항 수의 5배 이상 대상자 수가 적절하다는 근거에 따라[27], 탈락률 약 10%를 고려하여 1차 본조사의 경우 234명을 모집하였다. 확인적 요인분석의 경우 최소 200명의 사례 수가 적절하다고 하여[28], 10%의 탈락률을 고려하여 2차 본 조사는 223명을 대상자로 산정하였다.
(2) 자료분석
개발된 측정 도구의 검증을 위해 IBM SPSS/WIN 26.0 프로그램(IBM Corp., Armonk, NY, USA)과 AMOS 22.0 프로그램(IBM Corp.)을 이용하여 타당도와 신뢰도를 확인하였다. 구성타당도 검증 전에 수집된 자료의 적절성을 확인하기 위해 문항분석은 각 문항의 평균, 표준편차 및 왜도와 첨도를 분석하였다. 문항-총점 간 상관계수를 통해 문항의 기여도를 검토하였다. 구성타당도는 탐색적 요인분석(exploratory factor analysis)과 확인적 요인분석(confirmatory factor analysis), 확인적 요인분석에서의 수렴 및 변별타당도를 통해 분석하였다. 1차의 231개 자료에 대한 탐색적 요인분석과 2차의 212개 자료에 대한 확인적 요인분석을 시행하였다.
주성분 분석과 Varimax 요인분석을 이용하여 탐색적 요인분석을 시행하였다. 공통성(communality) 기준 .50 이상, 요인부하량(factor loading) .40 이상을 기준으로 하여 둘 이상의 요인에 .32 이상으로 부하되면서 요인부하량이 .20보다 작은 차이를 보이는 문항은 삭제하면서 추출된 값과 구성 개념을 고려하여 결정하였다[27, 29, 30].
확인적 요인분석 결과의 모형의 적합도는 χ2 검정, chi–square minimum/degree of freedom (CMIN/DF) (χ2/df), standardized root mean-square residual (SRMR), root mean square error of approximation (RMSEA), Tucker-Lewis index (TLI), comparative fit index (CFI)를 통해 판단하였다. χ2 검정은 모델의 복잡성 및 표본 크기에 따라 영향을 받기 때문에 CMIN/DF로 확인하였으며, CMIN/DF는 3 이하, SRMR .05 이하, RMSEA .08 이하, CFI와 TLI .90 이상이면 좋은 적합도로 해석된다[29].
구성개념의 일관성을 확인하기 위한 수렴타당도는 확인적 요인 분석을 통해 도출된 문항들의 표준화된 요인부하량 값과 평균분산추출, 개념신뢰도를 통해 확인하였고, 구성개념 간의 차별성을 확인하기 위한 변별타당도는 도출된 문항의 평균분산추출 값과 잠재변수 간 상관계수의 제곱값을 통해 검증하였다[29].
도구의 내적 일관성을 확인하기 위해 신뢰도 검증은 Cronbach’s α값과 반분신뢰도(split-half reliability)를 이용하였다.
3. 자료수집 및 윤리적 고려
연구진행에 앞서 이대서울병원 기관생명윤리위원회(IRB)의 승인을 받았다(2022-06-010-002). 자료수집 기간은 2022년 9월 25일부터 11월 5일까지였으며, 이대서울병원 병동, 중환자실, 응급실에 모집 공고문 부착한 뒤 기재된 연구목적과 진행 절차에 대해 숙지하고 자발적으로 참여한다고 동의한 대상자가 모집 공고문에 있는 URL로 설문을 응답하는 온라인 설문 방식으로 진행하였다. 그 외의 추가 자료수집방법으로 네이버 카페, 페이스북 등 사회관계망 시스템(social network system)을 통해 진행되었다. 수집된 1차 조사 설문지 234부 중 3부를 제외한 231개, 2차 조사 223부 중 11부를 제외한 212개의 자료를 최종 분석하였다. 수집된 자료 중 경력, 부서가 연구대상자 조건에 해당되지 않거나 응답이 불성실한 설문지 14부가 제외되었다.
연구 결과
1. 개념분석 결과
Tanner [12]의 임상판단 모델을 기반으로 하여 이론적 단계의 문헌고찰과 현장연구에서 수집된 질적 자료의 분석을 통합하여 연구의 개념적 기틀을 완성하였다. 문헌고찰 결과 임상자료의 해석, 간호과정에의 통합이라는 2개의 차원, 9개의 속성으로 도출되었다. 임상자료의 해석은 ‘자료수집’과 ‘자료분석’의 2개의 속성으로, 간호과정에의 통합 차원은 ‘우선순위 결정’, ‘환자중심간호’, ‘계획 수립’, ‘중재 시행’, ‘명확한 의사소통’, ‘협력’, ‘중재 평가와 성찰’의 7개의 속성으로 도출되었다. 현장연구단계에서도 임상자료의 해석과 간호과정에의 통합의 2개 차원으로 분류되었고, 임상자료의 해석 차원은 ‘자료수집력’과 ‘자료분석력’ 2개의 속성으로 나타났다. 간호과정에의 통합 차원은 ‘우선순위 결정력’, ‘환자중심간호’, ‘실무적용 능력’, ‘중재근거’, ‘의료진 간 협력’, ‘성찰’의 6개의 속성으로 구성되었다. 최종적으로 임상자료의 해석 차원은 ‘자료수집’, ‘자료분석’의 2개 속성, 15개의 지표를 포함하였다. 간호과정에의 통합 차원은 ‘우선순위 결정’, ‘환자중심간호’, ‘중재 근거’, ‘전문직 간 협력’, ‘중재 평가와 성찰’의 5개 속성, 23개 지표가 포함되었다. 최종분석 결과 도출된 간호사의 임상판단은 2개의 차원(임상자료의 해석, 간호과정에의 통합), 7개 속성(자료수집, 자료분석, 우선순위 결정, 환자중심간호, 중재 근거, 전문직 간 협력, 중재 평가와 성찰), 38개 지표로 도출되었다. 본 연구의 개념적 틀은 Tanner [12]의 인지, 해석, 반응, 성찰을 기반으로 하여 최종 속성인 ‘자료수집’, ‘자료분석’은 임상자료의 해석 하위영역으로 도출되었다. ‘우선순위 결정’, ‘환자중심간호’, ‘중재 근거’, ‘전문직 간 협력’, ‘중재 평가와 성찰’은 해석한 자료를 간호과정에 통합하는 과정의 하위영역으로 도출되었다. 임상판단 모델에서 ‘자료수집’은 인지영역, ‘자료분석’은 해석영역, ‘우선순위 결정’, ‘환자중심간호’, ‘중재근거’, ‘전문직 간 협력’은 반응영역, ‘중재 평가와 성찰’은 성찰영역에 포함된다.
개념분석 결과 본 연구에서 간호사의 임상판단 정의는 ‘지식, 경험, 직관을 통해 관찰하고 수집한 자료의 의미를 해석하여 환자를 고려한 임상적 결론을 도출하는 반성 및 추론 과정’이다.
2. 대상자의 일반적 특성
탐색적 요인분석을 위한 대상자 대부분은 여성(91.3%)이었으며, 평균 연령은 30.42세였다. 대상자가 근무 중인 의료기관은 상급종합병원이 57.2%이었으며, 근무부서는 병동이 64.0%로 가장 많았다. 대상자의 임상경력은 5년 이상 10년 미만이 28.2%로 가장 많았으며, 평균 임상경력은 6.78년이었다. 현 근무병원의 경력은 1년 이상 3년 미만이 27.3%를 차지하였다. 확인적 요인분석을 위한 대상자는 여성이 93.9%이었으며, 평균 연령은 31.00세였다. 근무 중인 의료기관은 상급종합병원이 49.1%로 가장 많았으며, 근무부서는 병동 72.6%, 중환자실 21.7%, 응급실 5.7%순이었다. 대상자의 평균 임상경력은 6.92년, 현재 근무하고 있는 병원의 경력은 1년 이상 3년 미만이 43.9%로 가장 많았다(Table 1).
Table 1
General Characteristics of Participants
3. 도구평가 및 검증 결과
1) 문항분석
구성타당도 검증 전에 각 문항의 평균, 표준편차 및 왜도와 첨도를 검토하여 수집된 자료의 적절성을 확인하였다. 각 문항의 평균값이 3.68~4.43이었으며, 모든 문항의 왜도가 ± 2, 첨도가 ± 3 이하로 나타났다. 왜도의 절대값이 2 이상이거나 첨도의 절대값이 7 이상인 경우를 기준으로[31], 모든 예비문항의 정규성이 충족되었다. 문항과 전체 문항 간의 상관계수는 .41~.68이었으며, 문항-총점 간 상관이 .30 미만인 문항을 변별력의 기준으로 하여[30], 문항의 기여도를 확인하였다. 전체 문항의 신뢰도는 .95이었으며 문항 삭제 시 Cronbach’s α값이 크게 변하는 문항은 없어 삭제 없이 41문항을 탐색적 요인분석에 사용하였다.
2) 타당도 검증
(1) 탐색적 요인분석
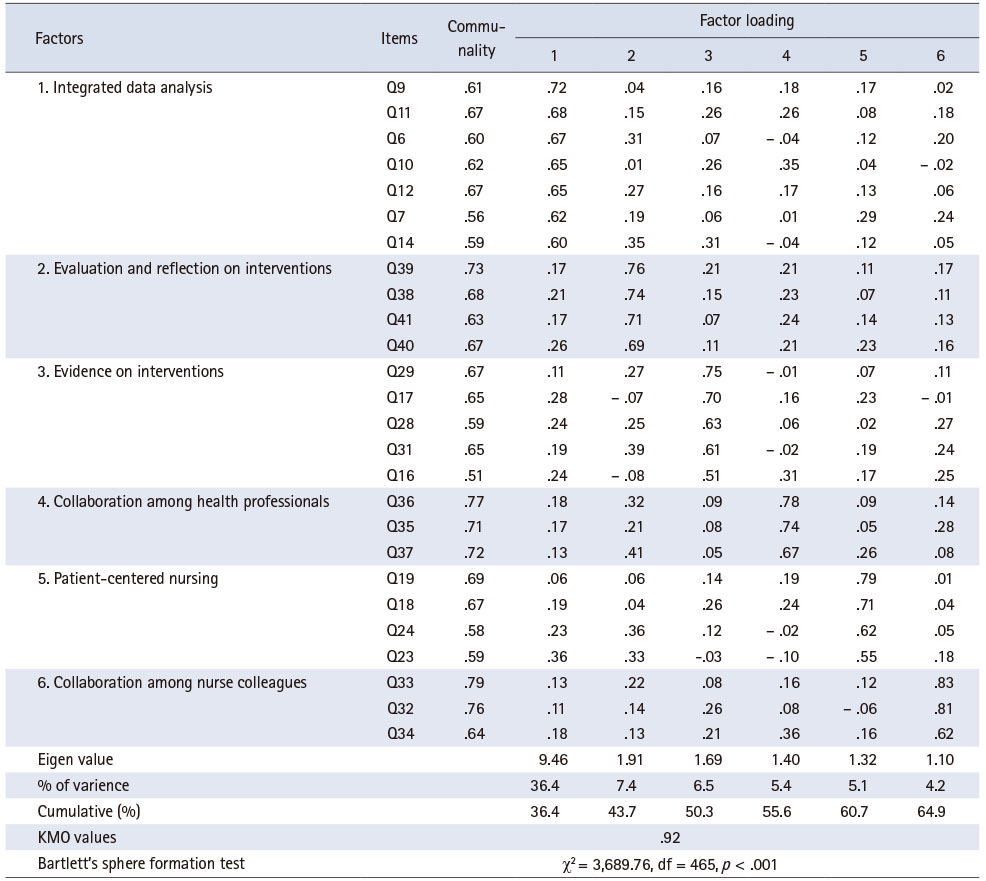
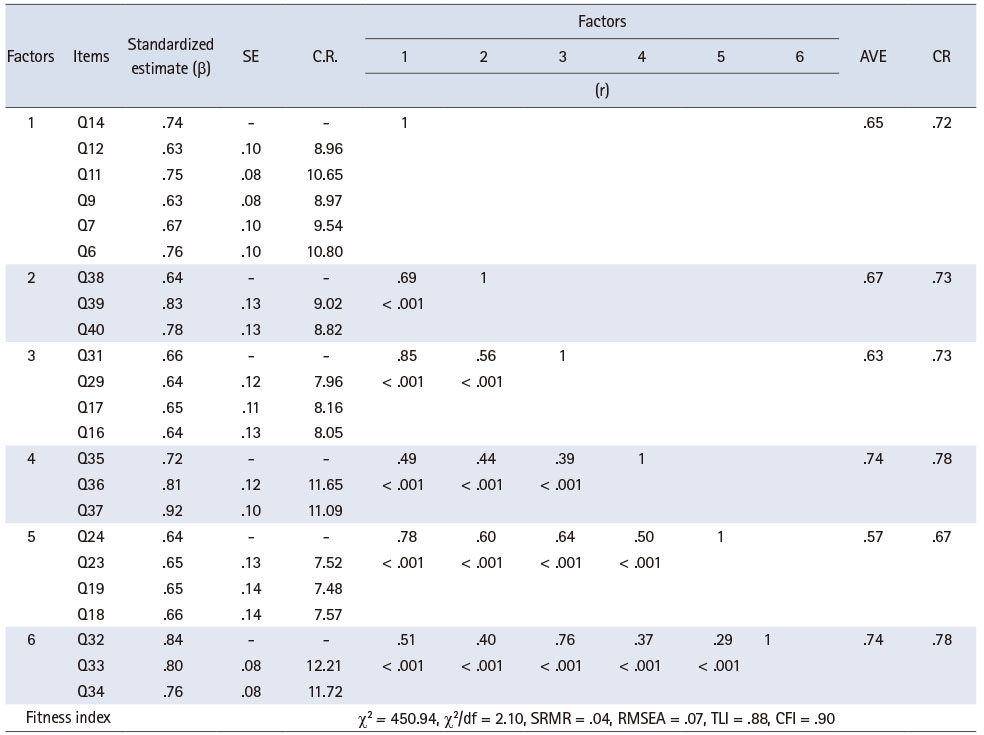
문항분석에서 확인된 문항이 요인분석에 적합한 자료인지를 판단하기 위해 Kaiser-Meyer-Olkin (KMO)과 Bartlett의 구형성을 확인하였다. 그 결과, KMO 값은 .95, Bartlett의 구형성 검증 값은 χ2 = 10,526.76 (p < .001)으로 요인분석하기에 적합하였다. 1차 탐색적 요인분석 결과 고유값(eigen vaule)이 1.0 이상인 요인 수는 9개로 나타났으나, 스크리 도표를 확인한 결과는 2개의 요인으로 나타났다. 이러한 요인 수는 선행연구의 구성개념과 차이를 보여 자료수집과 자료분석 문항이 요인 1로 나타난 것을 참조하여 요인의 수를 6개로 결정하여 분석하였다. 1차 요인분석에서 공통성 .50 미만으로 삭제한 문항은 9개이며, 요인부하량 .40 기준으로 삭제된 문항은 1개로 나타났다. 31개 문항에 대해 2차로 요인분석한 결과, 공통성과 요인부하량 기준으로 삭제된 문항은 없었다. 그러나 둘 이상의 요인에 .32 이상으로 부하된 문항은 14문항으로, 그 중 요인부하량의 차이가 .10이 넘지 않는 교차 부하된 문항이 4문항이었다. 교차 부하된 문항 중 6번 ‘환자의 활력징후에 따라 중재의 우선순위를 결정한다.’ 문항은 활력징후를 중재수행 시 필수적으로 고려해야 한다고 판단하여 삭제하지 않고 추가 분석에 포함하였다. 요인부하량이 이론적 구조에 맞지 않게 묶인 문항 중 1번 ‘간호력을 확인하여 자료를 수집한다.’ 문항은 문항의 중요도가 낮아 삭제하였다. 최종 요인분석 결과, 1요인 7문항, 2요인 4문항, 3요인 5문항, 4요인 3문항, 5요인 4문항, 6요인 3문항을 포함한 총 26문항으로 구성되었다. 최종 요인분석 후의 KMO 값은 .92로 1에 가까운 수치이며, Bartlett의 구형성 검증값은 χ2 = 3,689.76, df = 465, p < .001로 통계적으로 유의한 것으로 나타나 요인분석에 적합한 자료임이 확인되었다[29]. 도구의 설명력은 64.9%, 요인부하값은 .51~.83, 각 문항들의 공통성은 .51~.79로 모두 기준값 이상이었다(Table 2). 따라서 도출된 6개 요인에 대해 각 요인별 문항의 내용을 함축할 수 있는 개념으로 요인을 명명하였다. 1요인은 임상판단에 필요한 자료 수집 및 분석에 관한 내용으로 ‘통합적 자료분석’으로, 2요인은 문항들의 내용이 간호수행 후 과정 및 결과의 평가와 대안에 대한 계획을 포함하여 ‘중재 평가와 성찰’로, 3요인은 중재 우선순위의 근거 및 중재 수행을 할 때 고려해야 하는 사항으로 ‘중재 근거’로 명명하였다. 4요인은 전문직 팀원과의 정보 공유와 치료 계획에 대한 논의를 포함하였기 때문에 ‘전문직 간 협의’로, 5요인은 환자의 치료 결정 및 요구, 대처자원에 관해 고려해야 하는 내용으로 ‘환자중심간호’로, 6요인 업무 수행에 필요한 지식과 경험의 정보공유와 업무 분담을 포함하고 있어 ‘동료 간호사 간 협업’으로 요인명을 결정하였다(Table 2).
Table 2
Factor Loadings of Items according to the Factors and Eigen Value (26 Items) (N = 231)
(2) 확인적 요인분석
최종 탐색적 요인분석결과에서 나타난 6개 요인들의 구조가 적절한지를 평가하기 위해 확인적 요인분석을 실시하였다. 1차 확인적 요인분석 후 모델의 적합도를 수정하기 위해 다중상관자승(squared multiple correlations)값을 확인하였다[32]. 기준치보다 낮게 나온 .40 미만인 10번, 28번, 41번 문항을 차례적으로 삭제한 결과, χ2 통계량이 450.94, CMIN/DF는 2.10으로 나타났다. 다른 절대적합지수 SRMR은 .04, RMSEA는 .07이며, 증분적합지수 중 TLI는 .88, CFI는 .90으로 본 연구의 모형은 비교적 양호한 모형임을 확인하였다(Table 3).
Table 3
Construct Validity of Nursing Clinical Judgment Scale Based on Confirmatory Factor Analysis (N = 212)
(3) 수렴타당도, 변별타당도 검증
개발된 도구의 수렴타당도와 변별타당도는 확인적 요인분석으로부터 도출된 문항들을 통해 검증하였다. 수렴타당도는 동일 개념을 측정하는 문항들의 일치도를 확인하기 위함으로, 평균분산추출(average variance extracted, AVE)이 .50 이상인 경우, 개념신뢰도(construct reliability, CR)가 .70 이상인 값을 기준으로 한다[29]. .60~.70 사이의 개념신뢰도도 수용할 수 있기 때문에[33], 본 연구의 AVE는 .57~.74, CR은 .67~.78로 수렴타당도가 있는 도구임이 검증되었다. 변별타당도는 요인들이 서로 다른 구성개념을 가지고 있음을 확인하기 위함으로, 각 요인의 AVE가 요인 간 상관계수의 제곱보다 큰 경우 변별타당도가 확보되었다고 판단한다[29]. AVE와 상관계수의 제곱값을 비교한 결과, 통합적 자료분석과 중재 근거(.63 < .65 < r2 = .73), 통합적 자료분석과 환자중심간호(.57 < r2 = .60 < .65)의 경우 상관계수의 제곱값이 한 개 또는 두 개 요인의 AVE보다 크게 나타났다(Table 3). 따라서 본 연구에서 요인 간 변별타당도는 부분적으로 확보되었다.
3) 신뢰도 검증
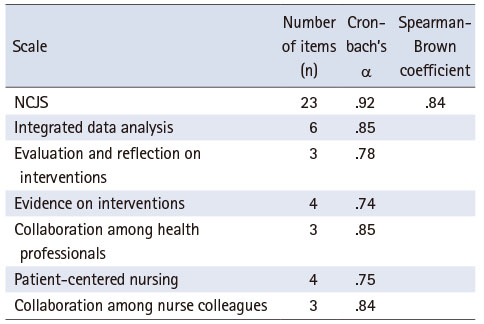
최종 도출된 23문항의 신뢰도를 검증한 결과, 전체 문항의 Cronbach’s α 값은 .92이었고, 각 구성요인 별로 통합적 자료분석 .85, 중재 평가와 성찰 .78, 중재 근거 .74, 전문직 간 협의 .85, 환자중심간호 .75, 동료 간호사 간 협업 .84로 나타나 .70 이상을 충족하였다. 반분신뢰도는 문항을 홀수와 짝수로 나누어 상관계수를 산출한 뒤 Spearman-Brown 공식에 대입한 결과 .84로 산출되어 신뢰도가 확보되었다(Table 4).
Table 4
Internal Consistency Reliability & Split-Half Reliability of Nursing Clinical Judgment Scale (N = 212)
4. 도구의 최적화
타당도와 신뢰도 검증을 통해 최종적으로 간호사의 임상판단 측정도구는 통합적 자료분석(6문항), 중재 평가와 성찰(3문항), 중재 근거(4문항), 전문직 간 협의(3문항), 환자중심간호(4문항), 동료 간호사 간 협업(3문항)으로 총 6개의 요인, 23개 문항으로 확정하였다(Appendix 1). 도구는 1~5점의 척도로 측정되어 측정점수의 범위는 23~115점이다. 점수가 높을수록 임상판단력이 높음을 의미한다.
논의
본 연구는 혼종모형을 이용한 임상판단의 개념분석 연구를 토대로 간호사의 임상판단 측정도구를 개발하고 타당도와 신뢰도를 검증하기 위한 방법론적 연구이다. Tanner [12]의 임상판단 모델을 기반으로 하여 문헌고찰과 현장단계의 인터뷰를 통해 개념이 불명확한 임상판단의 속성을 파악하여 국내 임상환경을 반영한 도구를 완성하였다. 최종적으로 6개의 요인으로 구성된 23개의 문항이 개발되었으며, 도출된 요인은 ‘통합적 자료분석’, ‘중재 평가와 성찰’, ‘중재 근거’, ‘전문직 간 협의’, ‘환자중심간호’, ‘동료 간호사 간 협업’으로, 도구의 누적설명력은 64.9%이다.
하부요인별로 살펴보면 제1요인 ‘통합적 자료분석’은 6개의 문항으로 구성되었고, 설명력은 36.4%로 가장 높게 나타났다. 개념적 기틀에서의 ‘자료수집’과 ‘자료분석’이 통합되어 하나의 요인으로 도출되었다. 자료수집을 통해 환자의 증상을 완화, 악화시키는 요인을 확인하고, 수집된 자료와 호소하는 증상의 일치 여부를 확인하며, 질환의 발생기전 지식을 근거로 하여 자료를 분석하며, 이에 대한 원인을 다각적으로 파악하는 것을 포함하였다. 환자의 상태를 이해하기 위해 간호사는 생리학적 단서를 수집하고, 어떤 단서가 중요한지 결정하고, 분석하여 생성한 가설을 우선시하며, 이를 기반으로 중재나 치료의 대처방안을 결정해야 한다[34]. 환자의 상태를 평가하기 위해서 주관적이고 객관적인 자료 수집과 분석이 필요하고[9], 의미 있는 자료의 중요한 특징을 해석해야한다[10]. 이는 Lasater [16]의 임상판단 루브릭에서 초점을 맞춘 정확한 관찰을 통해 중요한 정보를 수집하는 인지 영역의 ‘초점을 맞춘 관찰’과 이러한 자료를 간호지식, 경험, 직관을 통해 성공적인 중재 계획을 세우는 해석 영역의 ‘자료의 이해’ 영역과 유사하였다. 또한 Kawase 등[17]의 임상판단 도구에서 나타난 환자의 상태에 대한 원인 파악, 위기를 유발할 수 있는 요소에 대한 인식 등의 내용과도 연관된다. 이러한 통합적 자료분석을 통한 환자의 상태파악과 중재 결정은 임상판단의 가장 큰 요인임을 시사하며, 임상 상황에 맞는 문제해결력 및 판단력을 높일 수 있는 프로그램의 활용이 필요함을 보여준다[8].
제2요인 간호과정에의 통합 차원에서 ‘중재 평가와 성찰’ 요인은 3개의 문항이 추출되었다. 본 연구의 문항은 환자의 치료 결과에 중점을 두고, 간호중재 과정을 평가한다는 내용을 포함하고 있어 비판적 성찰 측면을 반영한다. 이는 자신의 임상수행 평가를 분석하고, 지속적인 간호의 수행 시 강점과 약점을 구분하는 등의 대안을 수립하는 Lasater [16]의 성찰영역과 유사하였다. 성찰은 중재 이후 관찰의 이점을 활용하여 어려운 상호 작용 속에서 자신의 행동을 검토하고, 미래의 상황에 대처하는 방식을 의식적으로 평가하게 된다[35]. 실무에 대한 성찰은 종종 임상판단의 실패에 의해 동기화되며, 임상 지식의 개발과 임상추론의 향상에 중요하다[12]. 과거의 경험으로부터 얻은 통찰력을 바탕으로 새로운 지식을 적용하면 맥락적 상황의 이해와 대안 분석을 통해 임상판단력 및 문제해결능력이 향상된다[36, 37]. 간호사의 중재를 결정하는 데 사용되는 지식, 경험 및 추론 패턴에 대한 성찰은 의미있는 경험을 하도록 도우며, 전문적인 간호 실무양성에 필수적인 요소이다[35, 38]. 비판적 사고가 기반된 성찰적 실천의 적극적 활용은 간호 역량과 자기효능감의 향상을 가져옴으로[38], 성찰은 임상판단 역량을 향상시키는 데 중요한 요인이다.
제3요인 간호과정에의 통합 차원에서 ‘중재 근거’ 요인은 4문항으로 구성되어 있다. 요인은 환자의 활력징후, 주증상에 따라 중재의 우선순위를 결정하고, 간호업무 시스템과 절차, 병원의 임상규정/지침에 근거하여 중재를 결정한다는 문항을 포함하였다. 우선순위는 환자의 상태를 설명하기 위해 중요한 자료를 해석한다는 측면에서 Lasater [16]의 임상판단 루브릭과 유사하게 나타났다. 활력징후와 같은 생리학적 자료 외에 임상 상태의 변화는 호흡패턴의 변화, 통증, 불안 및 혼란 상태로의 변화, 변경된 의식수준 등의 증상이 보고되며, 이러한 단서를 이해하고 분석하는 것은 안전하고 효과적인 치료에 도움이 된다[5]. 체계적인 간호관리, 근거중심 간호 등은 간호사의 전문성 향상을 위한 기반이 되며, 이러한 양질의 간호를 위한 기반은 간호사의 비판적 사고 역량을 향상시킨다[39]. 또한 복잡한 의료 환경 속에서 오류를 최소화하기 위해 간호 업무의 흐름을 파악하는 것이 중요하다[40]. 전산으로 자동 연동된 환자의 활력 징후와 의식 상태는 신속대응 팀을 활성화시키며[41], 제공된 치료, 임상 평가, 수행된 절차 및 투여된 약물에 대한 의미 있는 자료의 공유 등을 포함한 전자의무기록시스템 개발은 임상판단에 도움이 된다[42]. 따라서 본 문항은 실무적 측면에서 구조화된 환자의 자료를 통해 임상자료의 해석에 도움을 줄 수 있도록 기관 내 데이터 기반 시스템과 방침이 뒷받침되어야 할 것임을 보여준다.
제4요인 간호과정에의 통합 차원에서 ‘전문직 간 협의’ 요인은 전문직 팀원과 환자의 건강정보를 공유하며, 환자의 치료 및 간호중재 계획을 논의하는 것을 포함한 3문항으로 구성되어 있다. 의료진은 환자의 건강 정보를 공유하여 함께 치료 계획을 설정하며, 서로의 전문지식과 기술을 이용하는 경우 환자에게 통합된 치료를 제공한다[43]. 환자, 가족, 팀 구성원 간의 의사소통은 임상판단의 주요 속성으로[16], 이는 전문직 간 협의를 위한 기본 요소이다. 의료진은 환자와 가족의 치료 의지와 수준 등을 파악해야 하며[44], 이를 바탕으로 한 의료 전문가 간의 협의는 긍정적인 환자중심의 치료 결과 개선을 촉진시킨다[34]. 그러나 실제로는 의료진 간 협력적 관계 형성의 어려움을 겪으며, 이에 대한 원인은 서열관계, 원활하지 못한 의사소통, 역할 모호성, 지식의 부족인 것으로 나타났다[43]. 문헌고찰 연구에서 간호사가 중재에 대한 결정을 할 때 임상적 자율성이 강하게 연관되어 있다고 하였으나[45], 현장연구단계에서 임상적 자율성이 크게 제한되고 있음을 확인하였다. 따라서 국내 임상현황에 맞게 의사의 처방에 의해 제한되지 않는 영역 측면에서의 임상판단 속성에 대한 고려가 필요할 것으로 보인다[45].
제5요인 간호과정에의 통합 차원에서 ‘환자중심간호’ 요인은 환자, 보호자의 치료 결정에 대한 의견을 바탕으로 우선순위를 결정하는 문항과 간호중재에 대한 환자의 요구를 포함하여 보호자를 포함한 환자의 대처자원을 파악하는지를 묻는 4개의 문항으로 구성되었다. Kawase 등[17]의 임상판단도구 또한 ‘환자의 심리적 상태 및 불만사항, 요구를 파악한다’를 포함하여 환자중심의 속성이 나타났다. 환자의 의사결정 참여는 치료방법을 결정하는 과정에서 가장 강조되는 개념으로, 의사결정 공유 과정은 환자의 치료 결과와 만족도 및 삶의 질, 환자의 자기관리 및 자기 효능감을 향상시킨다[44]. 또한 환자 중심의 간호는 의료진간의 보다 광범위한 다학제 협력을 도출시키며, 간호사의 직업만족도를 높인다[46]. 노인인구의 비율이 증가하면서 질환의 원인이 복합적이거나 동시에 작용하여 결국 완치보다는 관리적인 측면이 강조되어[47], 경제적 부담 및 자원으로서의 가족의 지지가 환자의 치료에 중요한 측면이다[48]. 이를 반영하여 보호자의 치료 의견 결정이나 보호자를 포함한 대처자원에 따른 파악이 ‘환자중심간호’에 포함되었다.
제6요인 간호과정에의 통합 차원에서 ‘동료 간호사 간 협업’ 요인은 업무에 필요한 정보와 새로 얻은 지식의 공유, 응급 상황 시 업무 분담의 내용과 절차에 대한 3개의 문항이 추출되었다. 동료 간호사와의 협력관계는 동료의 지지 외에 불안 감소를 통해 상황판단을 돕게 되며, 비판적 사고성향은 서로 간의 신뢰 관계에서 발전된다[39]. 다양한 수준의 경험을 가진 동료 간호사와의 논의를 통해 우선순위를 정하게 되고, 인계 등의 연계 과정을 통해 치료 계획을 구체화시킨다[49]. 특히, 환자 상태의 위급함 등으로 독자적으로 결정을 하기 어려운 경우 팀워크는 간호사의 즉각적인 판단과 신속한 업무 수행에 긍정적인 영향을 준다[50]. 협업의 과정은 의사소통을 통해 나타나므로, Lasater [16]의 임상판단 루브릭에서 대상자와 팀원의 이해를 확인하는 명확한 의사소통 요인과 유사한 속성을 포함하였다. 임상현장에서 개별적으로 나누어져 간호업무분담을 할지라도 동료와 함께 해결해 나가는 팀워크로 간호업무 수행이 이어지며, 이는 전문직 자율성이 포함되는 범위이다[50]. 이와 같은 측면에서 임상판단 역량을 강화시키기 위해 간호 실무에서의 협력적 업무 관계를 증진시킬 수 있는 환경과 교육이 중요하다. 동료 간호사와의 협업 측면은 현장 연구단계에서 강조된 속성이 반영되어 의미있는 문항이나, 동료간호사와의 정보 공유 측면만 문항에 반영되어 이외에 동료 간호사 간 의견 교환, 의사결정 등의 속성이 포함된 문항의 추가가 필요한 것으로 생각된다.
개발된 도구의 요인을 확인한 결과 간호사의 임상판단 측정도구는 선행 개념분석 연구[9]에서 나타난 임상추론, 다학제간 협력, 환자 중심, 성찰 과정의 속성이 하부 요인으로 포함됨을 알 수 있었다. 또한 개발된 문항을 통해 간호업무 시스템 및 절차와 병원의 임상규정/지침을 고려하는 등의 임상실무 측면과 보호자의 의사결정 측면이 중요하게 나타났으며, 이는 국내 임상환경의 특성이 반영됐음을 알 수 있다. 본 연구에서 구성개념 간의 차별성을 확인하기 위한 변별타당도는 부분적으로 확보되었다. 변별타당도가 확보되지 않은 요인은 ‘통합적 자료분석’과 ‘중재 근거’로, 이는 환자의 상태에 대한 자료 수집 후의 분석 결과를 근거로 하여 중재하기 때문인 것으로 생각된다. 또한 변별타당도가 확보되지 않은 요인 ‘통합적 자료분석’과 ‘환자중심간호’는 간호사-환자의 관계와 환자의 상태 변화 인지가 관련이 있어[12, 13] 요인 간 상관관계가 반영된 것으로 해석할 수 있다.
이와 같이 본 연구를 통해 개발된 임상판단 측정도구는 임상에서 수행되는 환자의 건강 문제에 대한 해석과 간호중재를 위한 결정에 대해 타당하고 신뢰성 있게 측정할 수 있다. 본 도구는 임상판단의 역량과 속성을 확인하고, 스스로의 자가평가를 통해 자신의 임상판단 수준을 파악하는 것이 가능하다. 이는 관찰자에 의한 객관적 평가가 아닌 성찰적 측면에서 임상판단의 과정과 결과에 대한 피드백을 시행하여 스스로 대안을 보완하고 관리할 수 있다는 개선적 측면에서의 장점이 있다. 연구의 제한점으로는 첫째, 본인이 주관적으로 자신에 대해 평가하는 측정도구이므로 대상자의 특성이나 성향에 따라 측정 결과와 객관적 간호 임상판단 간의 차이가 있을 수 있으므로, 관찰자에 의한 객관적 평가와 같이 이루어져야 할 것이다. 둘째, 온라인 설문조사의 특성상 임상판단의 능력에 영향을 주는 병원규모 및 근무부서, 임상 경력 등의 변수를 반영하지 못해 연구 집단을 대표하는 표본을 재구성한 후속연구가 필요하다. 셋째, 간호사의 임상판단을 측정하는 것에 대한 황금기준(gold standard)이 없어 준거타당도를 검증하지 못하였다. 넷째, 총 23문항 중 통합적 자료분석의 결과를 간호과정에의 통합 차원에 대한 문항이 17개의 문항이나 각 요인의 설명력이 낮고, 변별타당도가 부분적으로 확보되어 임상판단의 개념에 대한 연구를 통해 각 영역과 문항구성의 내용을 재확인하는 것이 필요하다.
결론
본 연구는 국내 임상환경의 특성을 반영하고, 간호사의 임상판단 구성요인을 바탕으로 임상판단 측정도구를 개발하고 타당도와 신뢰도를 검증하고자 하였다. 총 23문항의 5점 Likert 척도로 ‘통합적 자료분석’, ‘중재 평가와 성찰’, ‘중재 근거’, ‘전문직 간 협의’, ‘환자중심간호’, ‘동료 간호사 간 협업’ 6개의 요인으로 구성되었다(Appendix 1). 도구 전체 점수의 범위는 23~115점으로 점수가 높을수록 임상판단력이 높은 것으로 해석한다. 개발된 도구의 측정은 각 영역별 부족한 영역에 대한 성찰의 준거를 제공하고, 이와 관련된 교육을 제공하는 근거가 되며, 관찰 평가와 함께 임상판단 역량을 비교 및 평가할 수 있다면 체계적인 임상판단 교육에 활용될 수 있을 것이다. 본 연구에서 동료 간호사 간 협업의 구체적인 속성을 포함하지 않아 문항의 개발을 추가하여 재검증할 것을 제언한다. 또한, 임상판단에 영향을 주는 요인 및 병원규모 및 근무부서 등의 연구 집단을 대표하는 표본을 재구성한 후속 연구를 제언한다. 나아가 객관적인 임상판단 수준을 확인하기 위한 도구의 준거 설정을 제시할 수 있는 연구가 필요할 것으로 생각된다.
CONFLICTS OF INTEREST:The authors declared no conflict of interest.
FUNDING:This study was supported by Hanmaeum Scholarship of the Seoul Nurses Association in 2018.
AUTHOR CONTRIBUTIONS:
Conceptualization or/and Methodology: Kwon S & Park H.
Data curation or/and Analysis: Kwon S.
Funding acquisition: Kwon S.
Investigation: Kwon S.
Project administration or/and Supervision: Kwon S & Park H.
Resources or/and Software: Kwon S.
Validation: Park H.
Visualization: Kwon S & Park H.
Writing original draft or/and Review & Editing: Kwon S & Park H.
ACKNOWLEDGEMENTS
None.
DATA SHARING STATEMENT
Please contact the corresponding author for data availability.
Appendix 1
간호사의 임상판단 측정도구(NCJS)
References
-
Shim KK, Shin HY, Rim DH. Analysis of students’ clinical judgment process during nursing simulation. Journal of the Korea Academia-Industrial Cooperation Society 2018;19(9):130–138. [doi: 10.5762/KAIS.2018.19.9.130]
-
-
Kavanagh JM, Sharpnack PA. Crisis in competency: A defining moment in nursing education. The Online Journal of Issues in Nursing 2021;26(1):2 [doi: 10.3912/OJIN.Vol26No01Man02]
-
-
Burdeu G, Lowe G, Rasmussen B, Considine J. Clinical cues used by nurses to recognize changes in patients’ clinical states: A systematic review. Nursing & Health Sciences 2021;23(1):9–28. [doi: 10.1111/nhs.12778]
-
-
Lee DS, Park JY. A review for concept clarification of critical thinking, clinical reasoning, and clinical judgment in nursing education. Journal of Korean Academic Society of Nursing Education 2019;25(3):378–387. [doi: 10.5977/jkasne.2019.25.3.378]
-
-
Betts J, Muntean W, Kim D, Jorion N, Dickison P. Building a method for writing clinical judgment items for entry-level nursing exams. Journal of Applied Testing Technology 2019;20(S2):21–36.
-
-
Facione PA, Facione NC. In: The California critical thinking skills test: CCTST: test manual. Millbrae (CA): California Academic Press; 1994. pp. 1-48.
-
-
DeVellis RF. In: Scale development: Theory and applications. 4th ed. Los Angeles (CA): Sage Publications Inc.; 2017. pp. 105-151.
-
-
Schwartz-Barcott D, Kim HS. An expansion and elaboration of the hybrid model of concept development. In: Rodgers BL, Knafl KA, editors. Concept Development in Nursing: Foundations, Technqiues, and Applications. 2nd ed. Philadelphia: W.B. Saunders; 2000. pp. 129-159.
-
-
Choi GH. Understanding of hybrid model by SchwartzBarcott& Kim. Journal of Korean Association for Qualitative Research 2019;4:40–50. [doi: 10.48000/KAQRKR.2019.4.40]
-
-
Jang DH, Cho SK. Is the mid-point of a Likert-type scale necessary?: Comparison between the scales with or without the mid-point. Survey Research 2017;18(4):1–24. [doi: 10.20997/SR.18.4.1]
-
-
Polit DF, Beck CT. In: Nursing research: Generating and assessing evidence for nursing practice. 8th ed. Philadelphia (PA): Lippincott Williams & Wilkins, Wolters Kluwer; 2008. pp. 458-486.
-
-
Hinkin TR. A brief tutorial on the development of measures for use in survey questionnaires. Organizational Research Methods 1998;1(1):104–121. [doi: 10.1177/109442819800100106]
-
-
Costello AB, Osborne JW. Best practices in exploratory factor analysis: Four recommendations for getting the most from your analysis. Practical Assessment, Research & Evaluation 2005;10(7):1–9. [doi: 10.7275/jyj1-4868]
-
-
Anderson JC, Gerbing DW. Structural equation modeling in practice: A review and recommended two-step approach. Psychological Bulletin 1988;103(3):411–423. [doi: 10.1037/0033-2909.103.3.411]
-
-
Song JJ. In: SPSS/AMOS statistical analysis method. Rev. ed. Paju: 21Century; 2015. pp. 146-482.
-
-
Hair JF Jr, Black WC, Babin BJ, Anderson RE. In: Multivariate data analysis. 7th ed. Upper Saddle River (NJ): Pearson Education; 2010. pp. 109-136.
-
-
Curran PJ, West SG, Finch JF. The robustness of test statistics to nonnormality and specification error in confirmatory factor analysis. Psychological Methods 1996;1(1):16–29. [doi: 10.1037/1082-989X.1.1.16]
-
-
Kim SE, Jeong KH, Heo YH, Woo JH, Kim KH. In: Thesis passed at once: Application of AMOS structural equations and advanced analysis of SPSS. Seoul: Hanbit Academy; 2018. pp. 366.
-
-
Bae BR. In: Structural equation modeling with Mplus 7.0. Seoul: Chungram Publishing; 2016. pp. 39.
-
-
Jessee MA. An update on clinical judgment in nursing and implications for education, practice, and regulation. Journal of Nursing Regulation 2021;12(3):50–60. [doi: 10.1016/S2155-8256(21)00116-2]
-
-
Lee MK, Jang KS. Reflection-related research in Korean nursing: A literature review. Journal of Korean Academy of Nursing Administration 2019;25(2):83–96. [doi: 10.11111/jkana.2019.25.2.83]
-
-
Lee MK, Jang KS. The significance and application of reflective practice in nursing practice. Nursing and Health Issues 2018;23(1):1–8.
-
-
Choi EJ, Hwang JH, Jang IS. Effects of nursing practice environment and self-esteem on critical thinking disposition among clinical nurses. Journal of Korean Academy of Nursing Administration 2017;23(2):161–169. [doi: 10.11111/jkana.2017.23.2.161]
-
-
Yen PY, Kelley M, Lopetegui M, Rosado AL, Migliore EM, Chipps EM, et al. Understanding and visualizing multitasking and task switching activities: A time motion study to capture nursing workflow. AMIA Annual Symposium Proceedings 2017;2016:1264–1273.
-
-
Han MR, Kang EH, Lee YS, Chang EJ, Lee SJ, Heo YA, et al. Factors influencing the activation time of the rapid response team. Journal of Korean Clinical Nursing Research 2020;26(2):198–206. [doi: 10.22650/JKCNR.2020.26.2.198]
-
-
Lee MJ, Lee YM, Shin SY, Cho JH. Experience of the collaborative practice among health professionals in Korea. Journal of Korean Critical Care Nursing 2022;15(1):47–57. [doi: 10.34250/jkccn.2022.15.1.47]
-
-
Yoo JY. Shared decision-making in patients with chronic disease: Concept analysis. Journal of the Korea Convergence Society 2019;10(11):543–555. [doi: 10.15207/JKCS.2019.10.11.543]
-
-
Kim KJ, Kim CO, Park JW. The prospect of geriatric medicine– Road to comprehensive elderly care. Korean Journal of Medicine 2021;96(2):65–75. [doi: 10.3904/kjm.2021.96.2.65]
-
-
Lee SO, Kim MJ. Health perception and family support as influencing factors on depression in hospitalized elderly patients. The Korean Journal of Health Service Management 2015;9(4):145–155. [doi: 10.12811/kshsm.2015.9.4.145]
-
-
Hyun SI, Lee TW. Effects of professional autonomy and teamwork on clinical performance of nurses in tertiary hospitals. Journal of Korean Academy of Nursing Administration 2021;27(5):301–310. [doi: 10.11111/jkana.2021.27.5.301]
-
Citations

- How the nursing work environment moderates the relationship between clinical judgment and person-centered care among intensive care unit nurses
Mi Hwa Seo, Eun A. Kim, Hae Ran Kim, Mohammad Jamil Rababa
PLOS ONE.2025; 20(1): e0316654. CrossRef - Effects of Critical Thinking Disposition, Clinical Judgement, and Nurse–Physician Collaboration on Triage Competency Among Triage Nurses
Ji-Won Song, Hyung-Ran Park
Healthcare.2025; 13(4): 405. CrossRef - Effectiveness of a virtual reality nursing simulation for pediatric pneumonia care: a Korean pilot study using a single-group pre-post test design
Eun Joo Kim, Seong Kwang Kim, Sung Sook Song
Child Health Nursing Research.2025; 31(4): 198. CrossRef - The Influence of Clinical Nurses' Clinical Judgment, Nursing Work Environment and Ethical Nursing Competence on Patient Safety Nursing Activities
Eunseo Hong, Hyojung Park
Journal of Korean Public Health Nursing.2025; 39(3): 368. CrossRef
 KSNS
KSNS
 Submit an article
Submit an article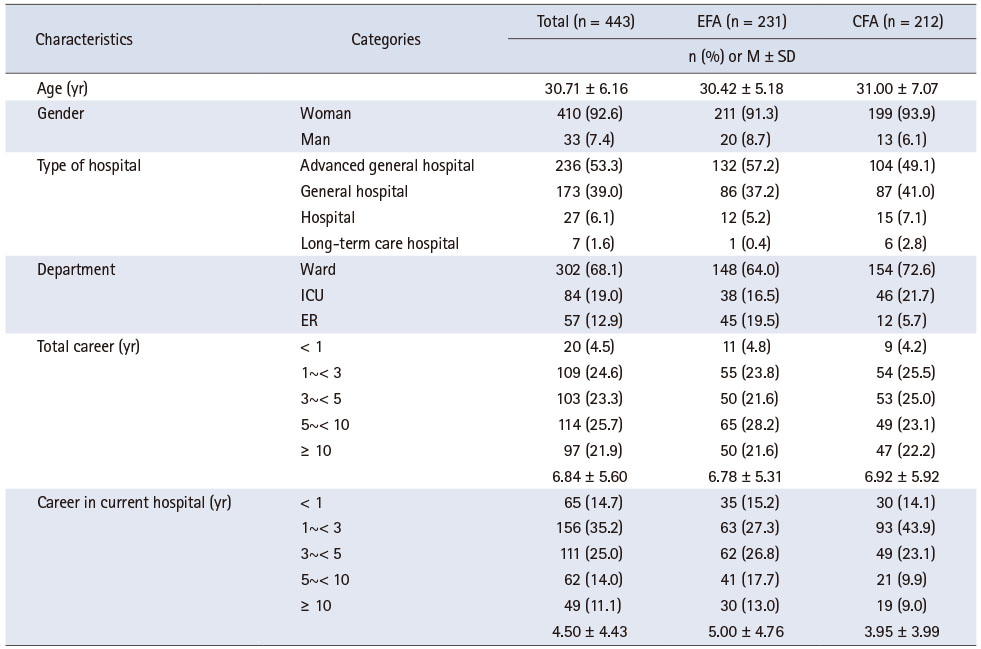
 Cite
Cite