Articles
- Page Path
- HOME > J Korean Acad Nurs > Volume 47(3); 2017 > Article
- Original Article Multiple Factors in the Second Trimester of Pregnancy on Preterm Labor Symptoms and Preterm Birth
- Jeung-Im Kim1, Mi-Ock Cho2,, Gyu-Yeon Choi3
-
Journal of Korean Academy of Nursing 2017;47(3):357-366.
DOI: https://doi.org/10.4040/jkan.2017.47.3.357
Published online: January 15, 2017
2Department of Nursing, Soonchunhyang University Hospital Cheonan, Cheonan
3Department of Obstetrics and Gynecology, Soonchunhyang University Hospital Seoul, Seoul,
-
Corresponding author:
Mi-Ock Cho,
Email: dash1117@naver.com
Abstract
The aim of this study was to determine the influence of various factors on preterm labor symptoms (PLS) and preterm birth (PB).
This prospective cohort study included 193 women in the second stage of pregnancy. Multiple characteristics including body mass index (BMI), smoking, and pregnancy complications were collected through a self-report questionnaire. Pregnancy stress and PLS were each measured with a related scale. Cervical length and birth outcome were evaluated from medical charts. Multiple regression was used to predict PLS and logistic regression was used to predict PB.
Multiple regression showed smoking experience, pregnancy complications and pregnancy specific stress were predictors of PLS and accounted for 19.2% of the total variation. Logistic regression showed predictors of PB to be twins (OR=13.68, CI=3.72~50.33,
The results of this study show that the multiple factors affect stage II pregnant women can result in PLS or PB. And preterm labor may predict PB. These findings highlight differences in predicting variables for pretrm labor and for PB. Future research is needed to develop a screening tool to predict the risk of preterm birth in pregnant women.
Published online Jun 30, 2017.
https://doi.org/10.4040/jkan.2017.47.3.357
Abstract
Purpose
The aim of this study was to determine the influence of various factors on preterm labor symptoms (PLS) and preterm birth (PB).
Methods
This prospective cohort study included 193 women in the second stage of pregnancy. Multiple characteristics including body mass index (BMI), smoking, and pregnancy complications were collected through a self-report questionnaire. Pregnancy stress and PLS were each measured with a related scale. Cervical length and birth outcome were evaluated from medical charts. Multiple regression was used to predict PLS and logistic regression was used to predict PB.
Results
Multiple regression showed smoking experience, pregnancy complications and pregnancy specific stress were predictors of PLS and accounted for 19.2% of the total variation. Logistic regression showed predictors of PB to be twins (OR=13.68, CI=3.72~50.33, p<.001), shorter cervix (<25mm) (OR=5.63, CI=1.29~24.54, p<.05), BMI>25 (kg/m2) (OR=3.50, CI=1.35~9.04, p<.01) and a previous PB (OR=4.15, CI=1.07~16.03, p<.05).
Conclusion
The results of this study show that the multiple factors affect stage II pregnant women can result in PLS or PB. And preterm labor may predict PB. These findings highlight differences in predicting variables for pretrm labor and for PB. Future research is needed to develop a screening tool to predict the risk of preterm birth in pregnant women.
서론
1. 연구의 필요성
조산(preterm birth)은 재태기간 37주 이전에 일어난 분만으로서, 임신주수에 따라 극도의 위험한 조산(very severe preterm birth: 임신 22~27주), 심한 조산(severe preterm birth: 임신 28~31주), 보통 조산(moderate preterm birth: 임신 32~36주)으로 나뉜다[1, 2]. 조산 발생률은 우리나라 전국 총 64개의 대학 및 수련병원에서 2011년 1월부터 2012년 6월까지의 총 74,397건을 조사한 결과 16,477건(22.1%)이었고, 이중 심한 조산 9.2%, 보통 조산 12.9%로 나타났다[3]. 또 세계보건기구와 유니세프의 선도그룹에 의한 역학조사 결과 조산 발생률은 5~18%로 발표되었다[4].
조산은 임신 중 입원의 주된 원인일 뿐만 아니라 5세 미만 신생아 및 영아 사망의 주요 원인으로[4, 5] 출생 후 심각한 건강 문제를 일으키고 뇌성마비와 같은 영구적인 합병증을 유발하기 때문에[1, 6] 조산의 위험요인을 가진 임신부는 고위험 임신부로서 간주되며 안전한 출산이 되도록 관리가 필요하다[7].
조산 가능성을 예측하기 위해 많이 사용하고 있는 것은 임신 2삼분기 동안의 자궁경부 길이로서 그 길이가 25mm 미만인 경우 임신 35주 이전에 조산할 위험이 증가하며, 자궁경부 길이가 짧을수록 또 일찍 발생할수록 조산의 위험도는 더 증가한다[8]. 이는 임신주수에 따른 자궁경부 길이는 임신 14~22주는 35~40mm, 24~28주는 35mm, 만삭이 되면 30mm가 되는 일반적인 변화 양상을 근거로 마련되었다[1].
조산의 위험요인은 다인성으로 산과적 요인에는 자연적인 조기진통, 조기 양막 파수, 질 출혈 등이 있으며, 내과적 요인으로는 임신성 고혈압, 임신성 당뇨 등이 있고 생활습관 관련 요인은 흡연, 음주, 체질량지수 등이 있다[9]. 한편 조기진통이 있을 때 만삭분만 시 일어나는 변화인 자궁수축의 증가, 자궁경부 개대 그리고 양막 파열이 발생한다[10]. 또 조산 여성의 약 50%에서 조기진통이 선행되었다는 보고[6]를 볼 때 조산과 함께 조기진통 증상을 관리하는 것은 고위험 임신부의 안전한 출산 간호에 있어 매우 중요하다고 본다. 조기진통은 하나의 증상이지만, 다인성 요인에 의해 발생한다[10]. 조기진통의 다인성 요인으로 자궁 팽창, 모체-태아 스트레스, 조기 자궁경부 변화, 자궁 뒤틀림, 질염, 모성 감염 등과 같은 산과적 특성과 낮은 사회경제적 지위, 체질량지수 19.8 미만, 영양 결핍, 흡연, 음주, 약물중독 등이 보고되었다[6, 11].
임신 스트레스가 자궁경부의 긴장을 높이므로[11] 조산과 조기진통과의 관련성을 살펴볼 필요가 있다. 임신 중 경험하는 스트레스는 생활사건, 사회적 지지, 우울 등이 모두 포함되므로 조산에 영향을 주는지 평가한 결과 사회적 지지나 우울은 조산과 관련이 없었고 임신 관련 불안이 높은 임신부에서 조산의 발생 위험은 2배로 높았다[12]. 또 임신 여성이 경험하는 스트레스는 조산과 같은 부정적인 임신 결과를 초래하는 위험요인이 될 수 있다[13]. 자궁수축의 생리적 발생기전을 고려할 때 임신부가 스트레스를 경험할 때 조기진통의 발생 위험이 높아질 것으로 생각되지만 임신 스트레스와 조기진통의 관련성을 보고한 연구는 찾아볼 수 없었다.
더 나아가 여성의 건강을 바르게 평가하기 위해서는 개인과 직접·간접으로 연결되어 있는 여러 상황을 반영할 필요가 있다[9]. 즉 출산 결과에 영향을 미치는 다양한 요인들의 상호 관련성을 밝히기 위해서는 임신 여성을 둘러싼 다양한 특성을 포함할 필요가 있다. 또한 임상에서는 자궁경부 길이를 중심으로 관리하고 있으나, 조기진통 증상 및 조산의 다인성 요인과의 관련성은 반영되고 있지 않으므로 다인성 요인과 자궁경부 길이와의 관련성을 연구하여 조기진통 및 조산 예방관리에 반영할 필요가 있다.
이에 본 연구에서는 임신 2삼분기 여성을 대상으로 인구사회학적 특성, 산과적 특성을 포함한 다인성 요인과 임신 관련 스트레스를 조사하고 자궁경부 길이를 평가하여 조기진통 증상과 조산과의 관련성을 살펴보고자 한다. 본 연구 결과에서 밝혀진 조기진통의 예측 요인은 조산을 예방하는 중재 프로그램 개발의 중재 요소를 결정함에 있어 중요한 기초자료가 될 것으로 기대한다.
2. 연구목적
본 연구는 임신 2삼분기(임신 16~28주) 여성을 대상으로 출산 결과까지를 조사하여 조기진통과 조산을 예측할 수 있는 다양한 요인을 파악하고자 하며 구체적인 목적은 다음과 같다.
1) 대상자의 인구사회학적 특성 및 산과적 특성, 임신 스트레스, 자궁경부 길이 중 조기진통 증상을 예측하는 요인을 파악한다.
2) 대상자의 인구사회학적 특성 및 산과적 특성, 임신 스트레스, 자궁경부 길이, 조기진통 증상 중 조산을 예측하는 요인을 파악한다.
연구 방법
1. 연구 설계
본 연구는 임신 2삼분기(임신 16~28주) 여성을 대상으로 조기진통과 조산에 영향을 줄 수 있는 다인성 요인을 평가한 후 임신이 종료된 후 조기진통과 조산을 예측하는 요인을 파악한 조사연구이다.
2. 연구 대상
본 연구의 대상자는 자료수집의 편의성과 접근 가능성을 고려하여 서울과 천안 지역에 소재하고 있는 2개 대학병원과 1개 여성병원에서 사전에 설문지와 동의서를 담당 산부인과 의사에게 설명하여 조사 허락을 받아 연구 참여 대상자를 모집하였다. 대상자에게 추가 부담을 주지 않기 위해 통상적인 산전 진료의 스케줄에 맞추어 내원하는 임신 2삼분기 여성 중에서 참여를 희망한 사람으로 편의 추출하였다. 임신 2삼분기로 선정한 이유는 조산 예측의 가장 좋은 방법 중 하나인 자궁경부 길이 측정에 가장 적절한 임신 기간이기 때문이다[14].
본 연구의 대상자 수는 R ver 3.3.1프로그램(https://www.r-
연구 대상자의 구체적인 선정 기준은 다음과 같다.
1) 임신 16주에서 28주 사이의 여성
2) 연구목적을 이해하고 참여를 수락한 자
3) 설문지 내용을 이해하고 작성할 수 있는 경우
연구 대상자의 제외 기준은 다음과 같다.
1) 질 출혈이 있어 질식 초음파검사를 받지 못한 경우
2) 조사 시점에 조기양막파수 진단을 받은 경우
3. 연구 도구
조기진통과 조산의 다인성 요인을 알기 위하여 본 연구가 시행된 시점에서 임신 2삼분기(임신 16~28주)에 있던 여성의 인구사회학적 특성과 산과적 특성을 조사하였고, 출산 후에 만삭분만과 조산 여부, 조기진통 관리 유무와 관리 방법을 파악하였다. 인구사회학적 특성으로는 연령, 결혼 상태, 직업, 경제수준, 교육수준, 흡연 유무, 음주 유무 등을 살펴보았다. 산과적 성은 잠재적 혼동변수(potential confounders)로서 과거 유산, 사산 및 조산 경험, 임신 중 성생활, 질염, 임신 합병증, 임신 전 체질량지수, 과거 원추 절제술 등 을 조사하였다.
1) 임신 스트레스
임신 스트레스란 임신 시 유발되는 생리적·심리적·신체적 변화로 인해 임신부가 경험하는 태아와 임신부 자신 및 배우자와 관련된 불안과 두려움, 걱정, 염려, 불쾌감 정도를 의미한다[16]. Ahn [16]의 임신 스트레스 측정도구는 원개발자로부터 도구 사용에 대한 승인을 받은 후 사용하였다. 이 도구는 총 26문항이며 태아 관련 스트레스 9문항, 남편 관련 스트레스 6문항, 임신부 스트레스 11문항으로 구성되어 있다. 도구의 문항평가는 1점부터 5점의 Likert 척도이며, 취득 가능한 점수는 최저 26점에서 최고 130점이고, 점수가 높을수록 지각된 임신 스트레스 정도가 높은 것을 의미한다. 도구개발 당시 신뢰도 Cronbach's α는 .84이었고, 본 연구에서 신뢰도 Cronbach's α는 .90이었다. 하부척도의 신뢰도 Cronbach's α는 태아 관련 스트레스 .84, 배우자 관련 스트레스 .72, 임신부 관련 스트레스 .84이었다.
2) 자궁경부 길이
자궁경부 길이는 자궁경부의 내구(internal os)에서 외구(external os)까지의 길이(mm)이다[8]. 본 연구에서는 초음파사가 산전 진찰의 일환으로 외래 초음파실에서 초음파 기기를 이용하여 측정한 자궁경부 길이(mm) 값이다. 대상자를 배뇨 직후 쇄석위로 눕게 하고 질식 초음파 탐촉자를 천천히 삽입하여 최소한의 압력을 가하면서 만족스러운 영상을 취하였다. 자궁경부 내구와 외구 둘 다 잘 보이는 측단면(sagittal plane) 영상을 얻은 후 눈금은 서로 맞닿은 자궁경부의 내구와 외구 사이의 자궁경부 안쪽을 따라서 mm 단위로 측정하였다. 국제 초음파사 자격을 가진 간호사가 측정하였으며, 본 연구 전에 3회를 측정하여 가장 짧은 길이를 택하기로 합의하였다. 초음파 기기는 A병원 ALOKA Prosound F75 (Hitachi, Japan), B병원 ALOKA Prosound alfa 10 (Hitachi, Japan), C병원 Medison Accuvix (Samsung, Korea)를 사용하였다.
3) 조기진통 증상
조기진통은 임신 말기 전에 자궁경부의 점진적인 거상과 개대를 일어나게 할 정도로 충분한 빈도와 강도의 자궁수축이 존재하는 것으로 정의한다[10]. 조기진통(preterm labor) 증상을 측정하는 도구는 미국산부인과학회[6]에서 제시한 조기진통 증상에 근거하여 “아랫배가 생리통처럼 아프다”, “축구공처럼 배가 빵빵해진다”, “허리에 통증이 느껴진다”, “질 아래로 압박감이 있다”의 4문항으로 질문을 구성하였다. 도구의 구성타당도 검정을 위해 확인적 요인분석을 실시한 결과, 각 문항의 표준화 값은 “아랫배가 생리통처럼 아프다” .61 (p<.001), “축구공처럼 배가 빵빵해진다” .81 (p<.001), “허리에 통증이 느껴진다” 1.00 (p<.001), “질 아래로 압박감이 있다” .63 (p<.001)으로 모두 유의하였으며, 모형의 적합도 GFI (goodness of fit index)는 .99로 좋은 적합도임을 나타냈다. 또한 이 도구의 4문항의 내적 일관성 Cronbach's α .66 (95% CI: .57~.73)으로 DeVellis[17]의 수용 가능한 최소 a값의 기준(.65~.70)에 포함되었다. 이 도구는 Likert 4점 척도로 측정하며, ‘전혀 아니다’ 1점, ‘가끔 그렇다’ 2점, ‘자주 그렇다’ 3점, ‘항상 그렇다’ 4점으로 취득 가능한 점수는 최저 4점 최고 16점으로 점수가 높을수록 지각된 조기진통 증상 정도가 높다고 평가한다.
4) 조산
조산은 본 연구가 시행된 시점에서 임신 2삼분기(임신 16~28주)에 있던 여성이 재태기간 37주 이전에 분만한 여부를 평가하였다.
4. 자료 수집 방법
자료수집 기간은 2013년 10월 22일부터 2014년 8월 31일까지 실시하였다. 자료수집 방법은 연구자가 직접 대상자에게 연구의 목적을 설명한 후 연구 참여에 동의를 하면 대상자에게 동의서를 받은 후 별도의 설문지가 든 봉투를 주었다. 대상자는 응답 후에 설문지를 봉투에 넣어 제출하였다. 자궁경부 길이는 초음파사가 3회씩 측정하고 그 중 가장 짧은 값을 기록하였다. 초기 조사를 통해 조기진통이 있었던 대상자는 의무기록을 통해 조기진통 관리 유무와 관리 방법을 확인하였다. 이 때 출산 결과를 함께 파악하였으며, 다른 병원에서 출산을 하여 기록이 없는 경우에는 전화를 걸어 확인하였다. 동의서 작성부터 설문에 응답하는 시간은 30분 정도 소요되었으며, 설문 응답의 충실성을 높이고 감사의 마음을 전하기 위하여 대상자에게 아기용품을 담는 파우치를 제공하였다.
5. 자료 분석 방법
수집된 자료는 SPSS Statistics 22.0 프로그램, SAS 9.4 프로그램을 사용하여 분석하였으며 분석의 순차적인 과정은 다음과 같다. 아래 중 1)의 경우 가변수를 이용하여 크기를 판단하기 위해 SAS 프로그램을 이용하였고 나머지는 SPSS 프로그램을 이용하였다.
1) 조기진통에 영향을 미치는 요인을 파악하기 위해 먼저 변수들 사이의 상관관계를 Pearson's correlation coefficient와 Spearman's correlation coefficient를 분석하였다. 다음 단계로 유의한 상관성을 보인 변수들을 단계적 stepwise 방법을 사용하여 다중회귀분석(multiple linear regression)을 실시하였다.
2) 대상자의 조산에 영향을 주는 요인을 파악하기 위하여 조산 여부에 따른 대상자의 특성의 차이를 χ2-test, t-test로 분석한 후 유의한 변수만 로지스틱 회귀분석(logistic regression)에서 독립변수로 투입하였다. 이 때 참조변수(reference)는 쌍태아, 25mm 미만의 자궁경부 길이, BMI>25kg/m2, 과거 조산 경험, 임신 합병증의 위험요인을 알기 위하여 단태아, 25mm 이상의 자궁경부 길이, BMI<25kg/m2, 과거 조산 경험이 없는 대상자, 임신 합병증이 없었던 대상자로 하여 분석하였다.
6. 연구의 윤리적 고려
본 연구는 C시 S대학교의 ‘기관생명윤리위원회’의 심의절차를 거쳐 승인(IRB No. 201310-SB-011)을 받은 후 진행하였다. 설문지를 이용한 자료수집은 먼저 대상자에게 동의서가 든 봉투를 제공하여 동의한 경우에만 별도의 설문지가 들어 있는 봉투를 제공하는 방식으로 하여 자유롭게 연구 참여 선택을 할 수 있게 하였다. 최종 분만 결과 및 조기진통 관리 내용은 의무기록을 보고 확인하게 되며, 의무기록으로 파악이 안 되거나 다른 병원에서 출산한 경우 연구원이 전화로 자료를 수집하게 된다는 점을 대상자에게 설명한 후 동의를 얻었다. 설문 도중에 철회 의사를 한 경우에는 언제든지 중단할 수 있도록 하였으며 중간에 설문 응답을 중단한 경우일지라도 아기용품 파우치를 제공하였다.
연구 결과
1. 연구대상자 특성
대상자의 인구사회학적 특성을 보면 평균연령은 32.26±3.83세, 최종 학력은 학사 이상 70.4%, 고등학교 이하 29.6%로 나타났다. 흡연 경험은 임신 전 흡연 13.5%, 임신 후 흡연 5.2%, 간접흡연 53.4%로 나타났고 음주 경험은 임신 전 69.9%, 임신 후 9.8%로 나타났다. 임신 전 체질량지수(body mass index [BMI])는 평균 22.33±4.24kg/m2로, 25kg/m2 미만은 81.3%, 25kg/m2 이상은 18.7%로 나타났다. 다음으로 잠재적 혼동변수에 해당되는 산과적 특성을 살펴보면, 조사 당시 임신 주수는 평균 21.95±3.49주이었으며, 현재 임신 중인 태아 수는 단태아 93.3%, 쌍태아 6.7%이었고, 전체 대상자 중 10.9%가 보조생식술로 임신하였다. 대상자들의 임신 중 성관계는 임신 24주 미만일 때 55.4%, 임신 24주 이상일 때 10.9%이었다. 임신 중 질염 치료를 받은 사람은 15.5%이었고, 현재 임신 기간 동안에 임신성 고혈압, 조기 양막 파수, 전치태반, 태반조기박리, 양수과다증 그리고 자궁경부 무력증 등과 같은 합병증이 발생한 사람은 31.6%이었다. 과거 출산 경험을 보면 유산 31.1%, 사산 3.6% 그리고 조산 7.8%로 나타났으며, 조산 가족력은 5.2%이었다. 과거 원추 절제술을 받은 사람은 4.1%이었다.
위험요인으로 살펴본 임신 스트레스는 전체 대상자 61.34±14.22점, 만삭분만 대상자 61.48±14.20점, 조산한 대상자 60.74±14.51점이었다. 자궁경부 길이는 평균 36.99±7.84mm이었으며, 25mm 이상 93.8%, 25mm 미만 6.2%이었다. 조기진통 증상은 전체 대상자 7.10±2.07점, 만삭분만 대상자 7.05±2.12점, 조산한 대상자 7.34±1.85점이었다. 출산 후 추적조사 결과 만삭분만 발생은 전체 대상자의 81.9%, 조기진통 발생률은 29.5%, 조산 발생률은 18.1%로 나타났 다(Table 1).
Table 1
Comparison of Multifactorial Characteristics by Birth Outcome (N=193)
2. 조산여부에 따른 대상자의 특성의 차이
조산한 그룹과 만삭 분만한 그룹의 두 집단에서 인구사회학적 특성, 산과적 특성, 임신 스트레스, 자궁경부 길이 및 조기진통 증상에 따라 조산 유무의 차이가 있었는지를 검토한 결과, 태아 수(χ2=17.69, p<.001), 과거 보조생식술(χ2=13.80, p<.001), 자궁경부길이(χ2=4.77, p=.045), 임신 합병증(χ2=3.94, p=.047), 과거 조산 경험(χ2=5.24, p=.034), 임신 전 체질량지수(χ2=6.94, p=.031)에 있어 유의한 차이를 나타내었다(Table 1).
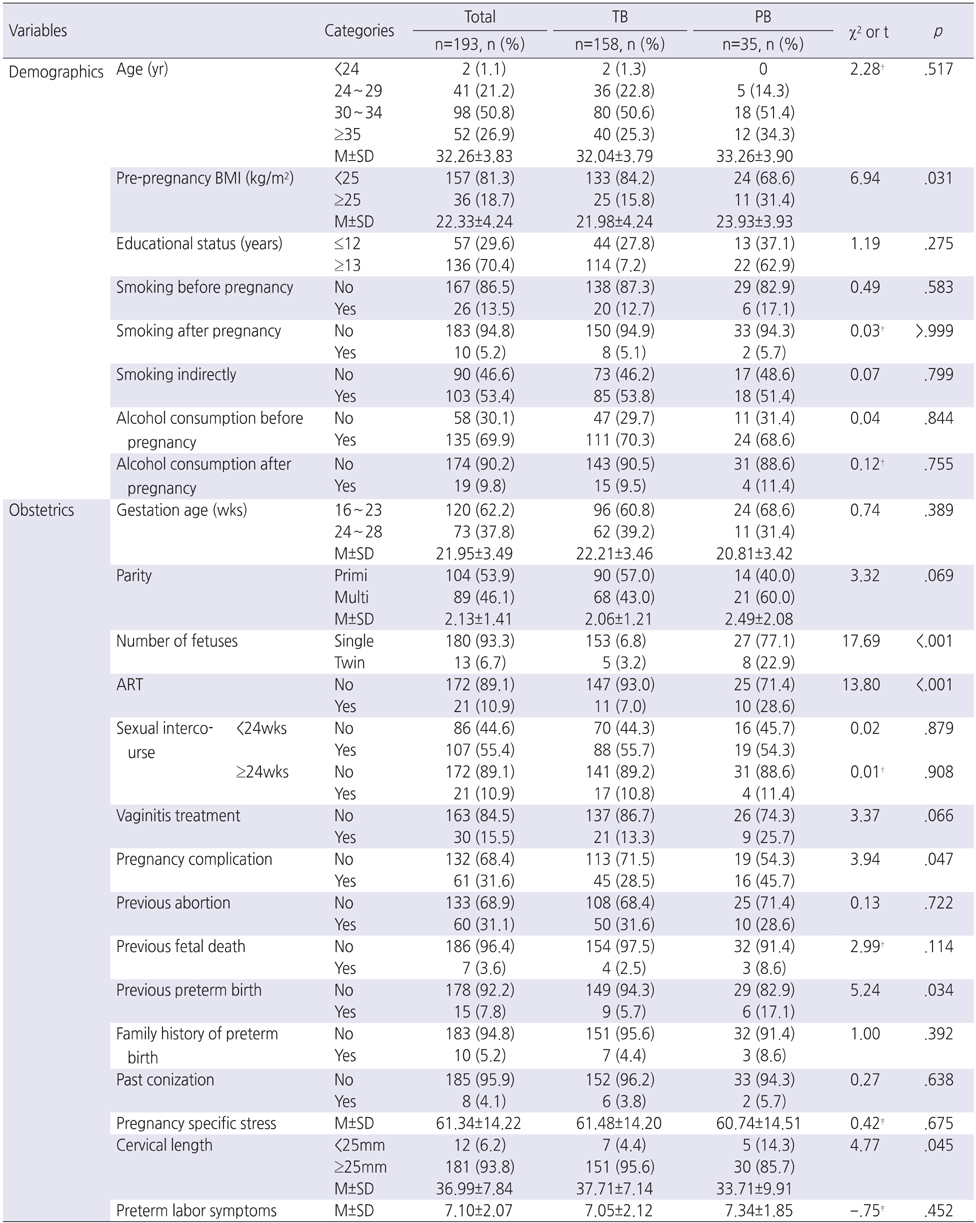
추가 분석으로 조기진통 증상이 있었던 대상자 전수의 진료기록을 검토한 결과, 조기진통 관리 방식은 절대안정을 하면서 집중 관찰을 받은 경우(26.3%), 적극적인 약물치료(atosiban, MgSO4, progesterone: 49.1%)가 있었으며. 조기진통 관리를 받은 대상자 중 만삭 자연분만 비율은 28.6%로 나타났다. 그러나 임신 중 합병증을 동반했던 40.4%의 대상자는 조기진통 관리를 받았어도(69.6%) 만삭 분만한 대상자는 없었다(Figure 1).
Figure 1
Supplementary analysis after birth.
3. 조기진통 증상에 영향을 주는 요인
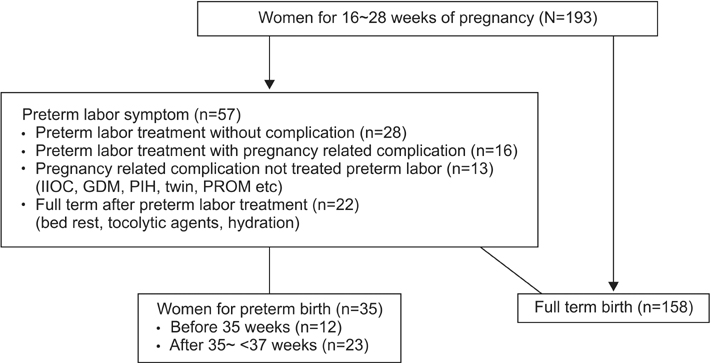
대상자의 임신주수에 따라 임신 스트레스와 자궁경부 길이가 차이가 있는지를 독립표본 T-검정 결과 유의한 차이를 보이지 않아 임신주수는 보정 없이 조산과 만삭분만에 따른 대상자의 특성의 차이를 검토하였다. 이 분석에서 유의한 변수를 중심으로 조기진통 증상과의 상관성을 Spearman's correlation과 Pearson's correlation으로 검토한 결과 임신 전 흡연 경험이 있는 경우(rs=.25, p<.001), 임신 후 흡연 경험이 있는 경우(rs=.20, p=.005), 간접흡연 경험이 있는 경우(rs=.22, p=.002), 임신 합병증이 있는 경우(r=.15, p=.038), 임신 전 BMI가 높을수록(r=.19, p=.009), 임신 스트레스가 높을수록(r=.36, p<.001) 조기진통 증상을 더 경험하였다. 그러나 과거 조산력과 자궁경부 길이는 유의한 상관관계를 보이지 않았다(Table 2).
Table 2
Correlations between Significant Demographic and Obstetric Variables (N=193)
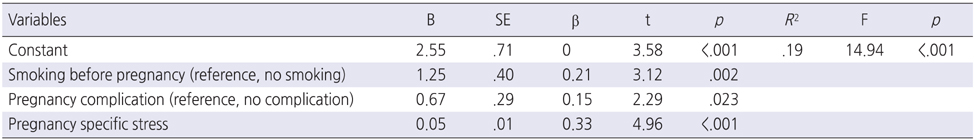
임신 2삼분기 여성의 조기진통 증상을 예측하는 요인을 파악하기 위해 단계적 선택(stepwise) 방법에 의한 다중회귀분석을 실시하였다. 상관분석에서 유의한 관련성이 있었던 변수들을 독립변수로 하였고 명목척도는 더미변수로 코딩하였다. 독립변수들 사이의 상관계수가 −.20~.16사이로 나타나 변수들 간의 상관성이 독립적이었다. 공차한계(tolerance)와 분산팽창인자(variance inflation factor[VIF]) 값을 이용하여 다중공선성을 검정한 결과 변수에 대한 공차한계는 0.1이상이었고, 분산팽창인자(VIF) 값은 10보다 작아 다중공선성의 문제는 없는 것으로 나타났다.
다중회귀분석 결과 대상자의 조기진통을 예측하는 회귀모형은 유의하였고(F=14.94, p<.001) 제시된 회귀식은 조기진통 변인의 19.2%를 예측하였다. 조기진통을 유의하게 예측하는 요인은 임신 전 흡연(β=.21, p=.002), 임신 합병증(β=.15, p=.023), 임신 스트레스(β=.33, p<.001) 였으며 조기진통 증상에 가장 큰 영향을 미치는 예측요인은 임신 전 흡연으로 나타났다. 조기진통 증상을 유의하게 예측하는 요인의 reference는 임신 전 흡연 요인은 임신 전 흡연 경험이 없는 경우, 현재 임신 합병증 요인은 현재 임신 합병증이 없는 경우이다(Table 3).
Table 3
Factors Predicting Preterm Labor Symptoms (N=193)
4. 조산에 영향을 주는 요인
다음으로 임신 2삼분기 여성의 조산 예측 요인을 파악하기 위하여 조산 유무에 따라 유의한 차이를 보인 대상자의 특성을 독립변수로하여 로지스틱 회귀분석을 하였다. 이 때 각 단계선택의 확률은 진입 .05 , 제거 .10을 적용하였다. 그 결과 첫 번째 모형에는 태아 수, 자궁경부 길이, 체질량지수, 과거 조산력, 그리고 임신 합병증이 포함되었다. 그러나 최종모형에서는 첫 번째 모형에 포함된 변수 중 임신 합병증이 제외되었다. 최종모형의 조산예측은 단태아를 기준으로 했을 때 쌍태아를 임신한 대상자가 조산할 위험은 13.68배(CI=3.72~50.33, p<.001)이고, 자궁경부 길이가 25mm 이상과 비교 시 25mm 미만인 대상자는 5.63배(CI=1.29~24.54, p=.021), 정상 체질량지수와 비교 시 25kg/m2 이상인 대상자는 3.50배(CI=1.35~9.04, p=.010, 과거 조산경험이 없는 군과 비교하여 조산경험이 있는 대상자는 조산할 위험이 4.15배(CI=1.07~16.03, p=.039)로 높게 나타났다. 이 모형계수의 총괄검정결과 임신 합병증이 제외된 4변수에 대한 모형이 χ2(4)=28.66, p<.001이며, Cox 및 Snell R2=.14, Negkerke R2=.23으로 나타나 4개 변수가 조산을 설명하는 예측력은 최소 13.7%로 볼 수 있다(Table 4).
Table 4
Factors Predicting Preterm Birth (N=193)
논의
우리나라는 최근 몇 년 동안 고위험 임신 및 출산에 관한 지원정책이 나올 정도로 조산에 대한 발생률이 높아지고 있어 조산을 예방하기 위한 원인 연구는 임신 및 출산간호의 중요한 이슈로 주목할 필요가 있다. 임상에서는 조기진통이 있을 때 약물요법을 중심으로 관리를 하고 있으나 여성건강간호 측면에서 어떤 관리가 필요한지에 대한 보고가 거의 이루어지지 않았다. 이에 본 연구는 조기진통과 조산에 영향을 줄 수 있는 다인성 요인을 탐색하여 임상간호에서 활용할 수 있는 요인을 밝혀보고자 한다.
본 연구에서 조기진통 증상에 가장 큰 영향을 미치는 요인은 임신 전 흡연이었으며, 그다음으로는 임신 합병증, 임신 스트레스로 나타났고 이 세 변수들이 조기진통 증상의 전체 변인의 19.2%를 예측하였다. 이는 조기진통의 원인이 질병의 다양한 기전과 관련되는 증상으로 보고 있으며 자궁경부 질환, 자궁과다 팽창, 혈관질환, 감염, 조기진통 증상의 원인 변수로 보고되었으나[2, 5] 본 연구에서는 스트레스로 인한 조기진통 유발 원인으로[2] 임신 스트레스를 측정하였다. 본 연구에서 임신 2삼분기 여성이 경험한 스트레스는 평균 61.34±14.22점으로 나타나 임신 후기 여성의 임신 스트레스 점수인 67.35점[18]보다는 낮게 나타났다. 또한 임신 2삼분기 여성의 임신 스트레스는 조기진통 증상을 예측하는 위험요인으로 나타났다. 이는 임신 스트레스가 조산의 약 45%에서 선행되는 조기진통 증상의 간접적인 위험요인으로 작용할 수 있다는 점[8]을 고려할 때 조기진통의 발생을 줄이기 위해 임신 스트레스의 원인과 완화 방법에 대하여 연구해나갈 필요가 있다.
한편, 조기진통은 분만 전 입원의 가장 흔한 원인이다[8]. 조기진통의 증상과 징후를 보이는 임신부의 치료는 침상안정, 수분 보충과 진정, 자궁수축 억제제 사용 등으로[19] 자궁수축을 감소시켜 가능한 34주 이후까지 임신을 유지시킨다. 이러한 치료법 중 수분보충이 조기진통에 어떤 영향을 미치는 지 보고되지 않았으나 추후 연구에서는 수분이 조기진통에 미치는 영향을 살펴볼 필요가 있다. 본 연구의 2차 분석 결과 임신성 고혈압, 자궁경부무력증, 조기양수파막 등과 같은 임신 합병증을 동반한 대상자들은 조기진통 관리를 받았지만 만삭분만으로 이어지지 않았다. 이러한 결과에 비추어 볼 때 임신 합병증이 조기진통의 직접적인 원인이 아닐지라도 조기진통의 관리를 방해하는 요인인지 검토할 필요가 있으며, 임신 합병증을 조기 진통의 원인에서 제외하기 위해서는 임신 합병증의 치료가 선행 될 필요가 있다. 예를 들어 자궁경부무력증과 같은 임신 합병증의 치료를 위해서는 임신 14주경에 자궁경부 봉합(cervical suture or cerclage)을 시행할 수 있다[8, 20].
다음으로 조산에 대하여 살펴보았다. 조산은 다인성(multi-factorial)현상의 결과로 이해하여야 할 필요가 있어 본 연구에서는 임신 2삼분기 여성을 대상으로 다양한 변수를 포함하였다. 선행연구결과 조산의 발생률은 인구사회학적 특성에 따라 다르고[20], 흡연 등과 같은 행동적 요인도 조산과 관련이 있다고 하였으나[21] 본 연구결과에서는 유의하지 않았다. 본 연구에서 조산 그룹에 속한 35명 중 흡연을 보고한 대상자가 5명 미만이었던 점이 제한 점이 될 수 있어 추후 연구에서는 흡연 대상자를 더 확보하여 분석할 필요가 있다.
또 산과적 특성 중에서는 체질량지수는 본 연구에서 정상 체질량지수보다 25kg/m2 이상인 경우 3.50배 높은 것으로 나타나 산전관리에서 체질량지수에 대한 관심이 필요하다고 본다. 본 연구 결과는 체질량지수 25kg/m2 이상이 위험요인으로 보고한 결과와 일치하였으나[22], 20kg/m2 미만을 위험요인으로 보고한 경우도 있으므로[23] 추가적인 연구가 필요하다고 본다. 과거 조산경험은 선행연구에서도 위험요인으로 나타났으며[22], 본 연구에서도 과거 조산 경험이 있는 군에서 과거 조산 경험이 없는 군보다 조산 위험이 4.15배 높은것으로 나타났다. 이는 2.5배로 보고한 유럽의 결과보다 높은 것으로, 아프리카-아메리칸이 17.8%, 아시아-태평양 여성 10.5%, 백인 여성 11.5%와 같이 인종에 따라 조산 발생에 차이가 있다[20]는 점도 염두에 둘 필요가 있다.
본 연구에서 다인성 요인 중 임신 스트레스는 조산의 예측요인으로는 유의하지 않았다. 이러한 결과는 임신 스트레스는 조산과 관련되고[18, 24], 조산위험이 2.56배 높다는 결과와[22]는 차이가 있었다. 이러한 차이가 나타난 요인으로 임신 스트레스가 높았어도 조기 진통 관리를 한 대상자의 경우 조산으로 이어지지 않았을 가능성을 고려하여 임신 2삼분기의 본 연구 대상자들의 분만까지의 흐름을 살펴보았다. 전체 대상자 중 조기진통 증상이 있었던 대상자 29.5%(57명) 가운데 조기진통 치료를 받고 만삭 분만한 대상자는 38.6%(22명)로 나타났다. 즉 조기진통 증상이 있을 때 아무런 처치를 하지 않았던 임신 여성과 적극적인 조기진통 관리 및 처치를 받은 여성을 비교하였을 때 조기진통 관리는 조산을 억제하는 요인이 될 수 있을 것으로 생각된다. 이와 같은 사실은 임신2삼분기 여성의 특성조사에 그치지 않고 출산 결과를 조사하였기 때문에 알게 된 점이지만 이 추론으로부터 명확한 결론을 얻기 위해서는 사례에 대한 집중 분석이 필요하다고 본다. 또한 본 연구에서 임신 스트레스에 영향을 미치는 요인은 살펴보지 않았으나 수면, 피로가 임신 스트레스의 매개요인이 될 수도 있기 때문에[25] 추후 연구에서는 이를 포함시킬 필요가 있다.
다음으로 조산과 자궁경부 길이에 대하여 살펴보았다. 자궁경부는 임신 중 성장하는 태아로부터 발생되는 압박과 긴장을 견뎌내는 중요한 기계적인 방패막이다[1]. 여성의 조산 위험을 증가시키는 자궁경부의 특성은 미숙한 자궁의 재구성과 자궁경부의 길이가 짧아진 점이 원인이라는 점이다[26]. 본 연구에서 임신 2삼분기 때 측정한 자궁경부 길이에 따라 조산 유무의 차이가 있었는지를 분석한 결과, 조산 그룹은 33.71±9.91mm, 만삭분만 그룹은 37.71±7.14mm로 조산 그룹의 자궁경부 길이가 통계적으로 유의하게 짧았다. 이는 자궁경부의 길이와 조산이 역상관 관계를 갖는다는 선행 연구[27, 28]와 일치하는 결과로 임신 2삼분기 동안 자궁경부 길이의 측정은 조산의 예측을 위한 가장 효과적인 방법임[8]을 지지하였다. 한편 자궁경부 길이가 20mm 이하이고 32주 미만인 경우 조기양막파수 때문이 아니라 조기진통으로 인하여 조산이 일어난다[29]는 보고에 비추어 볼 때 임신 2삼분기 자궁경부 길이를 측정을 통한 짧은 자궁경부 길이 임신부에 대한 간호중재가 필요하다.
본 연구결과가 제시한 중요한 점은 조기진통의 예측요인과 조산을 예측하는 요인이 동일하지 않았다는 점이다. 지금까지 연구의 대부분이 조산을 예측하고 예방하는 측면에서 이루어졌기 때문에 조기 진통의 경우 비교가 어려운 측면이 있지만 조기진통의 예측 요인으로 임신 전 흡연, 임신 합병증과 임신 스트레스임을 밝힌 점은 의미가 있다고 본다. 또한 조기진통 증상의 예측요인과는 달리 조산의 경우 쌍둥이, 짧은 자궁경부 길이, 비만(BMI>25kg/m2), 과거 조산 경험이 유의한 예측요인이 되는 점을 밝혀 추후 산전간호 시 관심을 가지고 중재해나갈 부분을 제시하였다. 그리고 조기진통 증상이 있는군의 임신부가 조기진통 관리 및 처치를 받았어도 조산으로 진행된 사례의 추적을 통해 현재의 조산 예방 관리 방법의 변화가 필요함을 밝힌 것도 의미가 있다고 본다.
이상의 결과를 임상에 적용함에 있어 조기진통 증상의 예측요인인 임신 전 흡연, 임신 합병증과 임신 스트레스에 대한 부분을 포함한다면 조기진통의 발생을 줄이는 방안이 될 것으로 생각된다. 또 과거에 조산한 경험이 있거나 현재 쌍태아 임신인 경우, 자궁경부 길이가 짧은 경우, 그리고 비만(BMI>25kg/m2)인 대상자는 산과외래 방문 시부터 더 관심을 갖고 간호를 제공할 필요가 있다고 본다
한편 본 연구를 통해 알게 된 의미 있는 결과에도 불구하고 몇 가지 제한점이 있다. 첫째, 임신 2삼분기 여성이 조기진통 증상이 있을때 조기진통 증상의 관리 및 처치에 의해 조산을 예방할 수 있었다는 점을 연구 설계 시 고려하지 못한 제한점이 있으므로 추후 연구에서는 이 부분을 보완할 필요가 있다. 둘째, 본 연구에서 조기진통 증상 측정도구의 내적 일관성은 Cronbach's α .66으로 신뢰도가 낮은 편이고 조기진통과 조산의 다인성 위험요인을 모두 포함하지 못한 제한점이 있다. 추후 연구에서 조기진통과 조산의 위험요인으로 산과적 요인과 사회심리적 요인의 다인성 요인을 포함하는 스크리닝 도구를 개발할 것을 제안한다.
결론
임신 2삼분기 여성을 대상으로 한 본 연구결과 조기진통 증상 예측요인은 임신 전 흡연, 임신 합병증, 임신 스트레스로 나타났으며 그 중 임신 전 흡연이 가장 예측력이 높게 나타났다. 반면 조산의 예측요인은 쌍태아, 25mm미만의 짧은 자궁경부 길이, 25kg/m2이상의 체질량지수와 과거 조산 경험으로 나타났다. 즉 조기진통 증상의 예측요인과 조산의 예측요인은 서로 다르다는 것을 알았다. 그러므로 조기진통의 예방과 조산 예방을 위한 관리를 함에 있어 각각의 요인별 특성에 근거한 체계적인 방안을 마련할 필요가 있다.
이상의 결과를 통해 흡연, 임신 스트레스, 체질량지수에 대하여 사정하고 계속 평가할 것과 이들 항목들을 조산위험 사정 도구를 개발하는 자료로 사용할 것을 제안한다.
본 연구는 2013년 순천향대학교 연구지원에 의해 수행되었음(과제번호: 20130611).
This study was supported by the Soonchunhyang University Research Fund in 2013(No.: 20130611).
CONFLICTS OF INTEREST:The authors declared no conflict of interest.
ACKNOWLEDGEMENT
We appreciate to all the women who participated before and after birth, and also the sonographers who measured cervical length. We also thank statisticians, Professor Kang HC and Professor Park SY.
References
-
World Health Organization. Preterm birth [Internet]. Geneva,CH: World Health Organization; 2016 [cited 2016 March 26].Available from: http://www.who.int/mediacentre/factsheets/fs363/en/.
-
-
Moutquin JM. Classification and heterogeneity of preterm birth. BJOG 2003;110 Suppl 20:30–33. [doi: 10.1046/j.1471-0528.2003.00021.x]
-
-
Statistics Korea. Survey results of the causes of death, 2009- 2011 [Internet]. Daejeon: Statistics Korea; 2012 [cited 2015 May 1].
-
-
Lawn JE, Kinney M. Preterm birth: Now the leading cause of child death worldwide. Sci Transl Med 2014;6(263):263ed221. [doi: 10.1126/scitranslmed.aaa2563]
-
-
American Congress of Obstetricians and Gynecologists. Preterm (Premature) labor and birth: Resource overview [Internet]. Washington, DC: American Congress of Obstetricians and Gynecologists; 2014 [cited 2015 May 01].Available from: http://www.acog.org/Womens-
Health/Preterm- Premature- Labor- and- Birth.
-
-
Korean Society of Maternal Fetal Medicine. The survey on the actual conditions of delivery room and delivery of high risk pregnancy, definition and classification of high pregnancy. Seoul: Korean Society of Maternal Fetal Medicine; 2012 Nov.Report No.:11-1352000-000879-01.
-
-
Korean Society of Obstetrics and Gynecology. Obstetrics. 5th ed. Seoul: Korean Society of Obstetrics and Gynecology; 2015. pp. 561-587.
-
-
Schetter CD. Stress processes in pregnancy and preterm birth. Curr Dir Psychol Sci 2009;18(4):205. [doi: 10.1111/j.1467-8721.2009.01637.x]
-
-
Ahn HL. An experimental study of the effects of husband’s supportive behavior reinforcement education on stress relief of primigravidas. J Nurs Acad Soc 1985;15(1):5–16. [doi: 10.4040/jnas.1985.15.1.5]
-
-
DeVellis RF. In: Scale development: Theory and applications. 4th ed. Newbury Park, CA: Sage; 1991. pp. 85.
-
-
American College of Obstetricians and Gynecologists. ACOG practice bulletin no. 127: Management of preterm labor. Obstet Gynecol 2012;119(6):1308–1317. [doi: 10.1097/AOG.0b013e31825af2f0]
-
-
Hamilton SA, Tower CL. Management of preterm labour. Obstet Gynaecol Reprod Med 2013;23(4):114–120. [doi: 10.1016/j.ogrm.2013.02.009]
-
-
Chung MY, Hwang KH, Cho OH. Relationship between fatigue, sleep disturbance, and gestational stress among pregnant women in the late stages. Korean J Women Health Nurs 2014;20(3):195–203. [doi: 10.4069/kjwhn.2014.20.3.195]
-
-
Botsis D, Makrakis E, Papagianni V, Kouskouni E, Grigoriou O, Dendrinos S, et al. The value of cervical length and plasma proMMP-9 levels for the prediction of preterm delivery in pregnant women presenting with threatened preterm labor. Eur J Obstet Gynecol Reprod Biol 2006;128(1-2):108–112. [doi: 10.1016/j.ejogrb.2005.10.022]
-
-
Giannella L, Beraldi R, Giulini S, Cerami LB, Mfuta K, Facchinetti F. Nitric oxide metabolite levels and assessment of cervical length in the prediction of preterm delivery among women undergoing symptomatic preterm labor. Int J Gynaecol Obstet 2012;116(3):223–227. [doi: 10.1016/j.ijgo.2011.10.020]
-
-
Fox N, Bergh E, Oppal S, Saltzman D, Klauser C, Gupta S, et al. The association between a short cervix, fetal fibronectin, and preterm birth in twin pregnancies, analyzed by cause of preterm birth: Preterm labor, premature rupture of membranes, and indicated preterm birth. Am J Obstet Gynecol 2014;210 1 Suppl:S400. [doi: 10.1016/j.ajog.2013.10.856]
-
 KSNS
KSNS
 Submit an article
Submit an article


 Cite
Cite