Articles
- Page Path
- HOME > J Korean Acad Nurs > Volume 52(5); 2022 > Article
- Research Paper Validity and Reliability of Korean Version of Self-Care Chronic Obstructive Pulmonary Disease Inventory (SC-COPD) and Self-Care Self-Efficacy Scale (SCES-COPD)
- Ja Yun Choi, So Young Yun
-
Journal of Korean Academy of Nursing 2022;52(5):522-534.
DOI: https://doi.org/10.4040/jkan.22062
Published online: October 31, 2022
2Department of Nursing, Nambu University, Gwangju, Korea
Abstract
Purpose
This study examined the validity and reliability of the Korean version of the Self-Care in Chronic Obstructive Pulmonary Disease Inventory (SC-COPDI) and the Chronic Obstructive Pulmonary Disease Self-Care Self-Efficacy Scale (SCES-COPD). The SC-COPDI consists of the Self-Care Maintenance Scale (SCMES), Self-Care Monitoring Scale (SCMOS), and Self-Care Management Scale (SCMAS).
Methods
The original tool was translated using a back-translation process. Participants were 241 patients with COPD at the Chonnam National University Hospital in Korea. The construct validity was verified through confirmatory factor analysis, and reliability was verified using Cronbach’s α.
Results
The SCMES consisted of 10 items of three factors―one of four factors was deleted from the original tool. In the SC-MOS, there were six items of two factors after two items were deleted from the original tool. The SCMAS consisted of the original 10 items of three factors. The SCES-COPD consisted of six items of two factors, with one item removed from the original tool. The model fit indices of all tools were good, and the construct validity was confirmed. Cronbach’s α of SCMES was .72, SCMOS was .90, SCMAS was .81, and SCES-COPD was .85.
Conclusion
The Korean version of SC-COPDI and SCES-COPD are valid and reliable instruments for measuring selfcare in people with COPD. These instruments can be used in self-care studies of COPD patients in Korea.
Published online Oct 31, 2022.
https://doi.org/10.4040/jkan.22062
Abstract
Purpose
This study examined the validity and reliability of the Korean version of the Self-Care in Chronic Obstructive Pulmonary Disease Inventory (SC-COPDI) and the Chronic Obstructive Pulmonary Disease Self-Care Self-Efficacy Scale (SCES-COPD). The SC-COPDI consists of the Self-Care Maintenance Scale (SCMES), Self-Care Monitoring Scale (SCMOS), and Self-Care Management Scale (SCMAS).
Methods
The original tool was translated using a back-translation process. Participants were 241 patients with COPD at the Chonnam National University Hospital in Korea. The construct validity was verified through confirmatory factor analysis, and reliability was verified using Cronbach’s α.
Results
The SCMES consisted of 10 items of three factors—one of four factors was deleted from the original tool. In the SCMOS, there were six items of two factors after two items were deleted from the original tool. The SCMAS consisted of the original 10 items of three factors. The SCES-COPD consisted of six items of two factors, with one item removed from the original tool. The model fit indices of all tools were good, and the construct validity was confirmed. Cronbach’s α of SCMES was .72, SCMOS was .90, SCMAS was .81, and SCES-COPD was .85.
Conclusion
The Korean version of SC-COPDI and SCES-COPD are valid and reliable instruments for measuring selfcare in people with COPD. These instruments can be used in self-care studies of COPD patients in Korea.
서론
1. 연구의 필요성
만성폐쇄성폐질환(chronic obstructive pulmonary disease [COPD])은 유해입자나 숙주 인자로 인하여 지속적인 호흡기 증상과 기류 제한을 보이는 특징을 갖고 있지만, 일반적으로 예방 및 치료가 가능한 질환이다[1]. COPD는 전 세계적으로 사망 원인 3위에 이르고 있으며[2] 국내의 경우도 2019년 기준 65세 이상 COPD의 성인 유병률은 남자 38.8%, 여자 14.9%, 사망원인은 8위, 10위를 기록하고 있다[3]. 세계적으로 고령화와 COPD 위험인자에 대한 노출 증가가 지속되어 COPD로 인한 경제적, 사회적인 부담이 더욱 증가할 것으로 예상된다[1, 4].
COPD 환자는 호흡곤란, 기침, 가래 등을 포함하는 신체적 증상을 경험하고[1] 이와 함께 불안 및 우울과 같은 정신적 증상을 호소하는데[5], 이로 인해 COPD 환자의 삶의 질이 저하된다[6]. 또한 호흡곤란, 피로감 등의 증상으로 인해 신체적 제약이 발생하고 이는 다시 사회적 활동 감소 및 사회적 고립으로 이어질 수 있다[7]. 따라서 COPD로 인한 신체적, 정신적, 사회적 결과를 예방, 통제 및 관리하기 위해 COPD 환자들은 복잡한 치료요법과 더불어 환자 스스로 건강상태를 확인하고 건강행동을 실천하며, 질병관리에 대한 기술을 습득하는 등의 자가간호가 필요하다[1, 8, 9, 10, 11, 12].
자가간호는 건강한 상태는 물론 질병 악화상태에서 건강증진 활동과 질병관리를 통해 건강을 유지하는 과정이다[13]. 만성질환자인 경우 질병의 악화, 동반질환 발생, 적극적인 치료가 필요한 상황 발생과 같은 질병의 진행과정 동안 자가간호 행동을 조절하고 이에 적응하는 것이 필수적이다[13]. COPD 환자의 안정 시 규칙적으로 시행하는 일반적인 자가간호 행동에는 금연, 호흡재활, 신체적 활동 및 운동과 흡입기의 올바른 사용을 포함한 약물복용 이행 등이 있다[1, 14]. 그리고 증상 악화 시의 자가간호 행동에는 증상을 관찰하고 휴식을 취하거나 추가적 흡입약물 사용, 처방된 항생제 복용 등 행동수칙의 변화를 포함한다[1, 14]. 자가간호 중재는 COPD 환자의 증상을 관리하고 신체적 건강상태를 최적화함으로써 일상생활에 요구되는 기능의 손상을 감소시키고, 정서적, 사회적 안녕과 삶의 질을 향상시키는 것을 목표로 한다[8]. 자가간호 중재 내용으로는 질병관련 지식, 증상감시 및 증상조절, 전문가와의 상담, 급성 악화 시 행동수칙 등을 포함한다[9, 10]. COPD 자가간호 프로그램은 호흡기 관련 입원율을 줄이고 삶의 질을 향상시키며[10], 사망률의 감소에도 영향을 미쳤다[9, 11]. 그러나 COPD 환자의 자가간호 관련 프로그램의 세부내용과 적용방법 등의 중재 간의 이질성, 다양한 대상자 특성 및 결과 측정도구의 문제가 제기되고 있다[1].
특히 자가간호 측정도구는 만성질환자가 건강을 유지하기 위해 자가간호를 수행하는 복잡하고 역동적인 과정적 정보를 제공해 줄 수 있는 의미있는 도구이다[13, 15]. 그러나 COPD 자가간호 측정도구는 COPD 환자의 삶의 질과 같은 환자결과를 측정하는 도구에 비해 개발이 활발하지 않았고 검증도 제대로 이루어지지 못하였다. 그동안 국내연구에 사용된 COPD 자가간호 측정도구[16]는 2003년에 개발되어 도구 개발과정 시 이론에 기반하여 개발되지 못했고 간호사가 환자에게 교육시키는 내용을 기반으로 개발되어 증상관찰과 증상 악화 시 대처와 같은 COPD 자가간호를 측정하기 위한 개념을 모두 포함하였는지에 대한 검증이 이뤄지지 않았다[16]. 또한 The Global Initiative for Chronic Obstructive Lung Disease (GOLD) 가이드라인의 자가관리 지침에는 체질량지수가 낮거나 영양실조 환자에 대한 영양보충을 권고하고 있으나 기존 도구에는 음식을 골고루 먹거나, 칼로리가 높은 음식을 먹는 내용 등의 가이드라인과 관련이 없는 일반적인 식습관에 대한 문항이 포함되어 있다[1]. 그리고 최근 COPD 환자의 팔의 힘과 지구력을 향상시키고 상지기능 향상 및 일상생활 수행능력에 효과가 지지된 상체 운동[17, 18]이나 급성악화 발생률과 사망률에 영향을 주는 신체활동[19, 20]과 관련 문항을 포함하고 있지 않다. 이러한 점을 미루어 볼 때 최신 근거기반 실무를 반영하면서도 이론 기반 신뢰성과 타당성 있는 COPD 자가간호 측정도구의 개발이 필요하다.
이러한 상황에서 Riegel 등[13]의 만성질환 자가간호 중범위이론을 기반으로 Matarese 등[15]이 만성폐쇄성폐질환 자가간호도구(Self-Care Chronic Obstructive Pulmonary Disease Inventory, SC-COPDI)와 자가간호 자기효능감도구(Chronic Obstructive Pulmonary Disease-Self-Care Self-Efficacy Scale, SCES-COPD)를 이탈리아 환자를 대상으로 개발하고, 미국 환자를 대상으로 타당도와 신뢰도를 검증하였다[21]. 만성질환 자가간호 중범위이론에 따르면 자가간호는 건강증진과 질병관리를 통한 건강유지 과정으로 정의할 수 있으며, ‘자가간호 유지(self-care maintenance)’, ‘자가간호 관찰(self-care monitoring)’, ‘자가간호 관리(self-care management)’의 세 가지 핵심 개념으로 구성된다[13]. ‘자가간호 유지’는 신체적, 정서적으로 건강을 유지하기 위한 행동이고, ‘자가간호 관찰’은 스스로 징후와 증상의 변화에 대해 관찰하는 과정이며, ‘자가간호 관리’는 질환의 증상과 징후가 발생 시 취하는 행동을 말한다[13]. 이 개념은 COPD 환자가 자가간호를 위해 금연, 약물복용, 운동 등의 건강실천 행동을 유지하고, 신체적, 정서적 증상을 모니터링하며, 급성 악화와 같은 호흡기 증상이 심해질 때 행동수칙을 실천하는 자가관리의 속성과 일치한다[8, 9, 10, 11].
자가간호 자기효능감은 발생 가능한 장애물에도 불구하고 질병과 관련된 자가간호 행동을 수행하는 것에 대한 자신감을 말한다[13]. 자가간호 자기효능감은 자가간호를 수행하는 데 소비되는 에너지양, 인내력, 회복력, 스트레스와 불안, 의사결정 과정에 영향을 미쳐 정신적, 신체적 건강결과를 개선시킨다[22]. 자가간호 자기효능감이 높을수록 자가간호 수행능력이 높았고[13, 15, 22] 자가간호 자기효능감 평가로 자가간호 행동을 예측할 수 있으므로 자가간호와 함께 평가할 필요가 있다[15].
따라서 SC-COPDI와 SCES-COPD의 한국어판 타당성과 신뢰성 검증을 통해 국내 COPD 환자의 자가간호 유지, 관찰, 관리영역의 자가간호와 자가간호 자기효능감 정도를 파악하고, 환자의 결과변수와의 인과관계를 확인하는 데 공헌할 수 있다고 생각된다. 또한 국내외 COPD 환자를 대상으로 동일한 도구로 자가간호 정도를 파악할 수 있어 국내외적으로 COPD 환자의 자가간호 정도를 비교할 수 있다고 생각된다. 이에 본 연구는 국내 COPD 환자의 자가간호, 자가간호 자기효능감 정도를 측정할 수 있도록 SC-COPDI와 SCES-COPD를 한국어로 번안하고 신뢰도와 타당도를 검증하고자 한다.
2. 연구의 목적
본 연구의 목적은 COPD 환자의 자가간호와 자가간호에 대한 자기효능감을 측정하는 Matarese 등[15]의 SC-COPDI와 SCES-COPD를 한국어로 번안하고, 한국어판 SC-COPDI와 SCES-COPD의 타당도와 신뢰도를 검증하는 것이다.
연구 방법
1. 연구 설계
본 연구는 도구의 신뢰도와 타당도를 검증하는 방법론적 연구이다.
2. 연구 대상
본 연구의 대상자는 COPD를 진단받고, 현재 광주광역시 소재의 전남대학교병원 호흡기내과 외래에서 통원치료 중인 자였다. 대상자 선정 기준은 질병의 자가간호 수행 및 실천정도를 확인할 수 있는 COPD를 진단받은 지 6개월 이상인 자, 질병의 중증도가 GOLD 2단계 이상인 만 40세 이상 성인 환자를 대상으로 하였다. 대상자의 배제 기준은 주진단이 천식이나 심장질환인 경우, 최근 6개월 이내에 정신과 약물을 복용 중인 자이다. 도구검정을 위한 연구대상자 수는 확인적 요인분석을 위한 측정모델을 포함하는 구조방정식 모형에서 최소 200명 이상의 표본 수가 필요한 기준[23]을 고려하였다. 목표 연구대상자 수는 탈락률 20%를 고려하여 240명으로 설정하였고, 본 연구에서 241명의 대상자가 자발적으로 참여에 동의하였으며 응답이 불충분하거나 중도에 설문을 중단한 경우가 없어 최종 연구에 참여한 연구대상자 수는 241명이었다.
3. 연구 도구
1) 자가간호
COPD 환자의 자가간호를 측정하기 위한 도구로 Matarese 등[15]이 개발한 SC-COPDI를 사용하였다. SC-COPDI는 자가간호 유지 도구(Self-Care Maintenance Scale, SCMES; 13문항), 자가간호 관찰 도구(Self-Care Monitoring Scale, SCMOS; 9문항), 자가간호 관리 도구(Self-Care Management Scale, SCMAS; 10문항)의 독립된 도구로 구성되어 있다. SCMES는 COPD 환자의 호흡기 감염 예방, 신체활동 증진, 치료이행 정도를 측정하기 위한 도구로 ‘질병 예방행동’, ‘호흡 개선행동’, ‘신체활동 증진행동’, ‘치료 이행행동’의 4요인으로 구성되어 있다. SCMOS는 COPD 환자에게 나타나는 호흡기 증상, 피로 및 수면장애, 약물 부작용과 같은 증상 경험을 확인하고, COPD 증상 발현 시 이를 얼마나 빠르게 인식하는지 정도를 확인하기 위한 도구로 ‘호흡기증상 관찰’, ‘비호흡기증상 관찰’의 2요인으로 구성되어 있다. SCMAS는 증상 발현 시 COPD 환자의 자율성, 의료인에게 자문을 구하고 수행하는 정도, 질환으로 인해 일상생활에서 발생하는 문제를 해결하기 위한 행위를 묻는 내용으로 ‘자발행동’, ‘자문행동’, ‘문제 해결행동’의 3요인으로 구성되어 있다. 각 문항에 대하여 ‘전혀 그렇지 않다’ 1점, ‘거의 그렇지 않다’ 2점, ‘가끔 그렇다’ 3점, ‘종종 그렇다’ 4점, ‘항상 그렇다’ 5점으로 응답하도록 되어있고 총점을 100점으로 점수를 환산하며 점수가 높을수록 자가간호 수행정도가 높은 것을 의미한다. 개발 당시 신뢰도 Cronbach’s α는 SCMES .73, SCMOS .87, SCMAS .83이었다.
2) 자가간호 자기효능감
COPD 환자의 자가간호 자기효능감을 측정하기 위한 도구로 Matarese 등[15]이 개발한 SCES-COPD를 사용하였다. SCES-COPD는 약물 처방을 준수하고 증상을 관리할 수 있는 능력에 대한 COPD 환자의 자기 효능감을 측정하기 위한 도구이며 ‘증상관리’, ‘치료이행’의 2요인, 총 7문항으로 구성되어 있다. 각 문항에 대하여 ‘자신없다’ 1점, ‘약간 자신있다’ 3점, ‘매우 자신있다’ 5점, ‘자신없다’와 ‘약간 자신있다’의 사이 2점, ‘약간 자신있다’와 ‘매우 자신있다’ 사이 4점으로 응답하도록 되어 있으며 점수가 높을수록 자가간호에 대한 자기효능감이 높은 것을 의미한다. 개발당시 신뢰도 Cronbach’s α는 .86이었다.
3) 일반적 특성
연구 대상자의 일반적 특성 중 인구사회학적 특성을 파악하기 위해 연령, 성별, 결혼상태, 교육수준, 직업상태, 경제적 수준을 조사하였고, 질병 관련 특성을 파악하기 위해 흡연상태, 질병기간, 동반질환을 조사하였으며 질병의 중증도는 GOLD grade, 호흡곤란 정도는 American Thoracic Society Dyspnea Scale grade를 사용하여 조사하였다.
4. 연구 진행 절차
1) 도구의 번역과 문화적 개작
SC-COPDI와 SCES-COPD의 원저자에게 도구 사용의 허락을 받았고 도구의 번역 절차는 World Health Organization의 가이드라인[24]에 따라 진행하였다.
(1) 1차 번역
1차 번역은 한국어가 모국어이면서 영어와 한국어 모두 구사 가능한 간호학 교수 1인이 영어로 작성된 원도구를 한국어로 번역하였다.
(2) 2차 번역
2차 번역은 도구개발 경험이 있고 영어권 문화에 익숙한 간호학 교수 2인, 1차 번역자 1인, 호흡기내과 의사 1인 및 영어권 문화에 익숙한 언어학자 1인으로 구성된 전문가 패널을 활용한 토의를 통해 진행되었다. 전문가 패널 토의에서 원문과 일차 번역본 사이의 불일치 및 문화적 차이로 인한 표현 등에 대한 논의가 이루어졌으며 구체적으로 SCMES에서 ‘사람과 교류하는 사회활동’을 ‘사람과 함께하는 사회활동’으로, SCMAS에서 ‘의료인에게 말한다’를 ‘병원에 가서 의료인에게 상담한다’로, ‘의사를 만난다’를 ‘병원에 간다’로 등 국내상황에 맞게 문화적 개작으로 번역을 수정하였고, 전문가 패널 토의를 통해 일차 번역본을 수정 및 보완하여 2차 번역본을 작성하였다.
(3) 역번역
1차와 2차 역번역은 모두 한국어에 능통하면서 영어가 모국어인 원어민이 시행하였다. 완성된 역번역본은 전문가집단의 재검토 과정을 거쳐 문화적 차이를 포함하여 발견된 불일치에 대해 합의를 이루었다. 설문 내용 중 SCMES에서 ‘피한다’를 ‘장소에서 멀어진다’로, ‘잠자는 것’을 ‘잠들기’로 등 원문과 의미가 다른 영어 표현을 수정하였고 척도 용어를 통일시켰으며, 전체 도구의 설문작성에 대한 설명에서 ‘알려 주십시오’를 ‘표시해 주십시오’로 수정하였다.
(4) 3차 번역
번역 및 역번역을 통해 완성된 설문지는 원저자의 확인을 거쳤으며 원저자의 의견을 반영하여 한글로 3차 번역을 시행하였고 다시 최종 원저자의 확인을 거쳤다. 원저자의 의견 반영은 ‘생활하면서’를 ‘무언가를 하면’으로 수정하였고 ‘take a rest’의 신체휴식, ‘sit down’의 일어서 있는 상태에서 아래로 앉는 의미에 대한 지적에는 한국어에서는 구분없이 사용한다는 점, ‘비록 ~하지만’을 문장 시작에 두지 않는 것 등의 영어적 표현의 차이를 지적하였으나 어순의 차이에 따라 그대로 사용하는 것 등의 의견을 교환하였다.
(5) 예비조사 및 최종완성
번역이 완성된 도구로 연구 대상자와 동일한 조건의 COPD 환자 10인에게 예비조사를 시행하였다. 예비조사 대상자에게 문장이나 표현의 모호성이나 애매함을 확인하였으며, 예비대상자들은 이해가 어려운 문항이 없다고 하여 최종도구를 확정하였다. SC-COPDI와 SCES-COPD를 작성하는 데 걸리는 시간은 평균 12분이었다.
2) 자료수집 방법
훈련된 연구원 1인이 2021년 2월 10일부터 8월 10일까지 광주광역시에 소재한 전남대학교병원 호흡기 내과 외래에 있는 교육실에서 외래 진료를 마치거나 대기 중인 COPD로 진단받고 치료받는 환자를 대상으로 자발적 연구참여 동의 후 자료수집을 진행하였다. 연구책임자가 동의 취득 연구원 1인과 자료수집 연구원 1인에게 설명문 및 동의서와 설문지 내용을 설명하고 연구원들의 질의에 응답하는 훈련을 하였으며, 훈련시간은 30분 정도 소요되었다. 설문지는 COPD 환자가 직접 질문을 읽고 기입하였으며, 도움을 청한 질문은 없었다.
5. 자료분석 방법
본 연구에서 수집된 자료는 IBM Statistics SPSS ver. 28.0 (IBM Corp., Armonk, NY, USA)과 R 프로그램(version 4.0.2; R Foundation for Statistical Computing, Vienna, Austria)을 사용하여 분석하였고, 모든 통계적 분석은 유의수준 .05로 판단하였다. 대상자의 일반적 특성은 빈도, 백분율, 평균, 표준편차를 이용하였으며 기존에 체계적인 이론을 기반으로 개발된 도구의 타당화 과정이므로[25] 탐색적 요인분석은 시행하지 않았다. 모형의 적합도를 검증하기 위해 확인적 요인분석을 시행하였으며 확인적 요인분석을 위한 구조방정식 모형의 적합도는 표준 χ2 지수를 산출하였고, Turker–Lewis Index (TLI), comparative fit index (CFI), root mean square error of approximation (RMSEA), standardized root mean-square residual (SRMR) 지수를 확인하였다. 모형적합성은 χ2 (minimum chi-squared, CMIN)의 p값이 .05 이상, CFI, TLI는 .90 이상이면 적합한 것으로 판정하였고[23, 26], RMSEA는 .10 이하이면 적합한 것으로 판정하였다[27]. 모형의 적합도를 개선하기 위해 수정지수(Modification Index)를 사용한 공분산을 추가하여 분석하였다. 도구의 집중타당도 검증은 표준화요인 부하량(standardized factor loading), 유의성(critical ratio, C.R), 개념신뢰도(construct reliability, CR), 평균분산 추출(average variance extracted, AVE), 판별타당도는 상관계수와 AVE 값을 이용하여 검증하였다. 구성타당도의 수용 기준은 CR .70, AVE .50 이상이나[25], Fornell와 Larcker [28] 기준에 의해 AVE가 .50보다 작은 경우 CR이 .60보다 크면 집중타당도를 수용하였다. 판별타당도는 AVE 값이 상관계수의 제곱보다 크다는 조건을 만족하는지 확인하였다[25]. 결측값은 최대우도법(maximum likelihood)을 사용하여 처리하였다. 도구 간 상관관계는 Pearson’s correlation으로 검증하였다. 최종 도구의 신뢰도의 내적일관성을 확인하기 위하여 전체 측정도구의 Cronbach’ α 계수를 분석하였다. 신뢰도의 수용 기준은 .07 이상이었다[29].
6. 윤리적 고려
연구의 윤리성 확보와 연구대상자의 안전보호를 위해 전남대학교병원의 기관생명윤리위원회(Institutional Review Board)의 승인을 받았다(no. CNUH-2020-213). 훈련된 연구보조원 2인이 연구설명서 및 동의서를 이용하여 연구의 목적과 방법, 연구참여 예상 소요시간, 예상되는 불편 및 부작용, 연구참여에 대한 보상, 개인정보 관리방안에 대해 설명한 후 대상자의 연구참여 동의를 진행하였다. 연구참여는 전적으로 자율적으로 결정하도록 하였고 연구에 대해 이해하고 참여에 동의한 대상자에게 서면으로 동의서를 받고 연구를 시행하였다. 대상자의 개인정보 보호를 위하여 연구대상자의 개인정보에 대한 기록은 기밀유지를 기본으로 하며 이를 코드화하여 연구자료를 통한 개인 신상 확인이 불가능하도록 하였다. 연구자료는 패스워드가 걸린 파일에 저장하여 잠금장치가 있는 연구실에 보관하였다. 연구에 참여한 대상자에게 자료수집 후 소정의 선물을 제공하였다.
연구 결과
1. 대상자의 일반적 특성
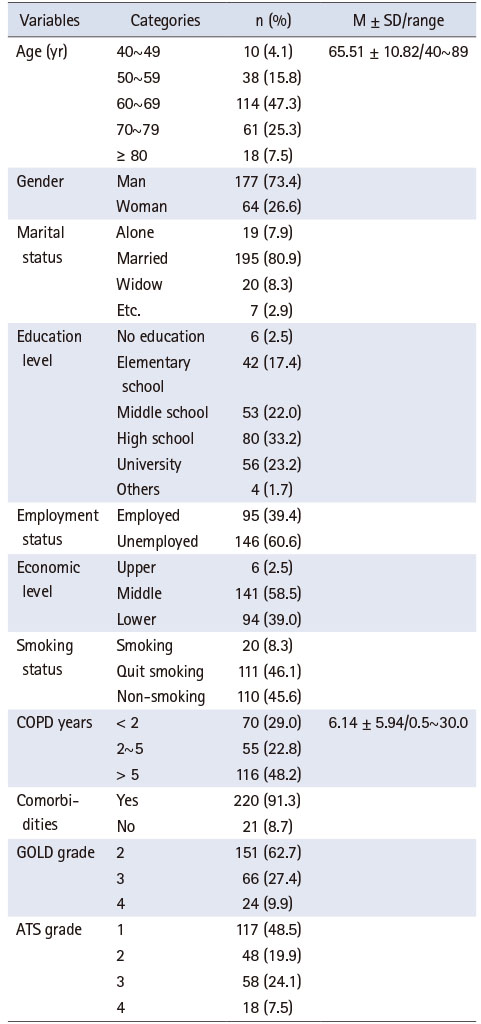
대상자의 연령의 범위는 40~89세이었고 60세 이상이 전체의 80.1% (193명)이었으며 남성(73.4%)이 대부분이었다. 흡연상태는 금연(46.1%)이나 비흡연 상태(45.6%)였으나 여전히 20명(8.3%)은 흡연상태였으며 COPD 진단받은 기간은 평균 6.14년이었다. GOLD grade는 2단계(62.7%)가 가장 많았다(Table 1).
Table 1
Sociodemographic and Clinical Characteristics of the Study Participants (N = 241)
2. 한국어판 SC-COPDI, SCES-COPD 구성타당도 검증
타당성 검증을 위한 조건확인에서 왜도 및 첨도가 정규분포와 유의하게 다른가를 검증하기 위해 표준화값(standardized score, z-score)을 확인하였을 때 C.R 값이 2.47~19.13 범위로 나타나 1.96 이상(p < .05)의 분석 조건을 만족하였다.
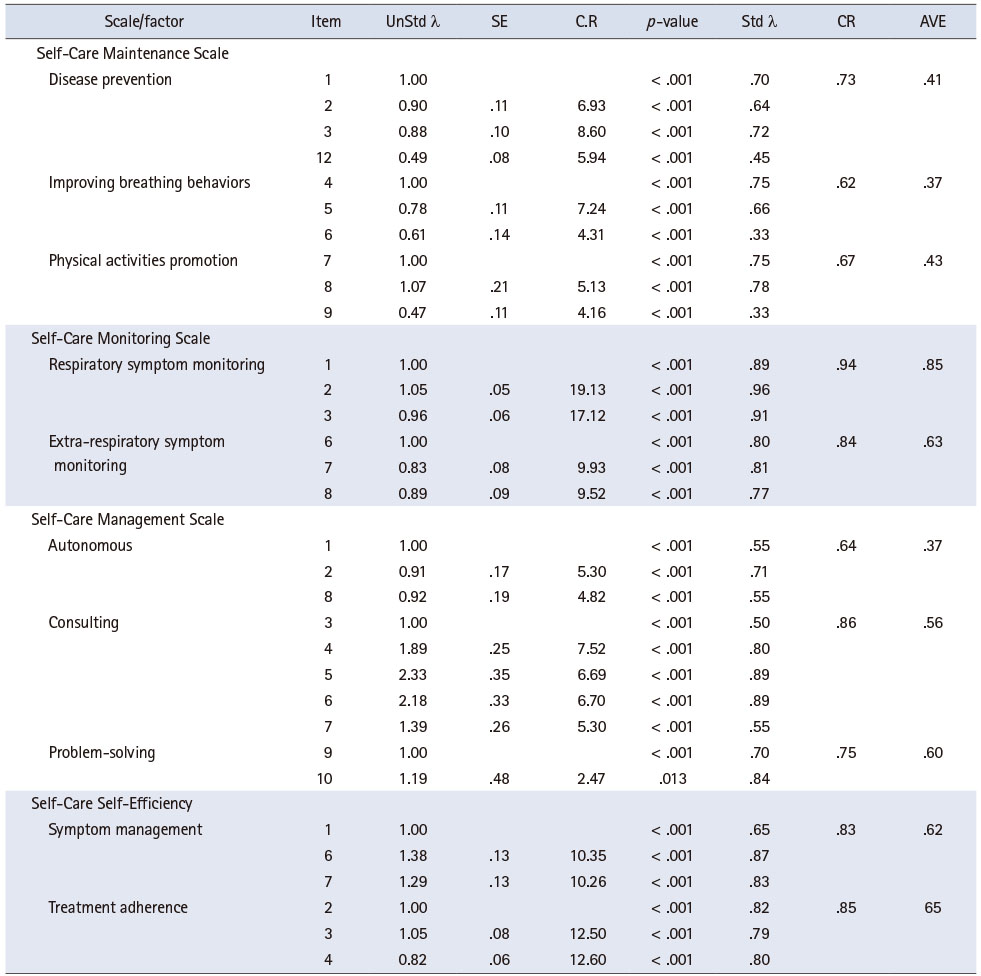
확인적 요인분석을 통해 한국판 SC-COPDI와 SCES-COPD의 각 도구별 문항의 표준화요인 부하량(β)을 살펴본 결과, SCMES의 ‘치료 이행행동’ 요인을 구성하는 3문항 중 10번 ‘매년 독감 백신을 맞는다’와 11번 ‘의료인이 처방한 약을 처방대로 복용한다’ 문항의 표준화요인 부하량 값이 .18, .25로 낮아 ‘치료 이행행동’ 요인을 삭제하였다. SCMOS에서 다른 요인에 교차 적재된 4번 ‘호흡곤란이 증가하거나 쌕쌕거리는 숨소리가 나는지를 지켜본다(모니터링한다)’ 문항과 다른 문항들과 공분산 관계를 형성하여 모형적합지수에 영향을 미치는 5번 ‘밤에 호흡하기 어려워서 잠에서 깨는지를 지켜본다(모니터링한다)’ 문항을 삭제하였다. SCES-COPD에서 다른 요인에 교차 적재된 5번 ‘호흡기질환이 악화될 때 증상을 알아챌 수 있다’ 문항을 삭제하였다. SCMOS의 4번 문항과 SCES-COPD의 5번 문항의 교차요인 적재값은 각각 .51, .40이었으며 교차요인 적재값이 .40 이상일 경우 삭제하였다[30].
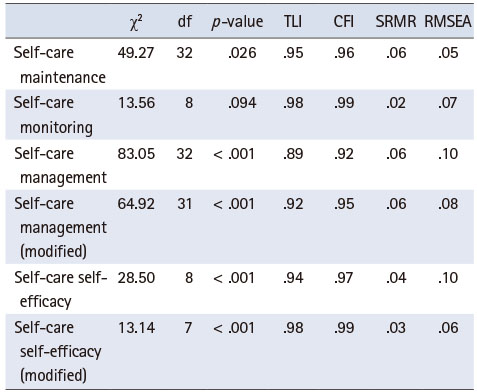
문항 삭제 후 모형의 적합도는 Table 2와 같다. 모형적합도를 확인하기 위해 χ2 검증을 할 경우, 표본의 크기가 클수록(n > 200) 연구모형은 기각되기 쉬워 본 연구에서는 χ2 검증에서 표본 크기에 의한 영향력을 최소화하기 위한 대안으로 TLI, CFI, RMSEA 모형적합지수를 사용하였다. SCMES의 모형적합지수는 χ2 = 49.27 (p = .026), TLI = .95, CFI = .96, RMSEA = .05, SCMOS의 모형적합지수 χ2 = 13.56 (p = .094), TLI = .98, CFI = .99, RMSEA = .07로 적합하였다. 그러나 SCMAS의 모형적합도 지수(χ2 = 83.05 [p < .001], TLI = .89, CFI = .92, RMSEA = .10)의 TLI 지수, S CES-COPD의 모형적합도 지수(χ2 = 28.50 [p < .001], TLI = .94, CFI = .97, RMSEA = .10)에서 RMSEA 지수가 기준에 부합하지 않아 모델의 적합도를 높이기 위해 수정지수를 적용하여 측정모형을 재설계하였다. SCMAS의 3번 문항 ‘숨이 막히는 정도가 심해지면 병원에 가서 의료인에게 상담한다’와 4번 문항 ‘기침이 심해졌다고 느끼면 병원에 가서 의료인에게 상담한다’ 문항, SCES-COPD의 3번 문항 ‘쉬운 일은 아니지만, 지속적으로 본인의 증상을 확인할 수 있다’와 7번 문항 ‘증상을 완화하기 위해 한 행동들이 효과적이었는지 평가할 수 있다’의 오차항에 공분산을 설정하였다. SCMAS의 3번의 호흡곤란과, 4번 문항의 기침은 COPD의 주요 증상이고 증상악화 시 두 증상을 포함한 호흡기 증상이 심해지는 근거[1]로 문항간 상관성을 인정하였고, S CES-COPD의 3번과 7번 문항은 자가관찰(self-monitoring)을 통해 환자의 증상을 스스로 인지하는 과정으로 증상의 조기발견뿐만 아니라 발견된 증상에 대한 행동적 조치의 효과, 즉 증상조절 정도를 평가하는 과정이므로[31] 문항 간 상관성을 인정하였으며 수정된 모델적합지수는 모형적합도 기준을 충족하였다.
Table 2
Goodness of Fit on SC-COPDI and SCES-COPD
SCMES 6번, 9번, 12번 문항의 표준화요인 부하량이 다소 낮으나(.33~.45) SCMES의 모형적합도 지수가 기준에 충족하였고 6번 ‘호흡을 조절하기 위해 복식 호흡을 하거나 입술 오므리기 호흡을 한다’와 9번 ‘일주일에 적어도 1회 이상 다른 사람과 함께하는 사회활동에 참여한다’, 12번 ‘밖에 나갈 때와 추울 때면 입과 코를 보호한다’는 각 요인을 설명하는 데 필수적인 내용이므로[1, 11] 분석에 포함하였다. 위 3문항을 제외한 나머지 문항의 표준화요인 부하량은 .50~.96으로 최소 기준을 충족하였다.
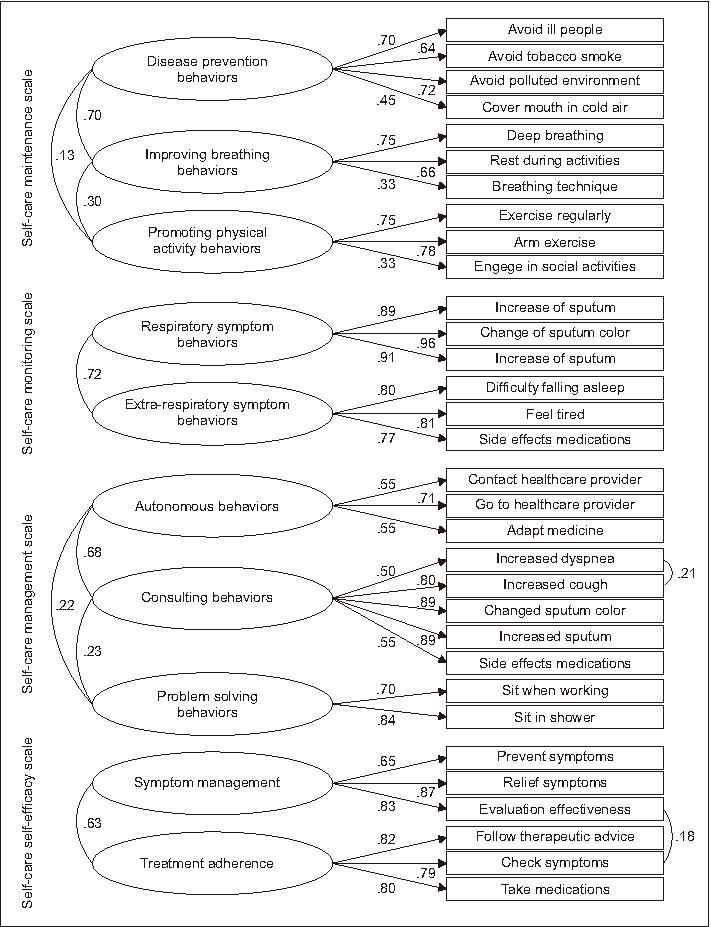
최종 확인적 요인분석 결과 SCMES의 ‘질병 예방행동’ 4문항, ‘호흡 개선행동’ 3문항, ‘신체활동증진행동’ 3문항, SCMOS의 ‘호흡기증상 관찰’ 3문항, ‘비호흡기증상 관찰’ 3문항, SCMAS의 ‘자발행동’ 3문항, ‘자문행동’ 5문항, ‘문제 해결행동’ 2문항이 최종 선정되었고, SCES-COPD의 ‘증상관리’ 3문항, ‘치료이행’ 3문항이 최종 선정되었다. 한국어판 SC-COPDI, SCES-COPD의 측정모형은 Figure 1과 같다.
Figure 1
Graphical representation of the confirmatory factor analysis for the three self-care scales and the self-care self-efficacy scale.
3. 한국어판 SC-COPDI, SCES-COPD 집중타당도 검증
한국어판 SC-COPDI와 SCES-COPD의 집중타당도는 AVE, CR 값으로 검증하였다. SCMES의 ‘질병예방행동(.41)’, ‘호흡 개선행동(.37)’, ‘신체활동 증진행동(.43)’ 요인, SCMAS의 ‘자발행동(.37)’ 요인의 AVE 값이 기준보다 낮았으나, SCMOS와 SCES-COPD는 AVE 값이 .50 이상 값을 만족하였다. CR 값은 SCMES의 ‘호흡 개선행동(.62)’, ‘신체활동 증진행동(.67)’ 요인과 SCMAS의 ‘자발행동(.64)’ 요인을 제외한 나머지 요인에서 CR 값이 .70 이상 값을 만족하였고, SCMOS와 SCES-COPD는 CR 값이 .70 이상 값을 만족하였다. 그러나 AVE 값이 .50보다 작은 모든 요인에서 CR 값이 .60보다 커 집중타당도가 수용 가능하였다(Table 3).
Table 3
Contents Validity and Convergent Validity of the Korean Version SC-COPDI and SCES-COPD (N = 241)
4. 한국어판 SC-COPDI, SCES-COPD 판별타당도 검증
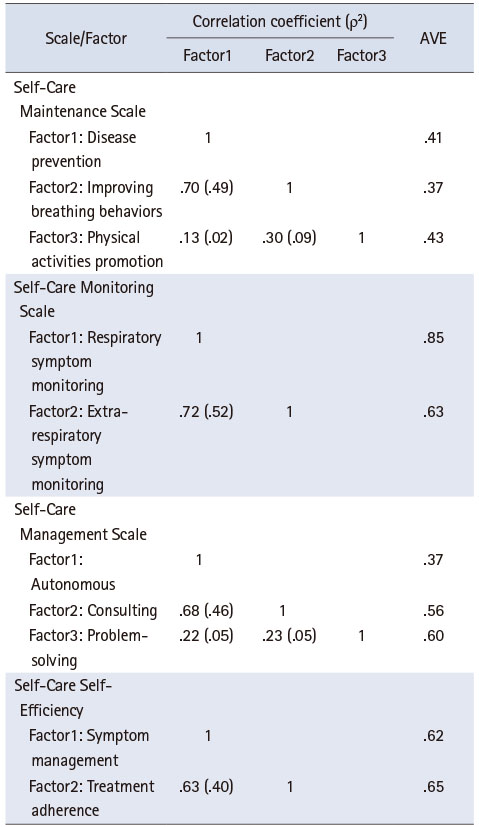
한국어판 SC-COPDI와 SCES-COPD의 판별타당도는 ‘AVE 값 > 상관계수의 제곱’의 조건을 만족하는지 확인하였다. SCMES의 ‘질병 예방행동’ 요인과 ‘호흡 개선행동’ 요인의 상관계수 제곱값(.49)이 각 요인의 AVE 값(.41, .37)보다 커서 조건을 만족하지 못하였으나 나머지 요인에서는 문항의 판별타당도 조건을 만족하였다. SCMAS의 ‘자발행동’ 요인과 ‘자문행동’ 요인의 상관계수 제곱값(.46)이 ‘자발행동’ 요인의 AVE 값(.37)보다 커서 조건을 만족하지 못하였으나 나머지 요인에서는 문항의 판별타당도 조건을 만족하였다. SCMOS와 SCES-COPD의 요인에서는 판별타당도의 조건을 모두 만족하였다(Table 4).
Table 4
Discriminant Validity of the Korean Version SC-COPDI and SCES-COPD (N = 241)
5. 신뢰도 검증
한국어판 SC-COPDI와 SCES-COPD의 신뢰도 검증은 Cronbach’s α 값으로 검증하였다. SCMES의 Cronbach’s α 값은 .72, SCMOS는 .90, SCMAS는 .81, SCES-COPD의 Cronbach’s α 값은 .85로 신뢰도 수용 기준을 만족하였다.
6. 한국어판 SC-COPDI와 SCES-COPD의 상관관계
한국어판 SC-COPDI로 측정한 자가간호 유지는 자가간호 관찰(r = .50, p < .001), 자가간호 관리 정도(r = .29, p < .001)와 서로 유의한 양의 상관관계를 보였으며, 자가간호 관찰도 자가간호 관리 정도(r = .31, p < .001)와 유의한 양의 상관관계를 보였다. SCES-COPD로 측정한 자가간호 자기효능감과 자가간호 유지(r = .41, p < .001), 자가간호 관찰(r = .29, p < .001), 자가간호 관리(r = .40, p < .001)가 유의한 양의 상관관계를 보였다.
논의
본 연구는 COPD 환자의 자가간호와 자가간호 자기효능감을 측정하기 위해 개발된 SC-COPDI와 SCES-COPD를 한국어로 번안하고 타당도와 신뢰도를 검증하여 국내 COPD 환자의 자가간호라는 과정적 지표를 확인하는 데 공헌하고자 하였다.
본 한국어판 SC-COPDI는 기존 도구와 비교하였을 때 크게 4가지 차별성이 있다고 생각된다. 첫째, 이론에 근거한 자가간호에 요구되는 자가간호 유지, 관찰, 관리의 행동 영역을 포함하고 있다. 기존 COPD 자가간호 도구[16]는 8개의 요인으로 구성되었고 그 중 기도 청결, 증상관리, 대처 요인의 특성이 중복되어 있고 ‘가족지지’ 요인에 정기적인 병원 방문에 대한 문항, ‘운동’ 요인에 호흡법에 대한 문항이 포함되어 있는 등 도구의 구조적 특성이 이론적으로 맞지 않았다. 둘째, 본 도구의 문항은 COPD GOLD 가이드라인[1]과 국내 가이드라인[14]에 포함된 공기오염 및 미세먼지 회피, 상지운동, 사회활동 참여 등의 근거에 기반한 자가간호 행동으로 구성되어 있다. 기존 도구[16]에 복식호흡보다 흉식호흡을 권장하는 문항, 영양상태에 대한 고려 없이 일반적인 식습관을 권장한 문항, 폐속 가래 배출을 용이하기 위해 가슴과 등을 두드리는 문항 등 근거에 맞지 않거나 근거가 불충분한 문항을 포함하고 있다. 따라서 본 도구는 최신의 근거[1, 14]에 기반한 문항으로 구성되어 근거기반 자가간호를 측정하는 데 적절한 도구로 판단된다. 셋째, SC-COPDI는 만성질환 자가간호 중범위 이론을 COPD 환자에게 적용하여 개발되었으며 자가간호의 세가지 이론적 차원인 ‘자가간호 유지’, ‘자가간호 관찰’, ‘자가간호 관리’를 측정하는 각각의 도구로 구성되어 영역별 자가간호의 수준을 파악하기 용이하다[15]. 본 연구결과 SC-COPDI가 포함하는 세가지 도구가 각각 상관관계가 있는 것으로 나타나 만성질환 자가간호 중범위이론의 구조를 동일하게 표명하고 있음을 알 수 있었다. SC-COPDI가 3가지 차원을 다루고 있기 때문에 3가지 차원의 자가간호 중 개인의 강점 및 취약한 행동영역의 파악이 용이하다. 이로써 강점 행동영역은 지지하고 강화시키며 취약한 행동영역을 집중적으로 중재할 수 있는 시간 및 비용 효율적인 자가간호 중재가 가능할 수 있다. 넷째, SC-COPDI와 SCES-COPD의 설문지가 이해하기 쉽고 빠르게 작성할 수 있으며[15] 자료수집 과정에서 추가 설명을 요구한 사례가 없어 본 연구대상자의 80.1%가 60세 이상의 연령이었던 점에 비추어 복잡한 임상 환경에서 고령의 COPD 환자에게 적용하기에 적절하다 생각된다.
한국어판 SC-COPDI와 SCES-COPD 도구는 검증과정에서 원도구와 차이가 발생하였다. SCMES 원도구 문항 중 표준화요인 부하량이 기준에 부합하지 않은 ‘치료 이행행동’ 요인이 삭제되었다. 이는 미국의 C OPD 환자를 대상으로 S C-COPDI와 SCES-COPD의 타당도를 검증한 연구[21]에서 SCMES의 4요인이 모두 도출된 결과와 달랐다. 미국에 비해 국내 의료보험 제도와 의료 접근성은 COPD 환자가 병원을 방문하여 치료 지시를 이행하기 매우 용이한 편이다. 2019년 기준 OECD 국가별 의사 상담건수를 살펴보면 우리나라 국민은 1인당 의사 상담 건수가 연간 17.2회로 OECD 평균보다 2.5배나 높았으며, OECD 국가 중 의사를 가장 많이 만나는 것으로 조사되었다[32]. 한국의 의료보험 제도와 의료 접근성뿐만 아니라 인플루엔자 국가예방접종 지원사업을 운영하여 독감예방 접종률이 높은 점 역시 국내 상황에서 치료 이행행동 영역의 문항의 변별력이 없었던 점으로 생각된다. 게다가 본 연구대상자가 상급종합병원의 외래를 주기적으로 방문하는 환자로 치료이행 정도가 높았던 점이 작용하여 ‘치료 이행행동’ 영역의 타당도가 떨어진 것으로 판단된다. 따라서 상급종합병원 외래를 주기적으로 방문하는 COPD 대상자에서는 치료 이행행동 영역을 제외한 자가간호 측정도구가 타당하다고 판단되지만 그 외 지역사회에 거주하면서 주기적으로 병원방문이 이루어지지 않는 COPD 대상에서 추가 연구가 필요하다.
SCMES 6번, 9번, 12번 문항의 표준화요인 부하량이 다소 낮았으나 본 연구에서 삭제하지 않고 분석에 포함하였다. 6번 ‘호흡을 조절하기 위해 복식 호흡을 하거나 입술 오므리기 호흡을 한다’는 ‘호흡개선행동’ 요인을 구성하는 필수적인 개념으로 복식 호흡과 입술 오므리기 호흡은 호흡수를 개선시키고 특히 입술 오므리기 호흡은 1회 호흡량과 흡기 시간과 전체 호흡시간을 개선시키는 효과가 있으므로[33] 문항을 포함시키는 것이 적절하다. 기존 COPD 자가간호 측정도구[16]에도 ‘입술을 오므리고 천천히 숨을 내쉬는 운동을 한다’와 같은 호흡운동에 관한 문항이 있어 COPD 자가간호에 필수적인 문항으로 판단하였다. 9번 ‘일주일에 적어도 1회 이상 다른 사람과 함께하는 사회활동에 참여한다’는 구조적, 기능적 사회적 지원을 활용하고 COPD 환자들의 신체적인 활동을 독려하여 건강결과를 개선할 수 있는 행동이다[1, 34]. 12번 ‘밖에 나갈 때와 추울 때면 입과 코를 보호한다’는 급성악화의 원인이 되는 호흡기 감염을 예방하기 위해 필요한 행동지침이다[1]. 그러나 자료수집 기간이 Coronavirus disease-2019 (COVID-19) 팬더믹으로 인해 사회활동에 제약이 있었고, 마스크를 착용하는 지침을 준수하는 이례적인 상황에 COPD 환자가 노출되어 본 연구에서 표준화요인 부하량이 낮게 측정된 것으로 보인다. 본 연구에서 표준화요인 부하량을 활용하여 측정하는 AVE 값도 영향을 받아 판별타당도 검증 시 기준을 충족하지 못하였으므로 COVID-19 감염병 종식 이후에 반복연구를 통하여 타당도를 확인할 필요가 있다.
SCMOS는 COPD 환자가 관찰해야 할 호흡곤란, 기침, 가래양상의 호흡기 증상과 피로감, 수면장애, 약물부작용 증상의 비호흡기 증상의 두 요인으로 구성되었다. 원 도구에서는 이요인 모형(bifactor model)을 이용하여 전체 일반적인 증상관찰 요인과 각각의 구체적 증상관찰 요인으로 설명하였지만 본 연구에서는 이 요인 모형 적용에서 표준오차 추정이 수렴하지 않아 고려하지 않았다. 원도구에서 삭제된 4번 ‘호흡곤란이 증가하거나 쌕쌕거리는 숨소리가 나는지를 지켜본다’ 문항은 ‘비호흡기 증상관찰’ 요인에 교차 적재되었는데 천명음이 COPD 환자들이 호흡곤란, 기침, 가래양상의 호흡기 증상보다 일반적으로 인지하거나 경험하는 증상이 아니기[35] 때문으로 생각된다. 그리고 5번 ‘밤에 호흡하기 어려워서 잠에서 깨는지를 지켜본다’ 문항은 분석 결과 6번 문항과 상관성이 높았고 ‘호흡곤란 때문에 잠들기 어려운지를 확인한다’와 비슷한 의미로 해석되어 척도의 적절한 모형적합도를 유지하기 위해 삭제되었다.
본 연구에서 SCMAS 원도구의 문항대로 ‘자발행동’, ‘자문행동’, ‘문제 해결행동’의 3개 요인이 확인되었다. 그러나 ‘자발행동’과 ‘자문행동’의 상관성이 높게 나타나 판별타당도 검증 시 일부를 만족하지 못하였다. SCMAS의 판별타당도를 검증한 연구가 없어 비교하기 어렵지만 원도구에서도 두 개 요인의 상관성이 .65로 높았으며 두 행동의 높은 상호 연관성은 여러 연구에서 확인되었다[36, 37]. 도구개발 시에는 ‘자발행동’은 의료인의 권고에 따라 악화에 대응하여 치료를 수정하거나 의료인과 접촉하는 것, ‘자문행동’은 증상이 발생하거나 악화될 때 의료 전문가와 상담하는 것[15]으로 설명하였다. 이렇게 ‘자발행동’과 ‘자문행동’ 요인이 독립적인 행동으로 가정되었지만 두 행동이 궁극적으로 의료인과의 접촉하거나 상담하는 의료인과의 만남을 의미하기 때문에 본 연구대상자가 비슷한 개념으로 인식한 것으로 보이며 이는 Bugajski 등의 연구[21]와도 일치하였다. 추후 반복연구를 통하여 두 요인의 구분에 대한 논의가 필요하다.
SCES-COPD는 COPD 환자들의 특정 증상이나 특정 자가간호 행동에 대한 효능감이 아니라 전반적인 자가간호에 대한 자기효능감을 측정하는 도구이다. SCES-COPD는 COPD 환자대상 자기효능감을 측정하는 도구 중 개발과정의 방법론적인 질과 타당성과 신뢰성이 우수한 것으로 평가되었다[38]. 본 연구에서 5번 문항인 ‘호흡기질환이 악화될 때 증상을 알아챌 수 있다’가 다른 요인에 교차 적재되어 삭제되었다. 삭제된 문항의 ‘악화 증상의 인지’가 다른 요인의 증상확인과 약물복용 등의 ‘치료이행’ 행동과 연결되는 자가간호 행동이어서 본 연구대상자가 유사한 개념으로 인식하여 다른 요인에 함께 영향을 준 것으로 판단된다. 또한 본 연구에서 SCES-COPD 점수는 SC-COPDI의 SCMES, SCMOS, SCMAS 3가지 도구 점수와 상관성이 유의하게 지지되었다. 이는 약물복용 이행과 자기효능감과의 관계를 확인한 연구에서 높은 상관관계를 보였으며[39], COPD 환자의 자기효능감 증가가 증상경험 감소 및 신체기능 증가와 관련이 있다는 연구결과[40, 41]와 일치하였다. 본 연구에서는 SCES-COPD와 SC-COPDI의 3가지 도구를 이용하여 측정한 자가간호 정도의 상관관계가 모두 지지되기는 하였으나 이 중 SCMOS와의 상관관계가 가장 낮았다. 따라서 추후 자가간호 중재 프로그램 개발 시 약물복용 이행뿐만 아니라 자가간호 관찰 영역의 행동을 교육하고 증진시켜 자기효능감을 향상시키는 것이 필요하다고 생각된다.
본 연구를 통하여 실무에서는 COPD 환자의 자가간호 수준을 ‘자가간호 유지’, ‘자가간호 관찰’, ‘자가간호 관리’의 3가지 행동영역별로 파악이 가능하여 자가간호 교육 시 중점을 두어야할 세부사항을 확인할 수 있어 환자 중심의 개별화된 교육중재에 활용할 수 있다. 또한 COPD 환자의 자가간호 수준과 자가간호에 대한 자기효능감 정도를 파악할 수 있어 자가간호중재 프로그램의 효과를 평가하는 데 직접적인 결과변수로 활용할 수 있다.
본 연구는 일개 대학병원에서 자료가 수집되었고 자료수집 기간이 COVID-19 감염병 유행 상황이어서 사회적 거리두기, 마스크 착용 등 전염병 예방지침이 COPD 환자의 자가관리 행동에 영향을 주었으며, SCMES와 SCMAS의 판별타당도가 일부 만족하지 못하였다. 본 연구 대상자가 일 지역 상급종합병원 외래를 방문하는 환자만 포함되었으므로 지역을 확대하고 다양한 수준의 보건의료기관의 환자를 대상으로 포함하는 반복연구가 필요하다.
결론
본 연구는 COPD 환자 대상으로 개발된 SC-COPDI와 SCES-COPD를 한국어로 번안하고 국내환자를 대상으로 타당도와 신뢰도를 검증한 연구이다. SCMES는 원도구의 4요인 13문항에서 표준화요인 부하량이 낮은 1개 요인이 삭제되어 총 3요인 10문항으로 구성되었고 SCMOS는 2개 문항이 삭제되어 2요인 6문항, SCMAS는 삭제된 문항 없이 3요인 10문항으로 구성되었다. SCES-COPD는 1개 문항이 삭제된 2요인 6문항으로 구성되었다. 한국어판 SC-COPDI와 SCES-COPD의 타당도와 신뢰도를 검증함으로써 국내 COPD 환자를 대상으로 사용하기에 적합한 도구임을 확인하였고 국내 COPD 환자대상의 자가간호 연구에 활용할 수 있을 것이다.
이 논문은 2020년 10월 서울 한국간호과학회 추계학술대회에서 발표되었음.
This study was presented at the Korean Society of Nursing Science Fall conference, October, 2020, Seoul, Korea.
CONFLICTS OF INTEREST:The authors declared no conflict of interest.
FUNDING:This work was supported by the National Research Foundation of Korea (NRF) grant funded by the Korea government (MSIT) (No. 2022R1A2C1010364).
AUTHOR CONTRIBUTIONS:
Conceptualization or/and Methodology: Choi JY.
Data curation or/and Analysis: Yun SY.
Funding acquisition: Choi JY.
Investigation: Choi JY.
Project administration or/and Supervision: Choi JY.
Resources or/and Software: Yun SY.
Validation: Yun SY.
Visualization: Yun SY.
Writing original draft or/and Review & editing: Choi JY & Yun SY.
ACKNOWLEDGEMENTS
None.
DATA SHARING STATEMENT
Please contact the corresponding author for data availability.
References
-
Global Initiative for Chronic Obstructive Lung Disease (GOLD). Global strategy for the diagnosis, management, and prevention of chronic obstructive pulmonary disease (2020 report) [Internet]. Fontana (WI): Global Initiative for Chronic Obstructive Lung Disease; c2020 [cited 2022 May 2].Available from: https://goldcopd.org/gold-
reports/ .
-
-
World Health Organization (WHO). The top 10 causes of death [Internet]. Geneva: WHO; c2020 [cited 2022 Mar 24].
-
-
Statistics Korea. 2019 Annual report on the causes of death statistics [Internet]. Daejeon: Statistics Korea; c2020 [cited 2021 Aug 4].
-
-
Barton C, Effing TW, Cafarella P. Social support and social networks in COPD: A scoping review. COPD: Journal of Chronic Obstructive Pulmonary Disease 2015;12(6):690–702.
-
-
Rose L, Istanboulian L, Carriere L, Thomas A, Lee HB, Rezaie S, et al. Program of integrated care for patients with chronic obstructive pulmonary disease and multiple comorbidities (PIC COPD+): A randomised controlled trial. European Respiratory Journal 2018;51(1):1701567 [doi: 10.1183/13993003.01567-2017]
-
-
Lenferink A, Brusse-Keizer M, van der Valk PD, Frith PA, Zwerink M, Monninkhof EM, et al. Self-management interventions including action plans for exacerbations versus usual care in patients with chronic obstructive pulmonary disease. Cochrane Database of Systematic Reviews 2017;8(8):CD011682 [doi: 10.1002/14651858.CD011682.pub2]
-
-
Clari M, Matarese M, Ivziku D, De Marinis MG. Self-care of people with chronic obstructive pulmonary disease: A meta-synthesis. The Patient: Patient-Centered Outcomes Research 2017;10(4):407–427. [doi: 10.1007/s40271-017-0218-z]
-
-
Korean Medical Guideline Information Center (KoMGI). Evidence-based guideline for chronic obstructive pulmonary disease in primary care [Internet]. Seoul: Korean Medical Guideline Information Center; c2020 [cited 2021 May 3].Available from: https://www.guideline.or.kr/chronic/view.php?number=92 .
-
-
Matarese M, Clari M, De Marinis MG, Barbaranelli C, Ivziku D, Piredda M, et al. The self-care in chronic obstructive pulmonary disease inventory: Development and psychometric evaluation. Evaluation & the Health Professions 2020;43(1):50–62. [doi: 10.1177/0163278719856660]
-
-
Velloso M, do Nascimento NH, Gazzotti MR, Jardim JR. Evaluation of effects of shoulder girdle training on strength and performance of activities of daily living in patients with chronic obstructive pulmonary disease. International Journal of Chronic Obstructive Pulmonary Disease 2013;8:187–192. [doi: 10.2147/COPD.S36606]
-
-
Bugajski A, Szalacha L, Rechenberg K, Johnson A, Beckie T, Morgan H. Psychometric evaluation of the self-care in chronic obstructive pulmonary disease inventory in the United States. Heart & Lung: The Journal of Cardiopulmonary and Acute Care 2022;51:1–8. [doi: 10.1016/j.hrtlng.2021.07.004]
-
-
Weston R, Gore PA. A brief guide to structural equation modeling. The Counseling Psychologist 2006;34(5):719–751. [doi: 10.1177/0011000006286345]
-
-
World Health Organization (WHO). rocess of translation and adaptation of instruments [Internet]. Geneva: WHO; c2015 [cited 2019 Dec 7].Available from: https://www.mhinnovation.net/sites/default/files/files/WHO%20Guidelines%20on%20Translation%20and%20Adaptation%20of%20Instruments.docx .
-
-
You JP. In: Structural equation model concept and understanding. Seoul: Hannarae Publishing; 2016. pp. 155.
-
-
Bentler PM, Chou CP. Practical issues in structural modeling. Sociological Methods & Research 1987;16(1):78–117. [doi: 10.1177/0049124187016001004]
-
-
Browne MW, Cudeck R. Alternative ways of assessing model fit. In: Bollen KA, Long JS, editors. Testing Structural Equation Models. Newbury Park (CA): Sage; 1993. pp. 136-162.
-
-
Fornell C, Larcker DF. Evaluating structural equation models with unobservable variables and measurement error. Journal of Marketing Research 1981;18(1):39–50. [doi: 10.2307/3151312]
-
-
Choi CH, You YY. The study on the comparative analysis of EFA and CFA. Journal of Digital Convergence 2017;15(10):103–111. [doi: 10.14400/JDC.2017.15.10.103]
-
-
Organisation for Economic Co-operation and Development (OECD). OECD health statistics 2021 [Internet]. Paris: OECD; 2021 [cited 2022 May 2].Available from: https://www.oecd.org/els/health-
systems/health- data.htm .
-
-
Ubolnuar N, Tantisuwat A, Thaveeratitham P, Lertmaharit S, Kruapanich C, Mathiyakom W. Effects of breathing exercises in patients with chronic obstructive pulmonary disease: Systematic review and meta-analysis. Annals of Rehabilitation Medicine 2019;43(4):509–523. [doi: 10.5535/arm.2019.43.4.509]
-
-
Riegel B, Barbaranelli C, Sethares KA, Daus M, Moser DK, Miller JL, et al. Development and initial testing of the self-care of chronic illness inventory. Journal of Advanced Nursing 2018;74(10):2465–2476. [doi: 10.1111/jan.13775]Erratum in: Journal of Advanced Nursing. 2020;76(7):1871.
-
-
Alsubheen SA, Wshah A, Goldstein R, Brooks D. Psychometric properties of patient-reported outcome measures assessing self-efficacy in patients with chronic obstructive pulmonary disease (COPD): A systematic review. COPD: Journal of Chronic Obstructive Pulmonary Disease 2021;18(2):254–263. [doi: 10.1080/15412555.2021.1897559]
-
-
Park S, Kang Y. Symptom experience, self-efficacy, depression, and medication adherence in patients with chronic obstructive pulmonary disease. Journal of Korean Clinical Nursing Research 2017;23(2):170–178. [doi: 10.22650/JKCNR.2017.23.2.170]
-
-
Selzler AM, Moore V, Habash R, Ellerton L, Lenton E, Goldstein R, et al. The relationship between self-efficacy, functional exercise capacity and physical activity in people with COPD: A systematic review and meta-analyses. COPD: Journal of Chronic Obstructive Pulmonary Disease 2020;17(4):452–461. [doi: 10.1080/15412555.2020.1782866]
-
 KSNS
KSNS
 Submit an article
Submit an article

 Cite
Cite