Articles
- Page Path
- HOME > J Korean Acad Nurs > Volume 47(3); 2017 > Article
- Original Article Characteristics and Risk Factors for Falls in Tertiary Hospital Inpatients
- Eun-Ju Choi1, Young-Shin Lee1, Eun-Jung Yang1, Ji-Hui Kim1, Yeon-Hee Kim1, Hyeoun-Ae Park2,
-
Journal of Korean Academy of Nursing 2017;47(3):420-430.
DOI: https://doi.org/10.4040/jkan.2017.47.3.420
Published online: January 15, 2017
2College of Nursing, Seoul National University, Seoul,
-
Corresponding author:
Hyeoun-Ae Park,
Email: hapark@snu.ac.kr
Abstract
The aim of this study was to explore characteristics of and risk factors for accidental inpatient falls.
Participants were classified as fallers or non-fallers based on the fall history of inpatients in a tertiary hospital in Seoul between June 2014 and May 2015. Data on falls were obtained from the fall report forms and data on risk factors were obtained from the electronic nursing records. Characteristics of fallers and non-fallers were analyzed using descriptive statistics. Risk factors for falls were identified using univariate analyses and logistic regression analysis.
Average length of stay prior to the fall was 21.52 days and average age of fallers was 61.37 years. Most falls occurred during the night shifts and in the bedroom and were due to sudden leg weakness during ambulation. It was found that gender, BMI, physical problems such elimination, gait, vision and hearing and medications such as sleeping pills, antiarrhythmics, vasodilators, and muscle relaxant were statistically significant factors affecting falls.
The findings show that there are significant risk factors such as BMI and history of surgery which are not part of fall assessment tools. There are also items on fall assessment tools which are not found to be significant such as mental status, emotional unstability, dizziness, and impairment of urination. Therefore, these various risk factors should be examined in the fall risk assessments and these risk factors should be considered in the development of fall assessment tools.
Published online Jun 30, 2017.
https://doi.org/10.4040/jkan.2017.47.3.420
Abstract
Purpose
The aim of this study was to explore characteristics of and risk factors for accidental inpatient falls.
Methods
Participants were classified as fallers or non-fallers based on the fall history of inpatients in a tertiary hospital in Seoul between June 2014 and May 2015. Data on falls were obtained from the fall report forms and data on risk factors were obtained from the electronic nursing records. Characteristics of fallers and non-fallers were analyzed using descriptive statistics. Risk factors for falls were identified using univariate analyses and logistic regression analysis.
Results
Average length of stay prior to the fall was 21.52 days and average age of fallers was 61.37 years. Most falls occurred during the night shifts and in the bedroom and were due to sudden leg weakness during ambulation. It was found that gender, BMI, physical problems such elimination, gait, vision and hearing and medications such as sleeping pills, antiarrhythmics, vasodilators, and muscle relaxant were statistically significant factors affecting falls.
Conclusion
The findings show that there are significant risk factors such as BMI and history of surgery which are not part of fall assessment tools. There are also items on fall assessment tools which are not found to be significant such as mental status, emotional unstability, dizziness, and impairment of urination. Therefore, these various risk factors should be examined in the fall risk assessments and these risk factors should be considered in the development of fall assessment tools.
서론
1. 연구의 배경 및 필요성
다른 어느 곳보다 낙상이 빈번하게 일어날 수 있는 의료기관에서[1], 낙상은 환자안전 문제와 직결되어 낙상 발생률은 전세계적으로 간호의 질을 평가하는 대표적인 지표로 사용되고 있다[2]. 국내 의료기관 대부분이 환자안전사고 관련 통계의 발표를 주저하고 있어 우리나라 입원환자의 낙상발생률을 정확하게 파악하는 것이 어렵지만, 3차 종합병원에서 1년간 전체 입원 환자 중 15세 이상 환자의 낙상 발생률은 0.19%로 입원환자 1000명당 1.9명이 낙상하는 것으로 추정되며[3], 미국의 경우 급성의료기관 입원환자의 낙상발생률이 1.9~3%에 달하고[4], 낙상환자의 약 30%가 심각한 상해 수준에 이른 것으로 나타났다[5]. 또한, 입원환자의 의료소송 중 낙상과 관련된 소송이 7%정도를 차지하고 있는데 대부분의 낙상이 환자의 부주의로 발생하지만 간혹 간호사의 태만에 대한 책임을 묻는 사례가 있어 간호사들이 낙상 위험요인을 사정하고 적절한 중재를 제공하는 것은 매우 중요하다[6].
이러한 낙상의 위험도를 미리 파악하고 예방하기 위해 그 동안 국외에서 낙상 위험 사정 도구를 개발하고 검증하는 연구가 활발하게 진행되어 왔는데[7, 8, 9], 낙상 위험 사정 도구 중 Morse Fall Scale(MFS)이 가장 많이 사용되고 있다[10]. 비록 MFS가 측정자간 신뢰도가 0.96으로 높고 낙상환자의 78%, 비낙상환자의 83%를 예측할 정도로 타당도가 높지만[11], 이러한 도구를 활용하여 낙상 위험을 파악하여도 모든 낙상을 예방하는 것은 불가능하다. Kim 등[12]의 연구에 의하면 낙상 위험을 평가한 낙상 고위험군과 저위험군 두 그룹간 낙상 발생률이 통계적으로 유의한 차이가 없었으며, 특히 낙상이 가장 빈번하게 발생하는 장소인 병실에서 발생한 낙상의 경우 약 70%가 사전 평가에서 고위험군이 아닌 것으로 나타났다. Jang과 Lee [13]의 연구에서도 환자를 MFS의 낙상 고위험군의 기준인 45점 이상과 이하로 구분하여 비교한 결과 낙상 고위험으로 판별된 군보다 저위험으로 판별된 군에서 낙상 발생률이 오히려 더 높게 나타났다. 이들 연구에 의하면 현재 임상에서 사용하고 있는 낙상 위험도 예측 도구가 실제 낙상 발생을 잘 예측하지 못하고 있는 것을 알 수 있다.
DiBardino 등[14]이 수행한 병원에서의 다학제적인 낙상 예방 전략에 대한 메타분석에서 낙상위험을 사정하고, 위험요인에 대해 교육하고, 낙상위험을 경고하는 것을 포함한 다양한 중재가 비록 효과크기는 작지만 통계적으로 유의미하게 낙상발생률을 감소시키는 것으로 나타났다. Miake-Lye 등[15]은 체계적 문헌 고찰을 통해 낙상 예방의 핵심적인 요인 중 하나로 낙상사정을 들고, 이를 위해 리더쉽의 지지, 중재 디자인시 현장 간호사의 참여, 다학제적 위원회의 가이드 등을 제안하였다.
지금까지 국내의 낙상 연구는 지역사회, 요양시설 및 재가 노인을 대상으로 낙상 예측 요인분석과 낙상 예방중재 연구[16], 의료기관 내 특정 영역의 낙상 관련 연구[17], 낙상 위험 사정 도구에 대한 연구[18, 19]가 주를 이루고 있으며 종합병원에서 전반적인 낙상발생 위험요인과 낙상도구항목을 같이 살펴본 대규모 연구가 부족한 실정이다. 따라서 낙상 발생 위험이 높은 환자들이 많이 입원하는 종합병원 입원 환자를 대상으로 낙상 발생위험 요인과 현재 사용중인 낙상도구를 살펴볼 필요가 있다.
이에 본 연구는 일개 종합병원의 낙상발생보고서와 전자간호기록(Electronic Nursing Record [ENR]) 자료에서 낙상환자, 비 낙상환자의 MFS 평가 점수 및 신체적, 정서적, 사회적 상태를 포함한 복합적인 위험요인을 조사하여 낙상 발생현황 및 낙상환자의 특성을 기술하고, 낙상 환자군과 비낙상 환자군간 이들 특성의 차이를 규명하여 낙상발생에 영향을 미치는 요인을 파악한 후 현재 사용 중인 낙상 위험 사정 도구(MFS)를 적절성을 평가하는 데 활용하고자 한다.
연구 방법
1. 연구설계
일개 종합병원의 낙상발생보고서와 전자간호기록 자료를 이용하여 입원환자의 낙상발생 현황과 낙상 환자의 일반적인 특성, 임상적 특성을 파악하고 입원 기간 동안 낙상이 발생한 낙상 환자군과 낙상이 발생하지 않은 비낙상 환자군의 특성을 비교하여 낙상발생 위험요인을 파악한 후향적 사례-대조군 연구(case-control study)이다.
2. 연구대상
본 연구대상의 포함기준은 2014년 6월 1일부터 2015년 5월 31일까지 1년간 S시에 소재한 2,700병상의 일개 상급종합병원에 입원한 19세 이상 성인환자이다. 이 기간 동안 환자 중증도 및 진료 환경이 특수한 부서인 소아청소년병원, 정신과 병동에 입원하거나 입원시와 낙상시에 MFS을 작성하지 않는 부서인 응급실, 외래, 중환자실의 환자는 제외되었다. 또한 기록의 오류가 있는 환자도 제외되었다.
1) 낙상환자군
본 연구에서 사례군인 낙상 환자군은 이 기간에 연구 대상병원에 입원한 19세 이상 성인환자 중 낙상이 발생하여 병원의 QI (Quality Improvement) 부서로 낙상 보고가 이루어진 총 447명의 낙상환자를 포함한다.
2) 비낙상환자군
대조군인 비낙상 환자군은 같은 기간 낙상이 많이 발생한 상위 15개 진료과 (종양내과, 소화기내과, 간이식 및 간담도외과, 일반외과, 간담도췌외과, 대장항문외과, 위장관외과, 혈액내과, 심장내과, 신경외과, 산부인과, 호흡기내과, 재활의학과, 정형외과, 비뇨기과)에 입원한 환자 중 낙상이 발생하지 않은 환자로서 낙상환자의 평균재원기간인 22일이상 입원한 총 3667명의 환자가 포함되었다.
3. 자료 수집 도구 및 변수
자료는 본 연구팀이 개발한 증례기록지를 이용하여 환자관련 일반적 특성은 전자간호기록에서, 낙상발생시 환자의 일반적 사항과 낙상관련요인은 낙상발생보고서에서, 낙상 발생 위험과 관련된 요인은 낙상 위험 사정 도구에서 수집하였다.
1) 대상자의 일반적 특성
연구 대상자의 일반적 특성은 전자간호기록에서 수집하였다. 전자간호기록에서 수집한 환자 관련요인은 환자입원기간, 수술력, 성별, 나이, 교육 정도, 진료과, 체질량지수(Body mass index [BMI]), 신체적 검진과 정서적 검진, 주진단명, 환경적 요인(카테터, 정맥주사, 의료기기), 복용약물이 포함되었다.
2) 낙상 관련 특성
낙상발생 시 환자의 일반적 사항, 낙상관련 요인, 낙상 결과 및 낙상 후 처치 정보는 낙상 발생 보고서에서 수집하였다. 본 연구 대상 병원의 낙상 발생 보고서는 QI 부서에서 국내외 문헌을 참고로 개발한 것으로 낙상발생 시 보고자가 병원의 전산 보고 시스템을 이용하여 작성하며, QI 부서에서 보고서 내용을 조회할 수 있다.
본 연구에서는 낙상 발생 보고서를 이용하여 낙상 시 환자의 일반적 상태인 의식상태, 정서장애, 인지장애, 어지러움, 전신쇠약, 마비, 시력장애, 청력장애, 평형장애, 보행장애, 수면장애, 체위성 저혈압, 배설장애, 배뇨장애, 활동기능, 보조기구 사용여부, 1년 이내 낙상 경험, 낙상 발생 일시, 낙상 발생 장소, 동반한 사람, 낙상 시 행동, 관련시설, 낙상 유형, 낙상 발생 상황을 수집하였다. 낙상 결과 및 낙상후 처치로는 낙상 예방 활동 여부, 낙상 교육 시행 여부 및 안내문 제공 여부, 검사 시행 여부, 낙상의 결과 신체적 손상 여부 및 치료 내용 항목을 조사하였다.
낙상 후 상해는 발생 보고서에 제시된 기준에 따라 위해 없음, 경미한 위해, 심각한 위해로 나누어 작성하였다. 위해 없음(no harm)은 환자에게 아무런 위해가 발생하지 않아 추가적인 중재나 치료가 필요 없이 일정기간 관찰 후 문제가 없음이 확인된 경우를 말하며, 경미한 위해(minor harm)는 환자에게 위해가 발생하였으나 간단한 중재나 치료로 원래 상태로 회복된 경우를 말하며, 심각한 위해(major harm)은 환자에게 위해가 발생하여 집중적인 치료나 수술 등의 중재가 필요한 경우를 말한다.
3) 낙상 발생 위험요인
낙상 발생 위험과 관련된 요인은 MFS에서 수집하였다. MFS은 환자에게 낙상 위험 요인의 존재 유무를 평가하는 도구로 낙상 과거력, 이차적 진단, 보행 보조기구의 사용여부, 정맥주사나 헤파린 캡(heparin cap), 보행, 보행장애에 대한 인지능력의 6항목으로 구성되어 있다. 낙상과거력이 없으면 0점, 있는 경우 25점, 이차적 진단이 없는 경우 0점, 완치되지 않은 이차 진단이 있는 경우 15점을 부여한다. 보행 보조기구의 사용 여부는 사용하지 않는 경우나 휠체어 사용, 침상안정, 부동(bed ridden)은 0점, 목발, 지팡이, 보행기를 사용하는 경우 15점, 보행 보조기구 외 기구를 사용하는 경우 30점을 부여한다. 정맥주사나 헤파린 캡은 없으면 0점, 있으면 20점을 부여하고, 보행은 정상 보행이거나 절대 안정, 부동의 경우 0점, 보폭이 좁고 허약하게 걷는 경우 10점, 균형을 잡기 어렵고, 사람이나 기구의 도움 없이 걸을 수 없는 경우 20점으로 측정한다. 보행장애에 대한 인지능력은 장애가 있는 경우 15점을 부여한다. 총 MFS의 점수는 최저 0점에서 최고 125점이 되며, 45점 이상인 경우 낙상 고위험군, 45점 미만인 경우 낙상 저위험군으로 분류한다[10].
본 연구 대상 병원에서 낙상 위험도는 19세 이상의 성인 입원환자에게 입원 시점과 입원 후 매일 1회, 그리고 환자 상태 변화 시 평가하고 있다. 추가로 낙상위험약물(중추신경계약물, 심혈관계 약물, 하제, 근이완제)을 4종이상 복용하거나 증상관련요인(의식상태저하, 정서불안정, 시력장애, 청력장애, 현기증, 전신쇠약, 기동성장애, 배뇨장애)의 1개 이상 포함 여부를 기재하고 있다.
4. 자료수집방법
본 연구는 연구 대상 병원 임상연구심의위원회(Institutional Review Board [IRB])의 심의를 거쳐 승인(AMC IRB 2015-0742)을 받은 후 수행하였다. IRB 승인 후 연구자 4명이 2014년 6월 1일부터 2015년 5월 31일까지 작성된 낙상 발생 보고서를 이용하여 낙상 환자를 추출하였다.
사례군인 낙상 환자군의 경우, 낙상위험사정 도구, 낙상발생 보고서, 전자간호기록에서 낙상관련 변수를 수집하였다. 대조군인 비낙상 환자군의 경우, 낙상위험사정 도구, 전자간호기록에서 자료를 수집하였다.
증례기록지를 이용하여 자료를 수집하는 과정에 자료수집자 4명이 대상자 5건의 사례에 대한 자료를 수집한 후 계산한 Fleiss Kappa 점수가 .83이 된 후에 적합한 것으로 판단하고 자료수집을 시작하였다.
수집된 자료는 연구진 외 다른 사람은 볼 수 없도록 관리하였다. 대상자의 신상을 구별할 수 있는 정보는 기호로 대체하였으며 대상자 정보보호를 위하여 자료에 대한 파일은 연구자의 암호화된 컴퓨터 사용, 자물쇠로 채워진 방 안에서 보관하였으며 수집된 정보는 연구 종결 후 3년 동안 의무보관 예정이며, 이후 폐기하도록 한다.
5. 자료분석방법
수집한 자료는 SPSS/WIN 21.0 프로그램을 이용하여 분석하였다. 낙상 환자군과 비낙상 환자군의 일반적 특성 및 임상적 특성, 낙상관련 특성은 서술통계로 분석하였다. 낙상발생에 영향을 미치는 요인을 파악하기 위해 낙상 환자군과 비낙상 환자군의 일반적, 임상적 특성 및 낙상 위험 사정 도구 항목 등을 one way ANOVA, t-test, Chi-square test를 이용하여 단변량 분석을 하였다. 단변량 분석에서 낙상발생과 통계적으로 유의한 관계가 있는 것으로 나타난 변수(p<.05)와 나이와 성별을 포함하여 다변량 로지스틱 회귀분석을 하였다.
연구 결과
1. 대상자의 일반적 특성과 임상적 특성 및 동질성 검정
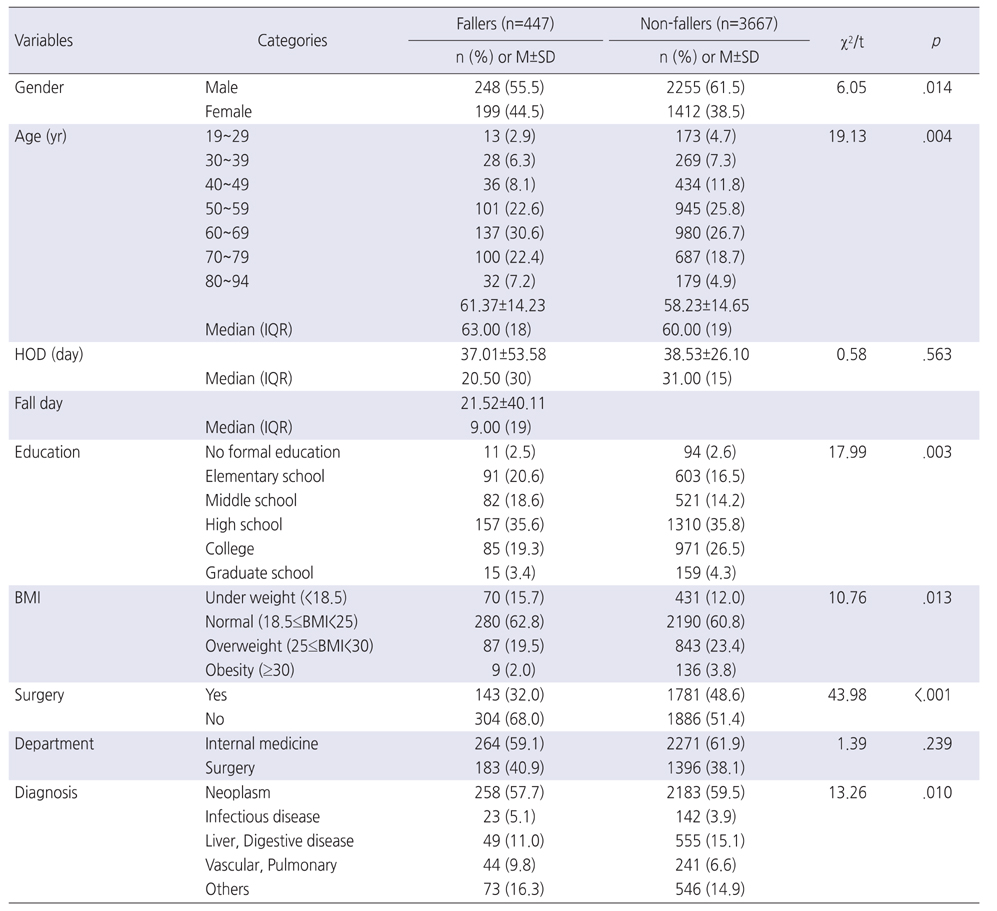
낙상 환자군 447명의 평균 연령은 61.37세이고, 60~69세가 30.6%로 가장 많았고, 50~59세 22.6%, 70~79세 22.4%순으로 나타났으며, 이 중 남성이 55.5%, 여성이 44.5%이었다. 최종 학력은 고졸이 35.6%로 가장 많았으며, 초졸 20.6%, 대졸 19.3% 순으로 나타났으며, BMI는 정상(18.5≤BMI<25)이 62.8%로 나타났다. 평균재원일수는 37.01±53.58일이었으며, 입원 후 낙상발생일까지 평균 21.52일이 소요되었다. 입원기간 중 수술을 받은 환자는 143명이며, 수술을 받지 않은 환자는 304명이었다. 진료과별 환자분포를 살펴보면 내과계 환자가 59.1%를 차지하였는데 이 중 혈액내과와 종양내과 환자가 26.8%로 가장 많았고, 소화기 내과 환자가 14.5%로 그 다음으로 많았다. 외과계 환자가 40.9%를 차지하였는데, 이 중 일반외과 환자가 23.9%로 가장 많았다. 주 진단명은 신생물이 57.7%로 가장 많았고, 간질환을 포함한 소화기 질환이 11.0%순이었고, 이차진단명은 고혈압이 37.8%로 가장 많았고, 당뇨가 28.0% 그 다음으로 많았다(Table 1). 낙상환자가 복용 중이었던 약물은 진통제로 쓰이는 마약제제 38.0%, 항고혈압제 33.6%, 하제 21.3%, 이뇨제 19.7%, 수면제 15.2% 순으로 나타났다(Table 3).
Table 1
Differences in Fall Risk Factors between Fallers and Non-fallers (N=4114)
Table 3
Comparisons of Fall Related Factors at Admission between Fallers and Non-fallers (N=4114)
비낙상 환자군 3667명의 평균연령은 58.23세이고, 이 중 남성이 61.5%, 여성이 38.5%이었다. 평균재원일수는 38.53일이었으며, 진료과별로는 내과계 환자 61.9% 중 소화기 내과 환자가 27.2% 로 가장 많았고, 혈액내과와 종양내과 환자가 22.9%로 그 다음으로 많았다. 대상자 중 외과계 환자는 38.1%였으며, 일반외과 환자가 23.4%로 가장 많았다.
낙상 환자군과 비낙상 환자군의 진료과 분포와 입원기간의 동질성을 검정한 결과 두 그룹간에 간에 동질한 것으로 확인되었다(Table 1).
2. 낙상관련 특성
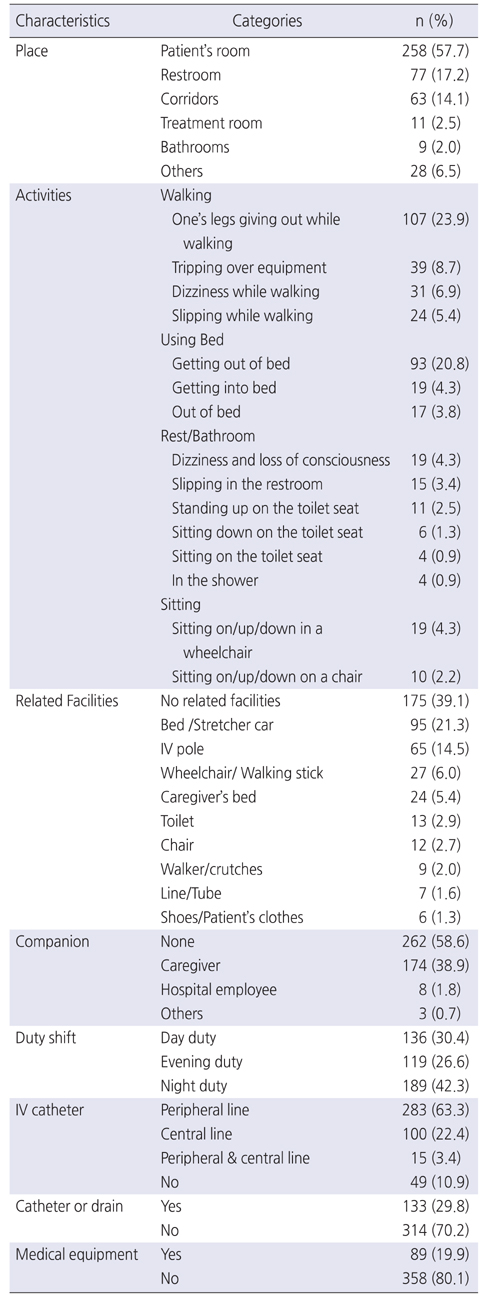
낙상 환자군의 낙상 발생 장소는 병실이 57.7%로 가장 많았고, 화장실 17.2%, 복도 14.1%순으로 나타났다. 낙상 발생 시 관련된 행동은 ‘보행 중 다리에 힘이 풀려 낙상’ 23.9%, ‘침대에서 내려오다 낙상’ 20.8%, ‘보행 중 물건에 걸려 낙상’ 8.7%순으로 나타났다. 낙상발생 시 관련된 시설은 ‘해당관련시설 없음’이 39.1%로 가장 많았고, 침대 21.3%, IV pole 14.5%순이었으며, 낙상 발생 시 옆에 있었던 사람 여부는 58.6%가 혼자 있을 때 발생했고, 38.9%가 보호자나 간병인이 옆에 있을 때 발생하였다. 낙상 후 91.7%의 대상자는 의식상태가 명료하였다. 낙상 발생 시간은 밤 근무시간에 42.3%, 낮 근무시간에 30.4%, 초저녁 근무시간에 26.6% 발생하였다. 낙상 발생시 대상자의 63.3%는 말초정맥관을 가지고 있었고, 22.4%는 중심정맥관을 가지고 있었다. 배액관을 가진 환자는 29.8%, 의료기기를 사용중인 환자는 19.9%로 나타났다(Table 2).
Table 2
The Characteristics of Fall Events (N=447)
낙상 후 상해 정도를 살펴보면, ‘위해 없음’이 70.5%, ‘경미한 위해’가 27.5%로 나타났고, 낙상 후 검사(중복측정)로는 20.1% 환자가 X-ray 검사를 받았고 9.8% 환자가 CT 검사를 받았고, 2.9% 환자가 혈액검사를 받았다. 낙상 후 받은 치료는 집중관찰이 99.3%, 단순 드레싱 10.5% 순으로 나타났다. 낙상으로 입은 신체적 손상은 찰과상 11.4%, 열상 7.2%, 반상출혈 6.9%순으로 나타났다.
3. 낙상 발생 영향 요인
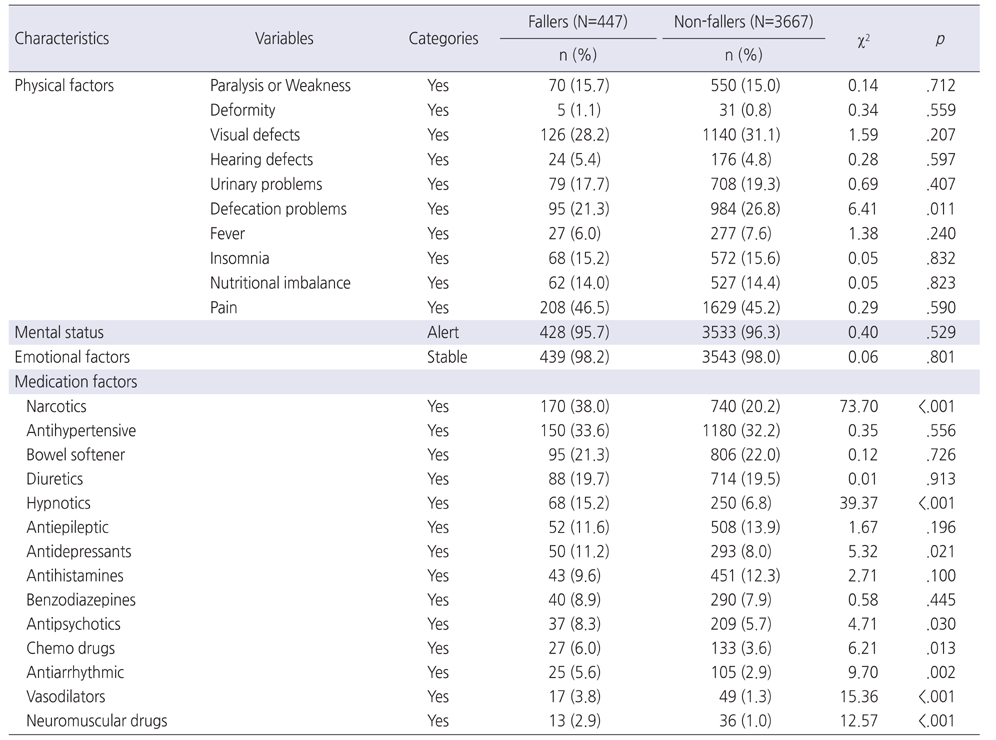
낙상 발생에 영향을 미치는 요인을 파악하기 위해 낙상 환자군과 비낙상 환자군의 입원 시 상태를 비교한 결과 일반적 특성 요인 중에서 성별(χ2=6.05, p=.014), 나이(χ2=19.13, p=.004), 교육 정도(χ2=17.99, p=.003), BMI (χ2=10.76, p=.013), 수술력(χ2=43.98, p<.001), 진단명(χ2=13.26, p=.010)이 통계적으로 유의한 차이가 있는 것으로 나타났다(Table 1). 그리고 신체적인 요인에서는 배변장애(χ2=6.41, p=.011)가 유의한 차이가 있는 것으로 나타났다. 복용 약물을 비교한 결과 진통제(χ2=73.70, p<.001), 수면제(χ2=39.37, p<.001), 항우울제(χ2=5.32, p=.021), 항정신신경용제 (χ2=4.71, p=.030), 항암제(χ2=6.21, p=.013), 항부정맥제(χ2=9.70, p=.002), 혈관확장제(χ2=15.36, p<.001), 근이완제(χ2=12.57, p<.001) 복용 여부가 통계적으로 유의한 차이가 있는 것으로 나타났다. 그러나 항고혈압제, 변비약, 이뇨제, 항간질약, 항히스타민제, 벤조디아제핀계 복용여부는 유의한 차이를 보이지 않았다(Table 3).
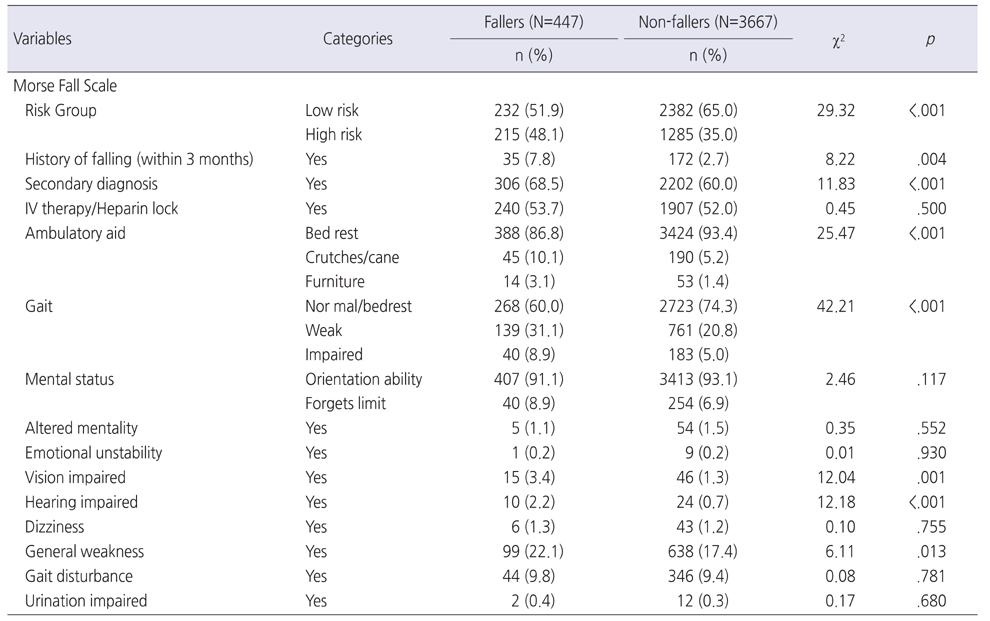
낙상 위험 사정 도구의 항목에서는 입원 시 낙상 위험군(χ2=29.32, p<.001), 낙상의 과거력(χ2=8.22, p=.004), 이차진단(χ2=11.83, p<.001), 보행보조기구 사용여부(χ2=25.47, p<.001), 보행(χ2=42.21, p<.001), 시력장애(χ2=12.04, p=.001), 청력장애(χ2=12.18, p<.001), 전신쇠약(χ2=6.11, p=.013) 항목이 낙상 환자군과 비낙상 환자군에서 유의하게 차이가 있는 것으로 나타났다(Table 4).
Table 4
Comparisons of the Morse Fall Scale Factors at Admission between Fallers and Non-fallers (N=4114)
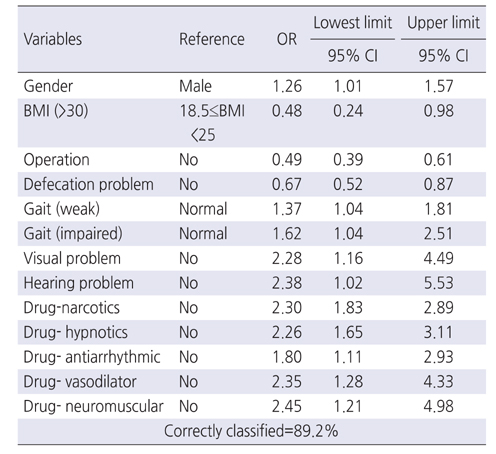
다음 단계로 단변량분석에서 낙상 환자군과 비낙상 환자군에서 통계적으로 유의한 차이가 있는 것으로 나타난 성별, 나이, 교육 정도, BMI, 수술력, 진단명과, 진통제, 수면제, 항우울제, 항정신신경용제, 항암제, 항부정맥제, 혈관확장제, 근이완제 복용여부, 배변장애 등 환자의 신체적 특성을 로지스틱 회귀분석의 독립변수로 포함하였다. 또한 MFS의 낙상 위험군, 낙상의 과거력, 이차진단, 보행보조기구 사용여부, 보행과 시력장애, 청력장애, 전신쇠약 등을 독립변수로 추가하여 분석한 결과 낙상 발생에 유의한 영향을 미치는 요인으로 성별, BMI, 수술력, 배변장애, 보행장애, 시력장애, 청력장애, 진통제, 수면제, 항부정맥제, 혈관확장제, 근이완제 항목이 낙상발생에 유의하게 영향을 미치는 변수로 나타났다(χ2=256.28, p<.001).
낙상 발생에 유의하게 영향을 미치는 변수를 하나씩 살펴보면 여자가 남자에 비해 낙상이 1.26배 많이 발생하는 것으로 나타났다(OR=1.26, p=.037). 보행의 경우 보폭이 좁고 허약하게 걷는 그룹이 정상 그룹에 비해 1.37배 낙상이 더 많이 발생하는 것으로 나타났다(OR=1.37, p=.027). 또한 다른 사람이나 기구의 도움 없이 움직일 수 없는 그룹이 정상 그룹에 비해 1.62배 낙상이 더 많이 발생하는 것으로 나타났다 (OR=1.62, p=.033). 시력장애가 있는 환자가 없는 환자보다 2.28배 낙상이 더 많이 발생하고 (OR=2.28, p=.017), 청력장애가 있는 환자가 없는 환자보다 2.38배 낙상이 더 많이 발생하는 것으로 나타났다(OR=2.38, p=.045).
BMI 수치가 30 이상인 비만 환자가 정상 BMI 환자에 비해 0.48배 낙상이 덜 발생하는 것으로 나타났다(OR=0.48, p=.045). 수술을 받은 환자가 받지 않은 환자에 비해 0.49배 낙상이 덜 발생하는 것으로 나타났으며(OR=0.49, p<.001), 배변장애가 있는 환자가 배변장애가 없는 환자에 비해 0.67배 낙상이 덜 발생하는 것으로 나타났다(OR=0.67, p=.002).
환자가 복용하는 약물 중에서는 진통제, 수면제, 항부정맥제, 혈관확장제, 근이완제를 사용한 환자가 사용하지 않은 환자에 비해 1.80~2.45배 낙상이 더 많이 발생하는 것으로 나타났다(Table 5).
Table 5
Logistic Regression Analysis of Fall Events
논의
본 연구에서는 종합병원에서 낙상발생보고서, 낙상사정도구, 전자간호기록 자료를 활용하여 낙상발생 현황과 낙상환자의 특징을 분석하고, 낙상경험이 없는 환자와 낙상경험이 있는 환자를 비교함으로써 낙상 위험요인을 살펴보았다.
본 연구의 사례군인 낙상환자의 낙상 발생 장소는 병실이 57.7%으로 가장 많았다. 이는 선행연구 K im과 Suh [6], Yang과 Chun[20]와 Lee와 Gu [21]의 결과와 일치하는 결과이다. 낙상 시 관련된 행동은 ‘침대에서 내려오다가 낙상’이 20.8%로 나타났다. 이처럼 낙상이 환자가 대부분의 시간을 보내는 병실에서 침대에서 내려오다 많이 발생하므로 낙상 환경개선에 있어서 병실이 일순위가 되어야 하고 침대를 오르내리는 시점에 낙상에 대한 주의에 대한 적극적인 교육을 제공하여야 한다.
낙상발생시간은 밤번 근무시간대(10:30~06:30)에 42.3%로 가장 많이 발생하는 것으로 나타났다. 이 결과는 Yang과 Chun [20]의 연구와 Kim과 Choi-Kwon [3]의 연구 결과와 동일하였다. 밤 시간대에는 주변이 어둡고 환자가 졸리거나 잠이 덜 깬 상태에서 이동하여 낙상이 쉽게 발생할 수 있으므로 환자가 움직일 때 보호자나 의료진의 도움을 요청하도록 환자와 보호자에게 교육하는 것이 필요하다. 환자가 밤 시간대에 보호자를 깨우고 싶지 않아 혼자 움직이다 낙상이 발생하므로 환자가 침상을 벗어나는 경우 알람이나 센서로 모니터링 할 수 있는 시스템 설치와 환자 교육 시에 호출기 사용에 대한 교육을 강조해야 한다.
낙상으로 인한 손상 중 위해가 있다고 보고된 경우가 29.5%로 이중 신체적 손상은 찰과상이 11.4%로 가장 많고, 그 다음으로 열상이 7.2%로 많이 나타났다. 종합병원에 입원한 환자를 대상으로 연구한 Kang과 Song [22]은 신체적 손상이 55.5%, 열상이 20.8% 발생하는 것으로 보고하였고, Kim과 Choi-Kwon [3]의 연구에서는 신체적 손상이 있는 32.7%의 환자 중에서 찰과상이 28.0%으로 가장 많다고 보고하였다. 본 연구에서 이처럼 낙상 손상의 심각도가 상대적으로 낮은 것은 낙상 개선 활동팀의 활동과 간호사들의 낙상에 대한 인식의 증가로 낙상으로 인한 손상 정도가 낮더라도 보고되는 낙상 건수의 급증에 기인된다고 할 수 있다. 비록 낙상으로 인한 손상 정도가 낮더라도 낙상 보고 건수가 많은 것은 앞으로 환경개선과 더불어 환자의 신체적, 인지적 상태 변화 등 다양한 낙상의 위험요인에 대한 관찰이 필요함을 시사한다.
낙상경험이 없는 환자와 낙상경험이 있는 환자의 낙상위험 요인을 단변량 분석방법으로 분석한 결과 나이, 교육 정도, 체질량지수, 수술력, 진단명, 배변장애, 진통제, 수면제, 항우울제, 항암제, 항부정맥제, 혈관확장제, 근이완제를 포함하는 약물 복용, 보행, 시력장애, 청력장애 항목이 유의하게 차이가 있는 것으로 나타났다. 노인입원환자를 대상으로 한 Shin [23]의 연구에서 수면제를 복용하는 환자의 낙상발생률이 비 복용환자에 비해 유의하게 높으나, 진통제의 경우 유의하지 않은 것으로 나타나 본 연구 결과와 일부 일치하였다. Song 등[24]은 약물관련 낙상 위험요인으로 진정제를 복용하는 경우 낙상의 위험이 1.82배, 대변 완화제를 복용하는 경우 1.81배, 항우울제를 복용하는 경우 1.75배 더 높다고 보고하였다. Walker 등[25]의 연구에서 대상자들이 사용하고 있는 약물 중 마약성 진통제, 진정제 및 항응고제가 노인 입원환자의 낙상위험요인이라고 한 결과와 일부 일치하였다. 신경안정제, 수면제, 항불안제, 항우울제, 항고혈압제, 진통제와 같은 약물을 복용하는 환자의 경우 체위성 저혈압, 과다한 진정작용과 부정맥, 인지 기능 장애 등을 유발하여 낙상 발생 위험도를 높이므로 주의를 기해야 한다. 따라서 이러한 약물을 복용하는 환자의 경우 낙상 예방 교육을 약물 부작용 등에 대한 교육과 같이 제공하여야 한다.
Yang과 Chun [20]의 연구에서 반복되는 낙상 발생과 관련된 요인으로 정신신경용제 복용유무와 보행장애 유무를 제시하였다. 본 연구에서도 보행장애와 환자의 마비 및 쇠약 여부 항목에서 중요한 요인으로 나타나 이 들 항목은 앞으로 주의 깊게 관찰하여야 할 필요가 있다. 또한, 추후 낙상 예방 가이드라인을 수정할 때 이들 요인을 고려할 필요가 있다.
신체적인 요인 중에서는 배변장애가 유일하게 유의한 차이가 있는 것으로 나타났다. 따라서 낙상의 다양한 원인 중에서 입원환자의 내인적 요인 중 하나로 배변/배뇨장애에 관심을 가져야 한다. Gray-Micelli [26]의 연구에서 낙상의 원인으로 약물문제, 배변/배뇨의 요구와 병원 환경 상태를 제시하였고, 낙상을 효과적으로 예방하기 위해 내인적, 외인적 위험요인을 최소화할 수 있는 다학제적 접근을 강조하였다. Sung 등[27], Kim 등[28]의 연구에서는 신체증상 관련 요인 중에서 신체균형상태/보행의존과 배뇨장애가 영향요인으로 나타났으나, 배변 장애는 유의한 영향요인으로 나타나지 않았다. 배뇨/배변장애를 모두 연구한 Kim과 Choi-Kwon [3]의 연구에서는 배뇨장애는 유의한 낙상발생 예측요인으로 나타났으나 배변장애는 유의하지 않은 것으로 나타나 본 연구결과와는 일치하지 않았다. Kim과 Choi-Kwon의 연구에서는 야간뇨, 빈뇨, 긴급뇨 등 배뇨장애로 환자의 활동이 증가하여 낙상의 위험도가 높아졌으나 본 연구에서는 배변장애가 있는 환자가 배변장애가 없는 환자에 비해 0.67배 낙상위험이 낮은 것으로 나타나 설사 등과 같은 배변장애의 문제가 없는 군이 활동량이 많아 낙상의 위험이 더 높은 것으로 생각한다.
낙상경험이 없는 환자와 낙상경험이 있는 환자의 입원 시 의식상태와 정서상태의 이상여부가 낙상 위험요인으로 유의하지 않은 것으로 나타났다. 낙상 경험이 있는 환자의 입원시의 의식장애와 정서장애가 있는 환자는 각각 4.3%, 1.8%이었으나, 낙상시의 의식장애와 정서장애가 있는 환자는 각각 7.4%, 7.4%으로 나타났다. 또한 낙상 당시 작성된 낙상 발생 보고서에 의하면 의식장애가 있는 환자가 8.3%였으나 낙상 위험 사정 도구에서 의식장애가 있는 환자는 2.5%으로 두 기록지간에 상이한 결과를 보여주고 있었다. Kim과 Choi-Kwon [3], Lee와 Gu [21]의 연구에서 낙상 환자군과 비낙상 환자군 간에 의식수준이 유의한 차이를 보이지 않아 본 연구결과와 일치하였으나, 정서장애의 경우 낙상 환자군과 비낙상 환자군 간의 차이를 보여 낙상발생에 영향을 미치는 것으로 나타나 본 연구 결과와 일치하지 않는 것으로 나타났다. 객관적인 수치로 측정되는 다른 변수와 달리 의식과 정서상태는 환자와 보호자의 진술을 참고하거나 간호사가 주관적으로 판단하여 기록하는 경우가 많아 데이터의 질에 문제가 있을 수 있다. 따라서 평가 도구를 활용한 객관적인 사정이 필요하다. 또한 의식과 정서상태에 영향을 주는 진통제, 수면제, 항우울제의 약물 사용이 낙상발생에 영향을 미치는 요인으로 나타나 약물복용과 의식 및 정서상태를 통합적으로 살펴볼 필요가 있다.
입원 시 평가한 낙상위험 사정도구 세부항목을 비교한 결과 낙상위험군, 낙상과거력, 이차진단유무, 보조기구사용여부, 보행은 낙상경험이 없는 환자와 낙상경험이 있는 환자에서 유의한 차이를 보였다. 낙상경험이 있는 환자중에서 낙상위험 사정도구에서 고위험군인 환자가 48.1%, 저위험군 환자가 51.9%로 나타났다. 저위험군 환자 중 많은 환자들이 낙상을 하여 저위험군으로 평가된 환자들의 낙상 위험에 특별히 관심을 가질 필요가 있다. 정맥주사 유무, 걸음걸이에 대한 인지상태, 의식장애, 정서장애, 어지럼증의 경우 통계적으로 유의한 차이를 보이지 않았는데 이는 이 영역에 대한 낙상예방교육이 집중되어 낙상경험이 없는 환자와 낙상경험이 있는 환자의 차이가 나타나지 않은 것으로 생각한다.
단변량 분석에서 낙상 발생에 영향을 미치는 것으로 나타난 요인을 독립변수로 로지스틱 회귀분석을 한 결과 성별, BMI, 수술력, 배변장애, 진통제, 수면제, 항부정맥제, 혈관확장제, 근이완제의 약물요인, 보행장애, 시력장애, 청력장애가 위험요인으로 나타났다. 신경안정제, 수면제, 항불안제, 항우울제, 항고혈압제, 진통제 등의 특정 약물 복용이 낙상 발생과 관련이 있으며, 체위성 저혈압, 과다한 진정작용과 부정맥, 인지 기능 장애 등을 유발한다는 점에서 약물사용에 주의를 기해야 하며, 또한 이러한 약물 복용과 함께 동반한 질환유무, 약물의 부작용에 대한 정확한 사정이 필요하다.
Lee와 Gu [21]가 중소병원 입원환자를 대상으로 한 연구에서 낙상발생 예측요인으로 마약성 진통제, 어지럼증, 보행보조기구 유무, 심혈관 질환 여부를 확인하였고, Kim 등[28]은 18세 이상 성인 환자를 대상으로 한 연구에서 현기증, 허약감, 배뇨장애, 보행의존의 신체적 요인, 흥분의 정서적 및 인지요인 항목을 낙상의 예측 요인으로 확인하였다. Hendrich 등[29]은 같은 병동에 입원하고 동일한 질환으로 진단받은 환자를 사례군-대조군으로 짝짓기하여 비교한 결과, 낙상 위험 요인으로 혼돈, 지남력 장애, 우울, 배설상태의 변화, 현기증, 성별, 벤조디아제핀계 투약, 항간질약 투약, 기동력 등이 나타났다. 이러한 선행연구의 결과는 본 연구에서 낙상발생에 유의한 영향을 미치는 요인으로 밝혀진 약물요인과 환자의 전신쇠약, 보행장애 요인과 일치한다.
보행장애는 대부분의 연구에서 낙상에 영향을 미치는 요인으로 나타났다. 본 연구에서도 낙상사정도구의 항목에서 걸음걸이가 허약하거나 주변 사람이나 기구의 도움 없이 움직일 수 없는 그룹이 정상인 그룹에 비해 1.37배, 1.62배 낙상의 위험이 높은 것으로 나타났다. 보행이 정상인 경우보다는 허약하거나 주변 사람의 도움이 필요한 경우 낙상의 위험이 높아지므로 보행 시 허약으로 인한 문제와 낙상을 예방하기 위해 주변 사람에게 도움을 요청하거나 지팡이, 워커, 휠체어 등을 이용하여 안전한 보행을 위한 낙상 예방 교육을 강화할 필요가 있다.
본 연구에서 사용한 자료는 환자를 간호하는 과정에 수집하여 전자의무기록에 저장한 실제 환자 자료로 연구에 대규모 자료를 활용할 수 있는 장점도 있으나, 자료가 연구자가 미리 정해놓은 형식에 맞추어 수집된 것이 아니라 다양한 서식에 다양한 형태로 기록되어있어 자료의 호환성 문제가 있을 수 있다. 이러한 문제를 해결하기 위해 본 연구에서는 자료 수집에 활용할 증례기록지를 미리 개발한 후 자료 수집에 참여할 연구자들이 미리 증례기록지를 활용하여 자료 수집자간 신뢰도를 확보한 후 자료수집을 시작하였다.
또한 본 연구에서는 환자안전보고과정을 거쳐 전자의무기록에 낙상발생으로 기록된 환자만 낙상환자로 간주하였다. 비록 환자안전보고서가 병원에서 낙상관련 자료를 수집하는 데 가장 좋은 자료원이나 이렇게 수집된 낙상 환자수가 실제 병원에서 발생한 낙상 환자 수와 다를 수 있다. 따라서 앞으로 간호일지와 같이 다른 기록을 같이 분석하여 낙상 환자를 좀 더 정확하게 파악하려는 노력을 기울일 필요가 있다.
결론
본 연구는 종합병원에 입원한 환자 중 낙상을 경험한 환자의 특성을 파악하고, 낙상경험이 없는 환자와 낙상경험이 있는 환자의 특성을 비교하여 낙상발생에 영향을 미치는 요인을 확인하였다.
연구결과 낙상이 주로 밤번근무시간대에 병실에서 침대에서 내려오다 가장 많이 발생하는 것으로 나타났으며 낙상으로 인한 손상은주로 찰과상과 열상과 같이 심각도가 상대적으로 낮은 신체적 손상인 것으로 나타났다. 낙상 발생에 영향을 미치는 요인으로는 단변량분석에서 나이, 교육 정도, 체질량지수, 수술력, 진단명, 배변장애, 진통제, 수면제, 항우울제, 항암제, 항부정맥제, 혈관확장제, 근이완제를 포함하는 약물 복용, 보행, 시력장애, 청력장애 등이 유의하게 영향을 미치는 요인으로 나타났으며, 로지스틱 회귀분석에서는 성별, 체질량지수, 수술력, 배변장애, 진통제, 수면제, 항부정맥제, 혈관확장제, 근이완제의 약물요인, 보행장애, 시력장애, 청력장애가 유의한 요인으로 나타났다.
본 연구를 통해 체질량지수, 수술력 등 낙상 위험 사정 도구에 포함되어 있지 않은 항목이 낙상발생에 영향을 미치는 것으로 나타났고, 낙상 위험 사정 도구에 포함된 정맥주사나 해파린 캡, 의식상태저하, 정서불안정, 현기증, 기동성장애, 배뇨장애와 같은 일부 항목이 영향을 미치지 않는 것으로 나타나 앞으로 이런 연구 결과를 반영한 임상환경에 맞는 낙상 위험 사정 도구의 개발이 필요하다. 본 연구 결과가 앞으로 낙상 위험 사정 도구 개선 시 좋은 근거로 활용할 수 있을 것이다.
CONFLICTS OF INTEREST:The authors declared no conflict of interest.
References
-
National Patient Safety Agency. Slips, trips and falls in hospital [Internet]. London, UK: Author; 2007 [cited 2017 January 1].Available from: http://www.npsa.nhs.uk.
-
-
Kim YS, Choi-Kwon S. Fall risk factors and fall risk assessment of inpatients. Korean J Adult Nurs 2013;25(1):74–82. [doi: 10.7475/kjan.2013.25.1.74]
-
-
Currie L. Fall and Injury prevention. In: Hughes RG, editor. Patient safety and quality: An evidence-based handbook for nurses. Rockville, MD: Agency for Healthcare Research and Quality; 2008.
-
-
Smith IJ, editor. Reducing the risk of falls in your health care organization. Terrace, IL: Joint Commission Resources; 2005.
-
-
Kim CG, Suh MJ. An analysis of fall incidence rate and its related factors of fall in inpatients. Qual Improv Health Care 2002;9(2):210–228.
-
-
Morse JM, Morse RM, Tylko SJ. Development of a scale to identify the fall-prone patient. Can J Aging 2010;8(4):366–377. [doi: 10.1017/S0714980800008576]
-
-
Morse JM. In: Preventing patient falls. Thousand Oaks, CA: Sage Publications; 2009.
-
-
Kim SR, Yoo SH, Shin YS, Jeon JY, Kim JY, Kang SJ, et al. Comparison of the reliability and validity of fall risk assessment tools in patients with acute neurological disorders. Korean J Adult Nurs 2013;25(1):24–32. [doi: 10.7475/kjan.2013.25.1.24]
-
-
Jang IS, Lee SG. Fall risk factors and characteristics of an acute hospital setting across clinical departments. J Korean Acad Fundam Nurs 2014;21(3):264–274. [doi: 10.7739/jkafn.2014.21.3.264]
-
-
Gu MO, Jeon MY, Kim HJ, Eun Y. A review of exercise interventions for fall prevention in the elderly. J Korean Acad Nurs 2005;35(6):1101–1112. [doi: 10.4040/jkan.2005.35.6.1101]
-
-
Baeck YJ. In: Fall risk at the emergency department in patient [master's thesis]. Busan: Pusan National University; 2011. pp. 1-65.
-
-
Kim KS, Kim JA, Choi YK, Kim YJ, Park MH, Kim HY, et al. A comparative study on the validity of fall risk assessment scales in Korean hospitals. Asian Nurs Res 2011;5(1):28–37.
-
-
Park IS, Cho I, Kim EM, Kim MK. Evaluation of a fall risk assessment tool to establish continuous quality improvement process for inpatients' falls. J Korean Acad Nurs Adm 2011;17(4):484–492. [doi: 10.11111/jkana.2011.17.4.484]
-
-
Yang HM, Chun BC. Falls in the general hospital inpatients: Incidence, associated factors. J Korean Soc Qual Assur Health 2009;15(2):107–120.
-
-
Lee YJ, Gu MO. Circumstances, risk factors, and the predictors of falls among patients in the small and medium-sized hospitals. J Korean Clin Nurs Res 2015;21(2):252–265. [doi: 10.22650/JKCNR.2015.21.2.252]
-
-
Kang YO, Song R. Identifying characteristics of fall episodes and fall-related risks of hospitalized patients. J Muscle Joint Health 2015;22(3):149–159. [doi: 10.5953/JMJH.2015.22.3.149]
-
-
Shin JG. In: Prevalence and management of falls among elderly in a hospital [master's thesis]. Seoul: Hanyang University; 2011. pp. 1-61.
-
-
Sohng KY, Cho OH, Park MH. Medication use as a risk factor for falls among hospitalized stroke patients. J Korean Acad Nurs Adm 2006;13(1):60–67.
-
-
Gray-Micelli D. Preventing falls in acute care. In: Capezuti E, Zwicker D, Mezey M, Fulmer T, editors. Evidence-based geriatric nursing protocols for best practice. 3rd ed. New York, NY: Springer Publishing Company; 2008. pp. 161-198.
-
-
Sung YH, Kwon IG, Kim KH. Factors influencing falls in inpatients. J Korean Acad Fundam Nurs 2006;13(2):200–207.
-
 KSNS
KSNS
 Submit an article
Submit an article

 Cite
Cite