Articles
- Page Path
- HOME > J Korean Acad Nurs > Volume 55(4); 2025 > Article
-
Review Paper
당뇨병케톤산증 환자의 재입원 위험요인: 체계적 문헌고찰 및 메타분석 -
지혜림1
 , 황선경2
, 황선경2
- Risk factors for the readmission of patients with diabetic ketoacidosis: a systematic review and meta-analysis
-
Hyerim Ji1
 , Sun-Kyung Hwang2
, Sun-Kyung Hwang2
-
Journal of Korean Academy of Nursing 2025;55(4):634-650.
DOI: https://doi.org/10.4040/jkan.25072
Published online: November 21, 2025
1부산대학교병원 응급의료센터
2부산대학교 간호대학, 간호과학연구소
1Emergency Medical Center, Pusan National University Hospital, Busan, Korea
2College of Nursing, Research Institute of Nursing Science, Pusan National University, Yangsan, Korea
- Corresponding author: Sun-Kyung Hwang College of Nursing, Pusan National University, 49 Busandaehak-ro, Mulgeum-eup, Yangsan 50612, Korea E-mail: skhwang@pusan.ac.kr
© 2025 Korean Society of Nursing Science
This is an Open Access article distributed under the terms of the Creative Commons Attribution NoDerivs License (http://creativecommons.org/licenses/by-nd/4.0) If the original work is properly cited and retained without any modification or reproduction, it can be used and re-distributed in any format and medium.
- 2,212 Views
- 283 Download
Abstract
-
Purpose
- This study aimed to identify risk factors associated with the readmission of patients with diabetic ketoacidosis (DKA) through a systematic review and meta-analysis.
-
Methods
- A systematic literature review was conducted in accordance with the PRISMA guidelines. Relevant studies were retrieved from international databases (PubMed, EMBASE, Cochrane Library, CINAHL, PsycINFO, and Web of Science) and Korean databases (RISS, KoreaMed, KMbase, KISS, and DBpia). Study quality was evaluated using the Newcastle-Ottawa Scale. Meta-analysis was performed using a random-effects model with the Hartung-Knapp-Sidik-Jonkman adjustment to account for the limited number of studies and heterogeneity.
-
Results
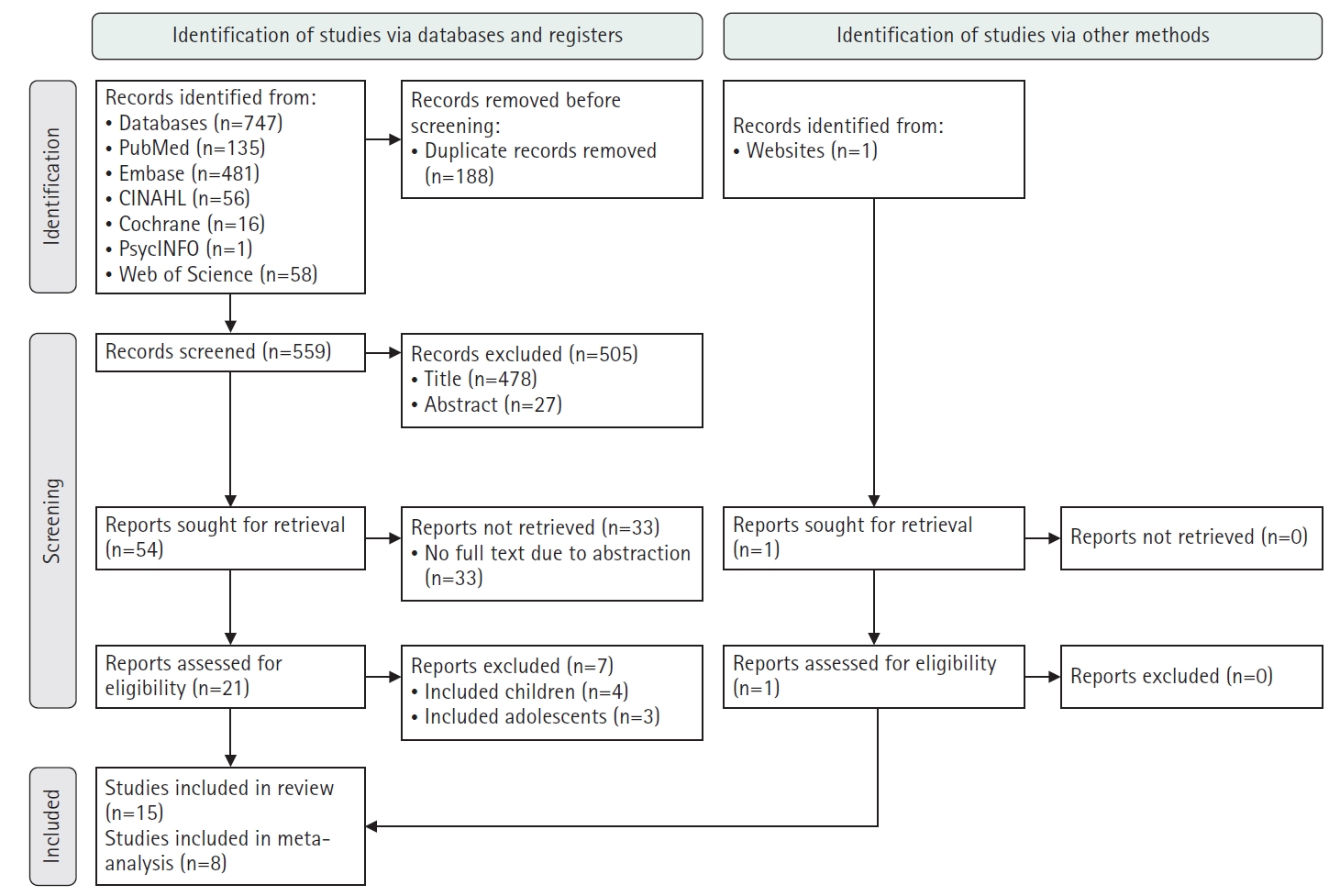
- Fifteen studies were included in the review, and eight were eligible for meta-analysis. From the systematic review, 21 risk factors for DKA readmission were identified and categorized into five domains: demographic, socioeconomic, diabetes-related, comorbidity, and health-behavioral factors. In the meta-analysis, significant risk factors included low income, psychiatric disorders, and discharge against medical advice.
-
Conclusion
- This study demonstrates that DKA readmissions result from the complex interplay of multiple clinical and social factors. By identifying these risk factors and suggesting risk-stratification criteria, the findings may support the development of tailored interventions, such as self-management education, integrated mental health care, structured discharge planning, and coordinated post-discharge follow-up.
서론
방법
1) 자료 선정기준 및 배제기준
(1) 선정기준
(2) 배제기준
2) 문헌 검색
3) 문헌 선정과정
결과
1) 체계적 문헌고찰 대상 연구 관련 특성
2) 재입원 위험요인
3) 질 평가
1) 재입원 위험요인의 효과크기
2) 추가 분석
3) 출판편향 검증
고찰
결론
-
Conflicts of Interest
No potential conflict of interest relevant to this article was reported.
-
Acknowledgements
We sincerely appreciate the statistical support provided by Dr. Sang-Jin Lee, Research Professor, from Pusan National University Hospital, for their assistance in data analysis and interpretation.
-
Funding
This work was supported by a 2-Year Research Grant from Pusan National University.
-
Data Sharing Statement
Please contact the corresponding author for data availability.
-
Supplementary Data
Supplementary data to this article can be found online at https://doi.org/10.4040/jkan.25072.
Supplementary Table 1.
jkan-25072-Supplementary-Table-1.pdf
Supplementary Table 2.
-
Author Contributions
Conceptualization or/and Methodology: HJ, SKH. Data curation or/and Analysis: HJ, SKH. Funding acquisition: SKH. Investigation: HJ, SKH. Project administration or/and Supervision: SKH. Resources or/and Software: HJ, SKH. Validation: HJ, SKH. Visualization: HJ. Writing original draft or/and Review & Editing: HJ, SKH. Final approval of the manuscript: all authors.
Article Information
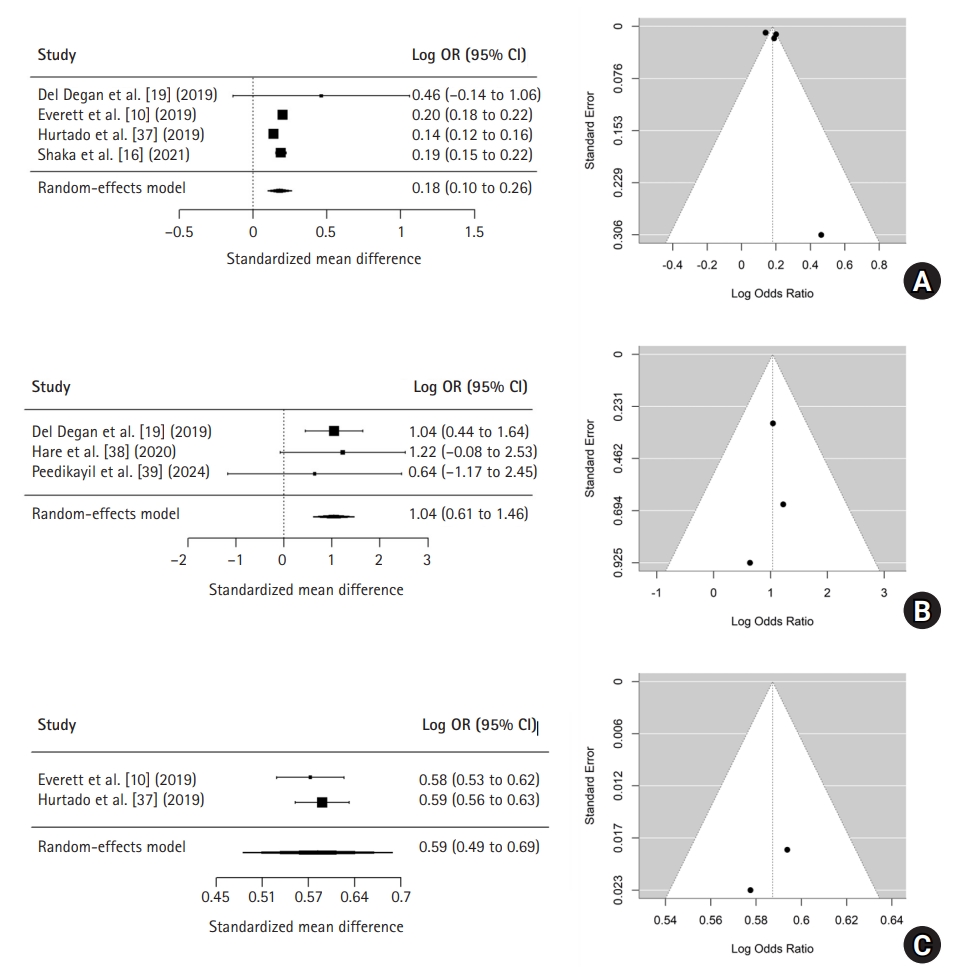
| No. | Author (year) | Country | Study design | Study date | Type of DM | Sample | Readmission (%) | Significant factors (p<.05) | ||
|---|---|---|---|---|---|---|---|---|---|---|
| Size | Gender | Age (yr) | ||||||||
| 1 | Azevedo et al. [31] (2014) | Canada | Retrospective matched cohort | 2002–2009 | T1DM | 76 | F (35) | 38.6±12.9 | One or more prior DKA episodes (36.0) | New diagnosis of DM, insulin use, no medication, noncompliance, infection, follow-up with a general practitioner |
| T2DM | M (41) | |||||||||
| 2 | Del Degan et al. [19]a) (2019) | Canada | Retrospective cohort | 2007–2017 | T1DM | 212 | F (102) | 36.0±12.2 | Within 1 year after discharge (33.4) | Alcohol or illicit drug abuse, higher HbA1c, poor adherence to insulin, psychiatric illness |
| M (110) | ||||||||||
| 3 | Everett et al. [10]a) (2019) | USA | Retrospective cohort | 2010–2015 | T1DM | 181,284 | F (88,132) | 35 (25–49)b) | Two or more hospitalizations (22.0) | Young age, female gender, resident of the state of hospitalization, low income, Medicare/Medicaid insurance, disposition (facility transfer), AMA discharge |
| M (93,152) | ||||||||||
| 4 | Gibb et al. [18] (2016) | UK | Retrospective cohort | 2007–2012 | T1DM | 298 | F (134) | 21–55 | Within 30 days after DKA discharge (–) | Longer duration of DM, younger age at DM diagnosis, high social deprivation, high HbA1c, antidepressant use |
| M (164) | ||||||||||
| 5 | Golbets et al. [36]a) (2021) | Israel | Retrospective cohort | 2004–2017 | T1DM | 385 | F (226) | 45.1±20.0 | Only the second DKA episode (27.0) | HbA1c >9, younger age at DM diagnosis |
| T2DM | M (159) | |||||||||
| 6 | Hare et al. [38]a) (2021) | Australia | Retrospective cohort | 2013–2017 | T1DM | 128 | F (59) | 35 (26–48)b) | Multiple DKA admissions within the same year (13.0) | Current smoker, unemployed, illicit substance use |
| M (69) | ||||||||||
| 7 | Hurtado et al. [37]a) (2019) | USA | Retrospective cohort | 2010–2014 | T1DM | 479,590 | F (228,525) | 42.4±16.3 | Repeated DKA admission within 30 days of discharge (12.3) | CCI ≥3, AMA discharge, drug use, older age, female gender, T1DM, prolonged LOS (≥5 days), hypertension, heart failure, respiratory failure, ESRD, depression, smoking, low obesity, Medicare/Medicaid insurance |
| T2DM | M (251,065) | |||||||||
| 8 | Liao et al. [28] (2022) | Taiwan | Retrospective cohort | 2016–2019 | T1DM | 256 | F (111) | 52.2±17.6 | 30-day readmission: 90 days: 4.1; 1 year: 11.5; 2 year: 15.3 | Young age, smoking, hyperthyroidism, hypoglycemia during hospitalization, higher effective osmolality, previous admission history |
| T2DM | M (145) | |||||||||
| 9 | Lohiya et al. [20] (2013) | USA | Retrospective cohort | 2006–2012 | T1DM | 80 | F (51) | 43.0±15.7 | At least one recurrent hospitalization (-) | - |
| T2DM | M (29) | |||||||||
| 10 | Lyerla et al. [21] (2021) | USA | Retrospective case control | 2017–2019 | T1DM | 265 | F (107) | 45.0±15.0 | During long-term follow-up (18.0) | African American race (vs. white non-Hispanic), other race/ethnicity, young age, T1DM, homeless, drug abuse |
| T2DM | M (158) | |||||||||
| 11 | Michaelis et al. [22]a) (2021) | Israel | Retrospective cohort | 2011–2017 | T1DM | 160 | F (91) | 38.0±18.0 | Two or more DKA episodes within 1 year (31.0) | Young age, pre-existing DM, longer duration of DM, poor glycemic control (before admission and after discharge), noncompliance to insulin |
| M (69) | ||||||||||
| 12 | Peedikayil et al. [39]a) (2024) | USA | Retrospective cohort | 2019–2020 | T1DM | 243 | F (104) | 34.0±11.6 | Within 30 days considered as recurrent (26.0) | Substance use disorder (cannabis, tobacco, psychoactive substance) |
| M (139) | ||||||||||
| 13 | Shaka et al. [16]a) (2021) | USA | Retrospective cohort | 2018 | T1DM | 112,964 | F (56,615) | 35b) | At least one DKA hospitalization during 2-year period (12.5) | High mean age, female gender, CCI ≥3, AMA discharge, hypertension, CKD, smoking |
| M (56,349) | ||||||||||
| 14 | Xu et al. [29] (2020) | USA | Retrospective cohort | 2015–2016 | T1DM | 531 | F (282) | 46.0±18.0 | Readmission with primary diagnosis of DKA (13.9) | Medicare insurance, high Elixhauser index, endocrine consultation (reducing readmission rate) |
| T2DM | M (249) | |||||||||
| 15 | Zhong et al. [30] (2018) | UK | Retrospective cohort | 1998–2013 | T1DM | 264,687 | - | T1DM: 46.7±17.7 | Two or more times with DKA (T1DM: 12.7; T2DM: 6.2) | Young age, female gender, longer duration of DM, T1DM, glucose-lowering drugs, high CCI |
| T2DM | T2DM: 66.4±13.2 | |||||||||
Values are presented as number, mean±standard deviation, or median (IQR), unless otherwise stated.
AMA, against medical advice; CCI, Charlson comorbidity index; CKD, chronic kidney disease; DKA, diabetic ketoacidosis; DM, diabetes mellitus; ESRD, end-stage renal disease; F, female; HbA1c, hemoglobin A1c; IQR, interquartile range; LOS, length of stay; M, male; T1DM, type 1 diabetes mellitus; T2DM, type 2 diabetes mellitus.
a)Studies included in Meta-Analysis. b)Indicates median (IQR).
| Study | Selection | Comparability | Outcome (exposure) | Total score (0–9) | |||||
|---|---|---|---|---|---|---|---|---|---|
| Cohort study (n=14) | Representativeness of the exposed cohort | Selection of the non-exposed cohort | Ascertainment of exposure | Outcome of interest not present at start of study | Comparability of cohorts on the basis of the design | Assessment of outcome | Follow-up long enough for outcomes to occur | Adequacy of follow-up of cohorts | |
| Azevedo et al. [31] (2014) | * | * | * | ** | * | * | 7 | ||
| Del Degan et al. [19] (2019) | * | * | * | * | ** | * | * | 8 | |
| Everett et al. [10] (2019) | * | * | * | * | ** | * | * | 8 | |
| Gibb et al. [18] (2016) | * | * | * | ** | * | * | 7 | ||
| Golbets et al. [36] (2021) | * | * | * | ** | * | * | 7 | ||
| Hare et al. [38] (2021) | * | * | * | ** | * | * | 7 | ||
| Hurtado et al. [37] (2019) | * | * | * | * | ** | * | * | 8 | |
| Liao et al. [28] (2022) | * | * | * | ** | * | * | 7 | ||
| Lohiya et al. [20] (2013) | * | * | * | ** | * | * | 7 | ||
| Michaelis et al. [22] (2021) | * | * | * | ** | * | * | 7 | ||
| Peedikayil et al. [39] (2024) | * | * | * | ** | * | * | 7 | ||
| Shaka et al. [16] (2021) | * | * | * | * | ** | * | * | 8 | |
| Xu et al. [29] (2020) | * | * | * | * | ** | * | * | 8 | |
| Zhong et al. [30] (2018) | * | * | * | * | ** | * | * | 8 | |
| Case-control study (n=1) | Adequate definition of cases | Representativeness of the cases | Selection of controls | Definition of controls | Comparability of cases and controls on the basis of the design | Assessment of exposure (blinding) | Same method of ascertainment for cases and controls | Non-response rate | |
| Lyerla et al. [21] (2021) | * | * | * | * | ** | * | * | 8 | |
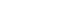
| Risk factors | k | ES | 95% CI | 95% PI | t | p | Homogeneity test | Model | ||
|---|---|---|---|---|---|---|---|---|---|---|
| I2 | Q | p | ||||||||
| Demographic | ||||||||||
| Age | 7 | –0.10a) | –0.28 to 0.08 | –0.56 to 0.35 | –1.35 | .224 | 99.14 | 59.04 | <.001 | Random |
| Female gender | 8 | 0.09b) | –0.18 to 0.36 | –0.62 to 0.81 | 0.82 | .441 | 99.39 | 48.47 | <.001 | Random |
| Socioeconomic | ||||||||||
| Medical insurance | 4 | 0.74b) | –0.68 to 2.16 | –2.32 to 3.80 | 1.66 | .195 | 99.97 | 4,557.26 | <.001 | Random |
| Low income | 4 | 0.18b) | 0.10 to 0.26 | –0.05 to 0.41 | 7.05 | .006 | 95.14 | 19.19 | <.001 | Random |
| Diabetes-related | ||||||||||
| DM duration | 3 | –0.63a) | –2.85 to 1.59 | –4.95 to 3.69 | –1.22 | .346 | 95.07 | 44.45 | <.001 | Random |
| HbA1c | 5 | 0.32a) | –0.02 to 0.66 | –0.40 to 1.04 | 2.63 | .058 | 67.83 | 10.98 | .027 | Random |
| Comorbidity | ||||||||||
| Renal disease | 4 | 0.50b) | –1.10 to 2.11 | –2.67 to 3.67 | 0.99 | .393 | 99.83 | 1,198.50 | <.001 | Random |
| Psychiatric disorder | 3 | 1.04b) | 0.61 to 1.46 | 0.47 to 1.60 | 10.44 | .009 | 1.99 | 0.27 | .876 | Random |
| Health behavior | ||||||||||
| AMA discharge | 2 | 0.59b) | 0.49 to 0.69 | 0.47 to 0.70 | 73.82 | .009 | 3.71 | 0.30 | .585 | Random |
| Smoking | 4 | 0.48b) | –0.69 to 1.64 | –1.99 to 2.94 | 1.31 | .283 | 99.88 | 27.42 | <.001 | Random |
| Alcohol | 4 | 0.54b) | –0.31 to 1.38 | –0.95 to 2.02 | 2.02 | .137 | 59.71 | 13.36 | .004 | Random |
| Drug abuse | 3 | 0.67b) | –0.07 to 1.42 | –0.68 to 2.02 | 3.87 | .061 | 49.84 | 2.35 | .309 | Random |
- 1. World Health Organization. Diabetes [Internet]. World Health Organization; 2025 [cited 2025 Feb 1]. Available from: https://www.who.int/health-topics/diabetes#tab=tab_1
- 2. Wagner DV, Stoeckel M, E Tudor M, Harris MA. Treating the most vulnerable and costly in diabetes. Curr Diab Rep. 2015;15(6):32. https://doi.org/10.1007/s11892-015-0606-5ArticlePubMed
- 3. Fayfman M, Pasquel FJ, Umpierrez GE. Management of hyperglycemic crises: diabetic ketoacidosis and hyperglycemic hyperosmolar state. Med Clin North Am. 2017;101(3):587-606. https://doi.org/10.1016/j.mcna.2016.12.011ArticlePubMedPMC
- 4. Nyenwe EA, Kitabchi AE. The evolution of diabetic ketoacidosis: an update of its etiology, pathogenesis and management. Metabolism. 2016;65(4):507-521. https://doi.org/10.1016/j.metabol.2015.12.007ArticlePubMed
- 5. Scott AR. Management of hyperosmolar hyperglycaemic state in adults with diabetes. Diabet Med. 2015;32(6):714-724. https://doi.org/10.1111/dme.12757ArticlePubMed
- 6. Eledrisi MS, Elzouki AN. Management of diabetic ketoacidosis in adults: a narrative review. Saudi J Med Med Sci. 2020;8(3):165-173. https://doi.org/10.4103/sjmms.sjmms_478_19ArticlePubMedPMC
- 7. Nunes RT, Mota CF, Lins PR, Reis FS, Resende TC, Barberino LA, et al. Incidence, characteristics and long-term outcomes of patients with diabetic ketoacidosis: a prospective prognosis cohort study in an emergency department. Sao Paulo Med J. 2021;139(1):10-17. https://doi.org/10.1590/1516-3180.2020.0285.R1.21102020ArticlePubMedPMC
- 8. Edge JA, Nunney I, Dhatariya KK. Diabetic ketoacidosis in an adolescent and young adult population in the UK in 2014: a national survey comparison of management in paediatric and adult settings. Diabet Med. 2016;33(10):1352-1359. https://doi.org/10.1111/dme.13065ArticlePubMed
- 9. Everett E, Mathioudakis N. Association of area deprivation and diabetic ketoacidosis readmissions: comparative risk analysis of adults vs children with type 1 diabetes. J Clin Endocrinol Metab. 2019;104(8):3473-3480. https://doi.org/10.1210/jc.2018-02232ArticlePubMedPMC
- 10. Everett E, Mathioudakis NN. Association of socioeconomic status and DKA readmission in adults with type 1 diabetes: analysis of the US National Readmission Database. BMJ Open Diabetes Res Care. 2019;7(1):e000621. https://doi.org/10.1136/bmjdrc-2018-000621ArticlePubMedPMC
- 11. Centers for Disease Control and Prevention (US). National diabetes statistics report [Internet]. U.S. Department of Health and Human Services; 2024 [cited 2025 Feb 1]. Available from: https://www.cdc.gov/diabetes/php/data-research/index.html
- 12. Ramphul K, Joynauth J. An update on the incidence and burden of diabetic ketoacidosis in the U.S. Diabetes Care. 2020;43(12):e196-e197. https://doi.org/10.2337/dc20-1258ArticlePubMed
- 13. McCoy RG, Herrin J, Galindo RJ, Swarna KS, Umpierrez GE, Golden SH, et al. Rates of hypoglycemic and hyperglycemic emergencies among U.S. adults with diabetes, 2011-2020. Diabetes Care. 2023;46(2):e69-e71. https://doi.org/10.2337/dc22-1673ArticlePubMed
- 14. Umpierrez GE, Davis GM, ElSayed NA, Fadini GP, Galindo RJ, Hirsch IB, et al. Hyperglycemic crises in adults with diabetes: a consensus report. Diabetes Care. 2024;47(8):1257-1275. https://doi.org/10.2337/dci24-0032ArticlePubMedPMC
- 15. McCoy RG, Herrin J, Lipska KJ, Shah ND. Recurrent hospitalizations for severe hypoglycemia and hyperglycemia among U.S. adults with diabetes. J Diabetes Complications. 2018;32(7):693-701. https://doi.org/10.1016/j.jdiacomp.2018.04.007ArticlePubMedPMC
- 16. Shaka H, Aguilera M, Aucar M, El-Amir Z, Wani F, Muojieje CC, et al. Rate and predictors of 30-day readmission following diabetic ketoacidosis in type 1 diabetes mellitus: a US analysis. J Clin Endocrinol Metab. 2021;106(9):2592-2599. https://doi.org/10.1210/clinem/dgab372ArticlePubMed
- 17. Bradford AL, Crider CC, Xu X, Naqvi SH. Predictors of recurrent hospital admission for patients presenting with diabetic ketoacidosis and hyperglycemic hyperosmolar state. J Clin Med Res. 2017;9(1):35-39. https://doi.org/10.14740/jocmr2792wArticlePubMed
- 18. Gibb FW, Teoh WL, Graham J, Lockman KA. Risk of death following admission to a UK hospital with diabetic ketoacidosis. Diabetologia. 2016;59(10):2082-2087. https://doi.org/10.1007/s00125-016-4034-0ArticlePubMedPMC
- 19. Del Degan S, Dubé F, Gagnon C, Boulet G. Risk factors for recurrent diabetic ketoacidosis in adults with type 1 diabetes. Can J Diabetes. 2019;43(7):472-476.e1. https://doi.org/10.1016/j.jcjd.2019.01.008ArticlePubMed
- 20. Lohiya S, Kreisberg R, Lohiya V. Recurrent diabetic ketoacidosis in two community teaching hospitals. Endocr Pract. 2013;19(5):829-833. https://doi.org/10.4158/EP13057.RAArticlePubMed
- 21. Lyerla R, Johnson-Rabbett B, Shakally A, Magar R, Alameddine H, Fish L. Recurrent DKA results in high societal costs: a retrospective study identifying social predictors of recurrence for potential future intervention. Clin Diabetes Endocrinol. 2021;7(1):13. https://doi.org/10.1186/s40842-021-00127-6ArticlePubMedPMC
- 22. Michaelis M, Shochat T, Shimon I, Akirov A. Features and long-term outcomes of patients hospitalized for diabetic ketoacidosis. Diabetes Metab Res Rev. 2021;37(6):e3408. https://doi.org/10.1002/dmrr.3408ArticlePubMed
- 23. Randall L, Begovic J, Hudson M, Smiley D, Peng L, Pitre N, et al. Recurrent diabetic ketoacidosis in inner-city minority patients: behavioral, socioeconomic, and psychosocial factors. Diabetes Care. 2011;34(9):1891-1896. https://doi.org/10.2337/dc11-0701ArticlePubMedPMC
- 24. Morgan RL, Whaley P, Thayer KA, Schünemann HJ. Identifying the PECO: a framework for formulating good questions to explore the association of environmental and other exposures with health outcomes. Environ Int. 2018;121(Pt 1):1027-1031. https://doi.org/10.1016/j.envint.2018.07.015ArticlePubMedPMC
- 25. Page MJ, McKenzie JE, Bossuyt PM, Boutron I, Hoffmann TC, Mulrow CD, et al. The PRISMA 2020 statement: an updated guideline for reporting systematic reviews. BMJ. 2021;372:n71. https://doi.org/10.1136/bmj.n71ArticlePubMedPMC
- 26. Ottawa Hospital Research Institute. Oxford Centre for Evidence-Based Medicine: levels of evidence [Internet]. Ottawa Hospital Research Institute; 2021 [cited 2025 Feb 1]. Available from: http://www.ohri.ca/programs/clinical_epidemiology/oxford.asp
- 27. Kaufmann CN, Moore AA, Bondi MW, Murphy JD, Malhotra A, Hart LA. Association between the use of non-benzodiazepine hypnotics and cognitive outcomes: a systematic review. Curr Sleep Med Rep. 2020;6(1):11-20. https://doi.org/10.1007/s40675-020-00163-1ArticlePubMedPMC
- 28. Liao WT, Lee CC, Kuo CL, Lin KC. Predicting readmission due to severe hyperglycemia after a hyperglycemic crisis episode. Diabetes Res Clin Pract. 2022;192:110115. https://doi.org/10.1016/j.diabres.2022.110115ArticlePubMed
- 29. Xu AC, Broome DT, Bena JF, Lansang MC. Predictors for adverse outcomes in diabetic ketoacidosis in a multihospital health system. Endocr Pract. 2020;26(3):259-266. https://doi.org/10.4158/EP-2018-0551ArticlePubMed
- 30. Zhong VW, Juhaeri J, Mayer-Davis EJ. Trends in hospital admission for diabetic ketoacidosis in adults with type 1 and type 2 diabetes in England, 1998-2013: a retrospective cohort study. Diabetes Care. 2018;41(9):1870-1877. https://doi.org/10.2337/dc17-1583ArticlePubMed
- 31. Azevedo LC, Choi H, Simmonds K, Davidow J, Bagshaw SM. Incidence and long-term outcomes of critically ill adult patients with moderate-to-severe diabetic ketoacidosis: retrospective matched cohort study. J Crit Care. 2014;29(6):971-977. https://doi.org/10.1016/j.jcrc.2014.07.034ArticlePubMed
- 32. Higgins JPT, Thomas J, Chandler J, Cumpston M, Li T, Page MJ, et al. Cochrane Handbook for Systematic Reviews of Interventions: version 6.3 [Internet]. Cochrane; 2022 [cited 2025 Mar 3]. Available from: https://training.cochrane.org/handbook/current/chapter-10
- 33. Borenstein M, Hedges LV, Higgins JP, Rothstein HR. A basic introduction to fixed-effect and random-effects models for meta-analysis. Res Synth Methods. 2010;1(2):97-111. https://doi.org/10.1002/jrsm.12ArticlePubMed
- 34. IntHout J, Ioannidis JP, Borm GF. The Hartung-Knapp-Sidik-Jonkman method for random effects meta-analysis is straightforward and considerably outperforms the standard DerSimonian-Laird method. BMC Med Res Methodol. 2014;14:25. https://doi.org/10.1186/1471-2288-14-25ArticlePubMedPMC
- 35. Duval S, Tweedie R. Trim and fill: a simple funnel-plot-based method of testing and adjusting for publication bias in meta-analysis. Biometrics. 2000;56(2):455-463. https://doi.org/10.1111/j.0006-341x.2000.00455.xArticlePubMed
- 36. Golbets E, Brandstaetter E, Sagy I, Zimhony-Nissim N, Lipnitzki I, Musa H, et al. Predictors and outcomes of recurrent diabetic ketoacidosis in Israeli adults. Diabetes Metab Syndr. 2021;15(5):102276. https://doi.org/10.1016/j.dsx.2021.102276ArticlePubMed
- 37. Hurtado CR, Lemor A, Vallejo F, Lopez K, Garcia R, Mathew J, et al. Causes and predictors for 30-day re-admissions in adult patients with diabetic ketoacidosis in the United States: a nationwide analysis, 2010-2014. Endocr Pract. 2019;25(3):242-253. https://doi.org/10.4158/EP-2018-0457ArticlePubMed
- 38. Hare MJ, Deitch JM, Kang MJ, Bach LA. Clinical, psychological and demographic factors in a contemporary adult cohort with diabetic ketoacidosis and type 1 diabetes. Intern Med J. 2021;51(8):1292-1297. https://doi.org/10.1111/imj.14877ArticlePubMed
- 39. Peedikayil J, Reddy S, Nair R, Gunasekaran U, Nelson C, Shakoor M, et al. Social and metabolic characteristics associated with multiple DKA admissions at a large county hospital. J Endocr Soc. 2024;8(3):bvad173. https://doi.org/10.1210/jendso/bvad173ArticlePubMedPMC
- 40. Egger M, Davey Smith G, Schneider M, Minder C. Bias in meta-analysis detected by a simple, graphical test. BMJ. 1997;315(7109):629-634. https://doi.org/10.1136/bmj.315.7109.629ArticlePubMedPMC
- 41. Mohler R, Lotharius K, Moothedan E, Goguen J, Bandi R, Beaton R, et al. Factors contributing to diabetic ketoacidosis readmission in hospital settings in the United States: a scoping review. J Diabetes Complications. 2024;38(10):108835. https://doi.org/10.1016/j.jdiacomp.2024.108835ArticlePubMed
- 42. Soh JG, Wong WP, Mukhopadhyay A, Quek SC, Tai BC. Predictors of 30-day unplanned hospital readmission among adult patients with diabetes mellitus: a systematic review with meta-analysis. BMJ Open Diabetes Res Care. 2020;8(1):e001227. https://doi.org/10.1136/bmjdrc-2020-001227ArticlePubMedPMC
- 43. Leyden J, Uber A, Herrera-Escobar JP, Levy-Carrick NC. Psychiatric and substance use disorders and their association with clinical outcomes in diabetic ketoacidosis and hyperosmolar hyperglycemic syndrome. J Acad Consult Liaison Psychiatry. 2024;65(5):451-457. https://doi.org/10.1016/j.jaclp.2024.02.007ArticlePubMed
- 44. Brandstaetter E, Bartal C, Sagy I, Jotkowitz A, Barski L. Recurrent diabetic ketoacidosis. Arch Endocrinol Metab. 2019;63(5):531-535. https://doi.org/10.20945/2359-3997000000158ArticlePubMedPMC
- 45. Alotaibi R, Alsulami M, Hijji S, Alghamdi S, Alnahdi Y, Alnahdi H, et al. Diabetic ketoacidosis in Saudi Arabia: factors precipitating initial admission and readmission. Ann Saudi Med. 2022;42(2):119-126. https://doi.org/10.5144/0256-4947.2022.119ArticlePMC
- 46. Al Hayek AA, Robert AA, Al-Shaikh R, Alhojele M, Aloufi S, Sabri D, et al. Factors associated with the presence of diabetic ketoacidosis: a retrospective analysis of patients with type 1 diabetes in Saudi Arabia. Diabetes Metab Syndr. 2020;14(6):2117-2122. https://doi.org/10.1016/j.dsx.2020.11.002ArticlePubMed
- 47. Ata F, Khan AA, Khamees I, Iqbal P, Yousaf Z, Mohammed BZM, et al. Clinical and biochemical determinants of length of stay, readmission and recurrence in patients admitted with diabetic ketoacidosis. Ann Med. 2023;55(1):533-542. https://doi.org/10.1080/07853890.2023.2175031ArticlePubMedPMC
References
Appendix
Appendix 1.
Appendix 2.
Figure & Data
REFERENCES
Citations

- Figure
- We recommend
- Related articles
-
- Effectiveness of mobile health interventions to improve medication adherence for patients with cardiovascular disease: a systematic review and meta-analysis
- Variables associated with compliance with standard precautions among hospital nurses: a systematic review and meta-analysis
- Variables influencing digital health literacy in older adults: a systematic review and meta-analysis
- Effectiveness of non-pharmacological interventions to reduce internalized stigma in people with severe mental illness: a systematic review and meta-analysis
- Factors Related to Emotional Leadership in Nurses Manager: Systematic Review and Meta-Analysis
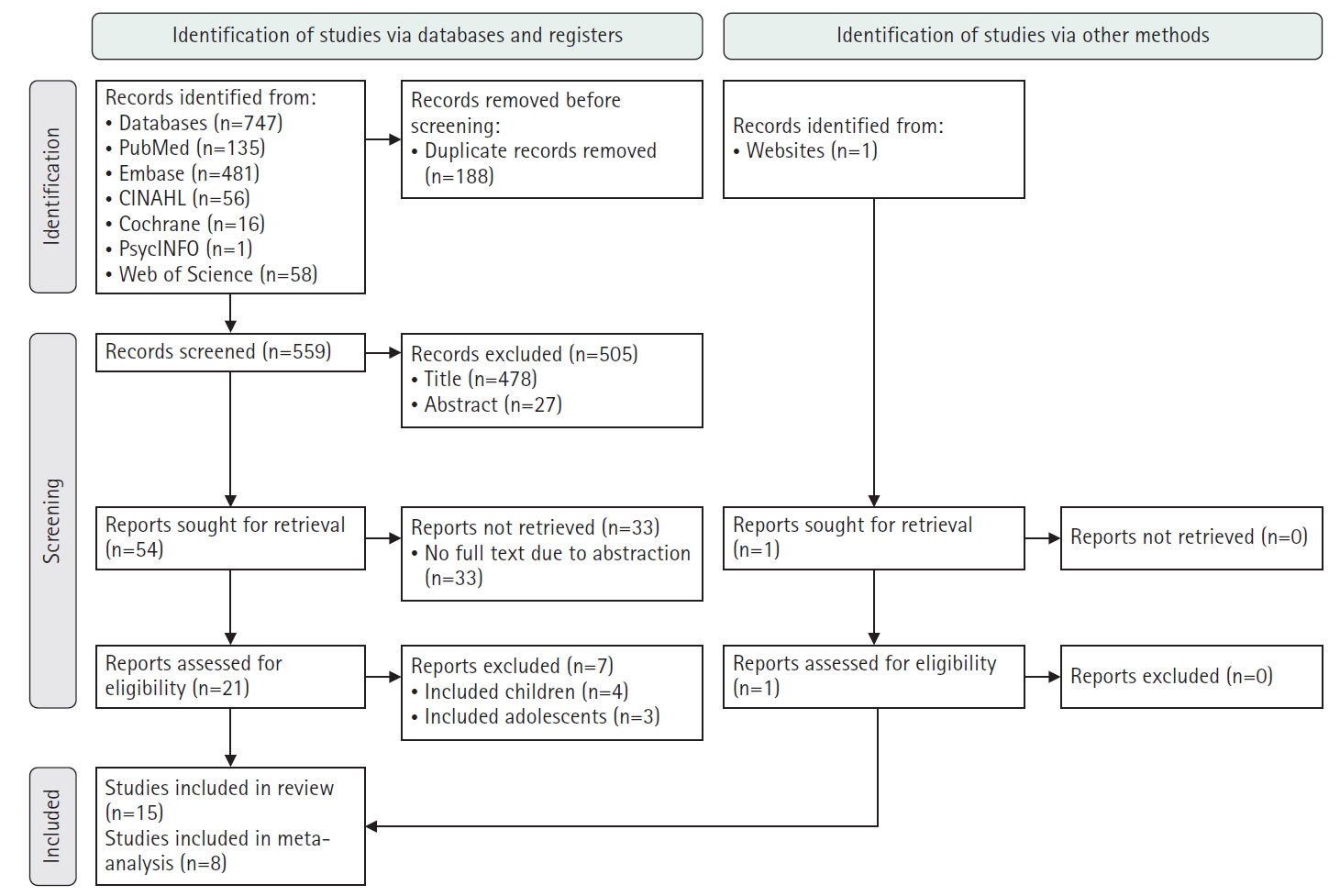
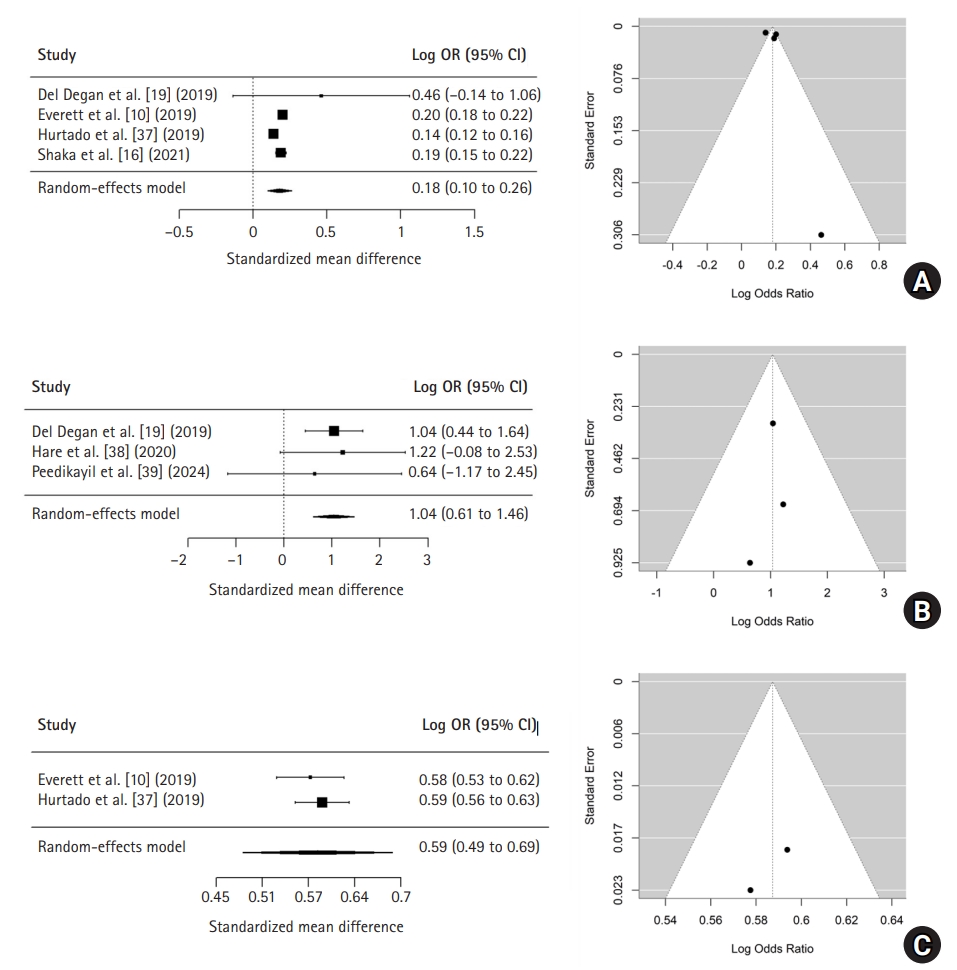
Fig. 1.
Fig. 2.
| No. | Author (year) | Country | Study design | Study date | Type of DM | Sample | Readmission (%) | Significant factors (p<.05) | ||
|---|---|---|---|---|---|---|---|---|---|---|
| Size | Gender | Age (yr) | ||||||||
| 1 | Azevedo et al. [31] (2014) | Canada | Retrospective matched cohort | 2002–2009 | T1DM | 76 | F (35) | 38.6±12.9 | One or more prior DKA episodes (36.0) | New diagnosis of DM, insulin use, no medication, noncompliance, infection, follow-up with a general practitioner |
| T2DM | M (41) | |||||||||
| 2 | Del Degan et al. [19] |
Canada | Retrospective cohort | 2007–2017 | T1DM | 212 | F (102) | 36.0±12.2 | Within 1 year after discharge (33.4) | Alcohol or illicit drug abuse, higher HbA1c, poor adherence to insulin, psychiatric illness |
| M (110) | ||||||||||
| 3 | Everett et al. [10] |
USA | Retrospective cohort | 2010–2015 | T1DM | 181,284 | F (88,132) | 35 (25–49) |
Two or more hospitalizations (22.0) | Young age, female gender, resident of the state of hospitalization, low income, Medicare/Medicaid insurance, disposition (facility transfer), AMA discharge |
| M (93,152) | ||||||||||
| 4 | Gibb et al. [18] (2016) | UK | Retrospective cohort | 2007–2012 | T1DM | 298 | F (134) | 21–55 | Within 30 days after DKA discharge (–) | Longer duration of DM, younger age at DM diagnosis, high social deprivation, high HbA1c, antidepressant use |
| M (164) | ||||||||||
| 5 | Golbets et al. [36] |
Israel | Retrospective cohort | 2004–2017 | T1DM | 385 | F (226) | 45.1±20.0 | Only the second DKA episode (27.0) | HbA1c >9, younger age at DM diagnosis |
| T2DM | M (159) | |||||||||
| 6 | Hare et al. [38] |
Australia | Retrospective cohort | 2013–2017 | T1DM | 128 | F (59) | 35 (26–48) |
Multiple DKA admissions within the same year (13.0) | Current smoker, unemployed, illicit substance use |
| M (69) | ||||||||||
| 7 | Hurtado et al. [37] |
USA | Retrospective cohort | 2010–2014 | T1DM | 479,590 | F (228,525) | 42.4±16.3 | Repeated DKA admission within 30 days of discharge (12.3) | CCI ≥3, AMA discharge, drug use, older age, female gender, T1DM, prolonged LOS (≥5 days), hypertension, heart failure, respiratory failure, ESRD, depression, smoking, low obesity, Medicare/Medicaid insurance |
| T2DM | M (251,065) | |||||||||
| 8 | Liao et al. [28] (2022) | Taiwan | Retrospective cohort | 2016–2019 | T1DM | 256 | F (111) | 52.2±17.6 | 30-day readmission: 90 days: 4.1; 1 year: 11.5; 2 year: 15.3 | Young age, smoking, hyperthyroidism, hypoglycemia during hospitalization, higher effective osmolality, previous admission history |
| T2DM | M (145) | |||||||||
| 9 | Lohiya et al. [20] (2013) | USA | Retrospective cohort | 2006–2012 | T1DM | 80 | F (51) | 43.0±15.7 | At least one recurrent hospitalization (-) | - |
| T2DM | M (29) | |||||||||
| 10 | Lyerla et al. [21] (2021) | USA | Retrospective case control | 2017–2019 | T1DM | 265 | F (107) | 45.0±15.0 | During long-term follow-up (18.0) | African American race (vs. white non-Hispanic), other race/ethnicity, young age, T1DM, homeless, drug abuse |
| T2DM | M (158) | |||||||||
| 11 | Michaelis et al. [22] |
Israel | Retrospective cohort | 2011–2017 | T1DM | 160 | F (91) | 38.0±18.0 | Two or more DKA episodes within 1 year (31.0) | Young age, pre-existing DM, longer duration of DM, poor glycemic control (before admission and after discharge), noncompliance to insulin |
| M (69) | ||||||||||
| 12 | Peedikayil et al. [39] |
USA | Retrospective cohort | 2019–2020 | T1DM | 243 | F (104) | 34.0±11.6 | Within 30 days considered as recurrent (26.0) | Substance use disorder (cannabis, tobacco, psychoactive substance) |
| M (139) | ||||||||||
| 13 | Shaka et al. [16] |
USA | Retrospective cohort | 2018 | T1DM | 112,964 | F (56,615) | 35 |
At least one DKA hospitalization during 2-year period (12.5) | High mean age, female gender, CCI ≥3, AMA discharge, hypertension, CKD, smoking |
| M (56,349) | ||||||||||
| 14 | Xu et al. [29] (2020) | USA | Retrospective cohort | 2015–2016 | T1DM | 531 | F (282) | 46.0±18.0 | Readmission with primary diagnosis of DKA (13.9) | Medicare insurance, high Elixhauser index, endocrine consultation (reducing readmission rate) |
| T2DM | M (249) | |||||||||
| 15 | Zhong et al. [30] (2018) | UK | Retrospective cohort | 1998–2013 | T1DM | 264,687 | - | T1DM: 46.7±17.7 | Two or more times with DKA (T1DM: 12.7; T2DM: 6.2) | Young age, female gender, longer duration of DM, T1DM, glucose-lowering drugs, high CCI |
| T2DM | T2DM: 66.4±13.2 | |||||||||
| Study | Selection | Comparability | Outcome (exposure) | Total score (0–9) | |||||
|---|---|---|---|---|---|---|---|---|---|
| Cohort study (n=14) | Representativeness of the exposed cohort | Selection of the non-exposed cohort | Ascertainment of exposure | Outcome of interest not present at start of study | Comparability of cohorts on the basis of the design | Assessment of outcome | Follow-up long enough for outcomes to occur | Adequacy of follow-up of cohorts | |
| Azevedo et al. [31] (2014) | * | * | * | ** | * | * | 7 | ||
| Del Degan et al. [19] (2019) | * | * | * | * | ** | * | * | 8 | |
| Everett et al. [10] (2019) | * | * | * | * | ** | * | * | 8 | |
| Gibb et al. [18] (2016) | * | * | * | ** | * | * | 7 | ||
| Golbets et al. [36] (2021) | * | * | * | ** | * | * | 7 | ||
| Hare et al. [38] (2021) | * | * | * | ** | * | * | 7 | ||
| Hurtado et al. [37] (2019) | * | * | * | * | ** | * | * | 8 | |
| Liao et al. [28] (2022) | * | * | * | ** | * | * | 7 | ||
| Lohiya et al. [20] (2013) | * | * | * | ** | * | * | 7 | ||
| Michaelis et al. [22] (2021) | * | * | * | ** | * | * | 7 | ||
| Peedikayil et al. [39] (2024) | * | * | * | ** | * | * | 7 | ||
| Shaka et al. [16] (2021) | * | * | * | * | ** | * | * | 8 | |
| Xu et al. [29] (2020) | * | * | * | * | ** | * | * | 8 | |
| Zhong et al. [30] (2018) | * | * | * | * | ** | * | * | 8 | |
| Case-control study (n=1) | Adequate definition of cases | Representativeness of the cases | Selection of controls | Definition of controls | Comparability of cases and controls on the basis of the design | Assessment of exposure (blinding) | Same method of ascertainment for cases and controls | Non-response rate | |
| Lyerla et al. [21] (2021) | * | * | * | * | ** | * | * | 8 | |
| Risk factors | k | ES | 95% CI | 95% PI | t | p | Homogeneity test | Model | ||
|---|---|---|---|---|---|---|---|---|---|---|
| I2 | Q | p | ||||||||
| Demographic | ||||||||||
| Age | 7 | –0.10 |
–0.28 to 0.08 | –0.56 to 0.35 | –1.35 | .224 | 99.14 | 59.04 | <.001 | Random |
| Female gender | 8 | 0.09 |
–0.18 to 0.36 | –0.62 to 0.81 | 0.82 | .441 | 99.39 | 48.47 | <.001 | Random |
| Socioeconomic | ||||||||||
| Medical insurance | 4 | 0.74 |
–0.68 to 2.16 | –2.32 to 3.80 | 1.66 | .195 | 99.97 | 4,557.26 | <.001 | Random |
| Low income | 4 | 0.18 |
0.10 to 0.26 | –0.05 to 0.41 | 7.05 | .006 | 95.14 | 19.19 | <.001 | Random |
| Diabetes-related | ||||||||||
| DM duration | 3 | –0.63 |
–2.85 to 1.59 | –4.95 to 3.69 | –1.22 | .346 | 95.07 | 44.45 | <.001 | Random |
| HbA1c | 5 | 0.32 |
–0.02 to 0.66 | –0.40 to 1.04 | 2.63 | .058 | 67.83 | 10.98 | .027 | Random |
| Comorbidity | ||||||||||
| Renal disease | 4 | 0.50 |
–1.10 to 2.11 | –2.67 to 3.67 | 0.99 | .393 | 99.83 | 1,198.50 | <.001 | Random |
| Psychiatric disorder | 3 | 1.04 |
0.61 to 1.46 | 0.47 to 1.60 | 10.44 | .009 | 1.99 | 0.27 | .876 | Random |
| Health behavior | ||||||||||
| AMA discharge | 2 | 0.59 |
0.49 to 0.69 | 0.47 to 0.70 | 73.82 | .009 | 3.71 | 0.30 | .585 | Random |
| Smoking | 4 | 0.48 |
–0.69 to 1.64 | –1.99 to 2.94 | 1.31 | .283 | 99.88 | 27.42 | <.001 | Random |
| Alcohol | 4 | 0.54 |
–0.31 to 1.38 | –0.95 to 2.02 | 2.02 | .137 | 59.71 | 13.36 | .004 | Random |
| Drug abuse | 3 | 0.67 |
–0.07 to 1.42 | –0.68 to 2.02 | 3.87 | .061 | 49.84 | 2.35 | .309 | Random |
| DB | No. | Search query | Results |
|---|---|---|---|
| PubMed | #1 | "diabetic ketoacidosis"[MeSH Terms] | 7,902 |
| #2 | "hyperglycemic cris*"[Title/Abstract] OR "hyperglycemia cris*"[Title/Abstract] OR "hyperglycaemic cris*"[Title/Abstract] OR "hyperglycemic state*"[Title/Abstract] OR "hyperglycemia state*"[Title/Abstract] OR "hyperglycaemic syndrome*"[Title/Abstract] OR "hyperglycemic syndrome*"[Title/Abstract] OR "hyperglycemia syndrome*"[Title/Abstract] OR "hyperglycemic emergenc*"[Title/Abstract] OR "hyperglycaemic emergenc*"[Title/Abstract] OR "diabet* emergenc*"[Title/Abstract] OR "diabet* ketoacidos*"[Title/Abstract] OR "diabet* acidos*"[Title/Abstract] OR "diabet* ketos*"[Title/Abstract] | 10,210 | |
| #3 | #1 OR #2 | 12,893 | |
| #4 | "patient readmission"[MeSH Terms] | 24,780 | |
| #5 | "readmission*"[Title/Abstract] OR "re admission*"[Title/Abstract] OR "rehospitaliz*"[Title/Abstract] OR "rehospitalisa*"[Title/Abstract] OR "re hospitaliza*"[Title/Abstract] OR "recurrent admission*"[Title/Abstract] OR "recurrent dka admission*"[Title/Abstract] OR "recurrent hospital admission*"[Title/Abstract] OR "recurrent hospitalization*"[Title/Abstract] | 60,353 | |
| #6 | "readmit*"[Title/Abstract] AND ("hospital"[Title/Abstract] OR "patient*"[Title/Abstract]) | 10,636 | |
| #7 | #4 OR #5 OR #6 | 65,213 | |
| #8 | #3 AND #7 | 135 | |
| Embase | #1 | 'diabetic ketoacidosis'/exp OR 'diabetic ketoacidosis' | 22,787 |
| #2 | ((hyperglycemic OR hyperglycemia OR hyperglycaemic) NEAR/2 (crisis OR crises)):ti,ab | 415 | |
| #3 | (hyperglycaemic:ti,ab OR hyperglycemic:ti,ab OR diabet*:ti,ab) AND next:ti,ab AND emergenc*:ti,ab AND ((diabet* NEAR/1 (ketoacidos* OR acidos* OR ketos*)):ti,ab) | 67 | |
| #4 | #1 OR #2 OR #3 | 22,951 | |
| #5 | 'hospital readmission'/exp | 114,003 | |
| #6 | readmission*:ti,ab OR 're admission*':ti,ab OR rehospitaliz*:ti,ab OR rehospitalisa*:ti,ab OR 're hospitaliza*':ti,ab OR 'recurrent admission*':ti,ab OR 'recurrent dka admission*':ti,ab OR 'recurrent hospital admission*':ti,ab OR 'recurrent hospitalization*':ti,ab | 109,100 | |
| #7 | readmit*:ti,ab AND (hospital:ti,ab OR patient*:ti,ab) | 23,475 | |
| #8 | #5 OR #6 OR #7 | 147,786 | |
| #9 | #4 AND #8 | 481 | |
| CINAHL | #1 | (MH "diabetic ketoacidosis") OR (TI (hyperglycemic crisis OR hyperglycemia crisis OR hyperglycaemic crisis OR hyperglycemic state OR hyperglycemia state OR hyperglycaemic syndrome OR hyperglycemic syndrome OR hyperglycemia syndrome OR hyperglycemic emergency OR hyperglycaemic emergency OR diabetes emergency OR diabetes ketoacidos OR diabetes acidosis OR diabetes ketosis) OR AB (hyperglycemic crisis OR hyperglycemia crisis OR hyperglycaemic crisis OR hyperglycemic state OR hyperglycemia state OR hyperglycaemic syndrome OR hyperglycemic syndrome OR hyperglycemia syndrome OR hyperglycemic emergency OR hyperglycaemic emergency OR diabetes emergency OR diabetes ketoacidos OR diabetes acidosis OR diabetes ketosis)) | 8,801 |
| #2 | ((MH "readmission") OR (TI((readmission OR re-admission OR rehospitalization OR rehospitalisation OR re-hospitalization OR recurrent admission OR recurrent DKA admission OR Recurrent Hospital Admission OR recurrent hospitalization))) OR AB ((readmission OR re-admission OR rehospitalization OR rehospitalisation OR re-hospitalization OR recurrent admission OR recurrent DKA admission OR Recurrent Hospital Admission OR recurrent hospitalization))) | 17,777 | |
| #3 | #1 AND #2 | 56 | |
| Cochrane | #1 | (hyperglycemic OR hyperglycemia OR hyperglycaemic) NEAR/2 (crisis OR crises):ti,ab,kw | 45 |
| #2 | (hyperglycaemic OR hyperglycemic OR diabet*) NEXT emergenc*:ti,ab,kw | 16 | |
| #3 | diabet* NEAR/1 (ketoacidos* OR acidos* OR ketos*):ti,ab,kw | 1,028 | |
| #4 | [Diabetic Ketoacidosis] explode all trees | 224 | |
| #5 | #1 OR #2 OR #3 OR #4 | 1,062 | |
| #6 | [Patient Readmission] explode all trees | 1,693 | |
| #7 | readmission*:ti,ab,kw OR re-admission*:ti,ab,kw OR rehospitaliz*:ti,ab,kw OR rehospitalisa*:ti,ab,kw OR re-hospitaliza*:ti,ab,kw OR "recurrent admission":ti,ab,kw OR "recurrent DKA admission":ti,ab,kw OR "Recurrent Hospital Admission":ti,ab,kw OR "recurrent hospitalization":ti,ab,kw | 13,491 | |
| #8 | (readmit*:ti,ab,kw AND (hospital:ti,ab,kw OR patient*:ti,ab,kw)) | 937 | |
| #9 | #6 OR #7 OR #8 | 13,857 | |
| #10 | #5 AND #9 | 16 | |
| Web of Science | #1 | (ALL=(diabetic ketoacidosis)) OR ALL=("hyperglycemic cris*"[tiab] OR "hyperglycemia cris*"[tiab] OR "hyperglycaemic cris*"[tiab] OR "hyperglycemic state*"[tiab] OR "hyperglycemia state*"[tiab] OR "hyperglycaemic syndrome*"[tiab] OR "hyperglycemic syndrome*"[tiab] OR "hyperglycemia syndrome*"[tiab] OR "hyperglycemic emergenc*"[tiab] OR "hyperglycaemic emergenc*"[tiab] OR "diabet* emergenc*"[tiab] OR "diabet* ketoacidos*"[tiab] OR "diabet* acidos*"[tiab] OR "diabet* ketos*"[tiab]) | 10,325 |
| #2 | ((ALL=(patient readmission)) OR ALL=((readmission*[tiab] OR re-admission*[tiab] OR rehospitaliz*[tiab] OR rehospitalisa*[tiab] OR re-hospitaliza*[tiab] OR "recurrent admission*"[tiab] OR "recurrent DKA admission*"[tiab] OR "recurrent hospital admission*"[tiab] OR "recurrent hospitalization*"[tiab]) OR (readmit*[tiab] AND (hospital[tiab] OR patient*[tiab])))) | 36,876 | |
| #3 | #1 AND #2 | 58 | |
| RISS | #1 | 당뇨병케톤산증 OR 당뇨병케톤산혈증 OR 당뇨병케톤혈증 | 114 |
| #2 | 재입원 | 167 | |
| #3 | #1 AND #2 | 0 | |
| Korea-Med | #1 | (diabetic ketoacidosis[MH]) OR (((((((((("hyperglycemic crisis"[TIAB] OR "hyperglycemia crisis"[TIAB]) OR "hyperglycaemic crises"[TIAB]) OR "hyperglycemic state"[TIAB]) OR "hyperglycemia state"[TIAB]) OR "hyperglycaemic syndrome"[TIAB]) OR "hyperglycemia syndrome"[TIAB]) OR "hyperglycemic emergency"[TIAB]) OR "hyperglycaemic emergency"[TIAB]) OR "diabetic emergency"[TIAB]) OR "diabetic Ketoacidosis"[TIAB]) | 220 |
| #2 | ((readmission[ALL] OR rehospitalization[ALL]) OR "recurrent admission"[ALL]) | 443 | |
| #3 | #1 AND #2 | 0 | |
| KMbase | #1 | diabetic ketoacidosis | 143 |
| #2 | (readmission) OR (rehospitalization) OR (recurrent admission) | 226 | |
| #3 | #1 AND #2 | 0 | |
| KISS | #1 | 당뇨병케톤산증 OR 당뇨병케톤산혈증 OR 당뇨병케톤혈증 | 160 |
| #2 | 재입원 | 167 | |
| #3 | #1 AND #2 | 0 | |
| DBpia | #1 | 당뇨병케톤산증 OR 당뇨병케톤산혈증 OR 당뇨병케톤혈증 | 104 |
| #2 | 재입원 | 225 | |
| #3 | #1 AND #2 | 0 |
Values are presented as number, mean±standard deviation, or median (IQR), unless otherwise stated. AMA, against medical advice; CCI, Charlson comorbidity index; CKD, chronic kidney disease; DKA, diabetic ketoacidosis; DM, diabetes mellitus; ESRD, end-stage renal disease; F, female; HbA1c, hemoglobin A1c; IQR, interquartile range; LOS, length of stay; M, male; T1DM, type 1 diabetes mellitus; T2DM, type 2 diabetes mellitus. a)Studies included in Meta-Analysis. b)Indicates median (IQR).
AMA, against medical advice; CCI, Charlson comorbidity index; CI, confidence interval; DM, diabetes mellitus; ES, effect size; HbA1c, hemoglobin A1c; PI, prediction interval. a)Standardized mean difference. b)Log odds ratio.
 KSNS
KSNS
 Submit an article
Submit an article
 ePub Link
ePub Link Cite
Cite