Articles
- Page Path
- HOME > J Korean Acad Nurs > Volume 54(4); 2024 > Article
-
Research Paper
인공슬관절치환술 환자를 위한 자기효능감이론 기반 운동프로그램의 효과 -
박경혜1
 , 강희영2
, 강희영2
- The Effects of a Self-Efficacy Theory-Based Exercise Program for Patients Undergoing with Total Knee Arthroplasty
-
Kyung-Hye Park1
 , Hee-Young Kang2
, Hee-Young Kang2
-
Journal of Korean Academy of Nursing 2024;54(4):547-562.
DOI: https://doi.org/10.4040/jkan.24027
Published online: October 22, 2024
1빛고을전남대학교병원 간호과
2조선대학교 간호학과
1Department of Nursing, Chonnam National University Bitgoel Hospital, Gwangju, Korea
2Department of Nursing, Chosun University, Gwangju, Korea
- Address reprint requests to : Kang, Hee-Young Department of Nursing, Chosun University, Chosundaegil 146, Dong-gu, Gwangju 61452, Korea Tel: +82-62-230-6323 Fax: +82-62-230-6329 E-mail: moohykang@naver.com
© 2024 Korean Society of Nursing Science
This is an Open Access article distributed under the terms of the Creative Commons Attribution NoDerivs License (http://creativecommons.org/licenses/by-nd/4.0) If the original work is properly cited and retained without any modification or reproduction, it can be used and re-distributed in any format and medium.
Abstract
-
Purpose
- This study was performed to develop a self-efficacy theory-based exercise program for total knee arthroplasty (TKA) and to test the program’s efficacy in ameliorating knee pain and restoring function as measured by lower extremity muscle strength, 3 meter walking time, Korean Western Ontario McMaster Index (WOMAC), exercise self-efficacy, and length of hospital stay for TKA patients.
-
Methods
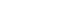
- This quasi-experimental study incorporating a non-equivalent control group and pretest-posttest non-synchronized design non-synchronous design was applied to assess self-efficacy reinforcement strategies based on self-efficacy theory. The exercise program consisted of the following steps: TKA, education to prevent postoperative complications, and muscle strength exercises. Respective exercise and control groups included 29 and 27 participants. The experimental group received eight sessions of the program from three weeks before TKA to four weeks after TKA. Collected data were analyzed using the chi-square test, Mann–Whitney U test, and ranked ANCOVA and t-tests using IBM SPSS Statistics 23.
-
Results
- Experimental group showed significant improvement in lower extremity muscle strength (F = 8.63, p = .005), 3 meter walking time (z = - 5.02, p < .001), WOMAC index (z = - 2.22, p = .027), self-efficacy for exercise (z = - 3.29, p = .001), and length of hospital stay (t = - 2.11, p = .040) compared to the control group. No significant differences in knee pain and range of motion were observed.
-
Conclusion
- These findings indicate that a self-efficacy theory-based exercise program can be an effective exercise strategy that patients undergoing TKA can easily follow at home without assistance. It is thus recommended as an exercise intervention for TKA patients.
서 론
연구 방법
1) 일반적 및 질병관련 특성
2) 슬관절통증
3) 슬관절기능
(1) 슬관절가동범위
(2) 하지근력
(3) 3미터 보행시간
(4) 슬관절기능지수
4) 운동자기효능감
5) 총 재원일수
1) 자기효능감이론 기반 운동프로그램 개발
(1) 문헌 고찰 및 대상자 면담
(2) 자기효능감이론 기반 운동프로그램 개발과 전문가 내용타당도 검증 및 예비조사
2) 자기효능감이론 기반 운동프로그램 적용
(1) 사전조사
(2) 실험처치
(3) 사후조사
연구 결과
1) 가설 1
2) 가설 2
3) 가설 3
4) 가설 4
논 의
결 론
-
CONFLICTS OF INTEREST
The authors declared no conflict of interest.
-
ACKNOWLEDGEMENTS
We would like to thank Joonyoung Park, the administrative staff of Chonnam National University Bitgoel Hospital for video shooting (exercise model).
-
FUNDING
This study was supported by research fund from Chosun University, 2021.
-
DATA SHARING STATEMENT
Please contact the corresponding author for data availability.
-
AUTHOR CONTRIBUTIONS
Conceptualization or/and Methodology: Park K & Kang H.
Data curation or/and Analysis: Park K.
Funding acquisition: Kang H.
Investigation: Park K.
Project administration or/and Supervision: Kang H.
Resources or/and Software: Park K.
Validation: Park K & Kang H.
Visualization: Park K.
Writing original draft or/and Review & Editing: Park K & Kang H.
Article Information
SUPPLEMENTARY DATA
Supplementary Figure 1.
| Variables | Categories |
Exp. (n = 29) |
Cont. (n = 27) |
t or χ2 or z | p |
|---|---|---|---|---|---|
| n (%) or M ± SD | |||||
| Age (yr) | 72.9 ± 5.47 | 72.6 ± 5.69 | 0.18 | .859† | |
| Gender | Man | 1 (3.4) | 1 (3.7) | 0.00 | > .999† |
| Woman | 28 (96.6) | 26 (96.3) | |||
| Caregiver | Spouse | 8 (27.6) | 5 (18.5) | 4.02 | .134† |
| Children | 13 (44.8) | 19 (70.4) | |||
| Caregiver | 8 (27.6) | 3 (11.1) | |||
| Duration of pain (mo) | 48.00 ± 28.14 | 46.93 ± 37.98 | 0.12 | .905† | |
| Height (cm) | 153.59 ± 5.46 | 154.11 ± 5.71 | – 0.35 | .728† | |
| Body weight (kg) | 63.19 ± 9.44 | 62.60 ± 8.40 | 0.25 | .806† | |
| BMI | 26.58 ± 3.59 | 26.39 ± 2.74 | 0.22 | .804† | |
| Painful site | Unilateral | 13 (56.5) | 13 (54.2) | 0.24 | .887† |
| Bilateral | 10 (43.5) | 11 (45.8) | |||
| Number of comorbidity | 1.63 ± 0.72 | 1.69 ± 0.81 | – 0.06 | .956† | |
| ≥ 3 | 3 (10.3) | 3 (11.1) | |||
| 2 | 14 (48.3) | 15 (55.6) | |||
| 1 | 11 (37.9) | 6 (22.2) | |||
| None | 1 (3.4) | 3 (11.1) | |||
| Private insurance | Yes | 7 (24.1) | 12 (44.4) | 1.41 | .164† |
| No | 22 (75.9) | 15 (55.6) | |||
| Rehabilitation in another hospital | Yes | 24 (82.8) | 23 (85.2) | 0.35 | .722† |
| No | 5 (17.2) | 4 (14.8) | |||
| Knee pain | 7.79 ± 0.94 | 7.30 ± 1.68 | 1.35 | .184†† | |
| Knee function | Flexion (degree) | 111.76 ± 38.10 | 125.93 ± 17.60 | – 1.81 | .780†† |
| Extension (degree) | 5.54 ± 8.32 | 3.15 ± 6.67 | 1.17 | .247†† | |
| Muscule strength of lower-extemity (times) | 6.28 ± 3.05 | 8.52 ± 3.12 | – 2.72 | .009†† | |
| Walking time of 3 meters (s) | 14.11 ± 4.82 | 12.62 ± 4.24 | 0.46 | .646†† | |
| WOMAC scores | 73.14 ± 10.65 | 74.52 ± 10.95 | – 0.48 | .634†† | |
| Self-efficacy for exercise | 25.79 ± 13.49 | 31.26 ± 16.21 | – 1.37 | .175†† | |
| Variables | Groups |
Pretest |
Posttest |
Difference |
t or z or F | p |
|---|---|---|---|---|---|---|
| M ± SD | ||||||
| Knee pain (scores) | Exp. (n = 29) | 7.79 ± 0.94 | 3.93 ± 0.75 | – 3.86 ± 1.13 | – 1.63 | .104† |
| Cont. (n = 27) | 7.30 ± 1.68 | 4.26 ± 1.35 | – 3.04 ± 2.01 | |||
| Knee function | ||||||
| Knee flexion (degree) | Exp. (n = 29 | 111.76 ± 38.10 | 120.69 ± 9.61 | 8.93 ± 38.58 | – 0.96 | .338† |
| Cont. (n = 27) | 125.93 ± 17.60 | 120.56 ± 14.63 | – 5.37 ± 18.60 | |||
| Knee extension (degree) | Exp. (n = 29) | 5.54 ± 8.32 | 1.90 ± 3.64 | – 3.64 ± 7.92 | – 1.59 | .112† |
| Cont. (n = 27) | 3.15 ± 6.67 | 2.04 ± 2.50 | – 1.11 ± 6.70 | |||
| Muscle strength of lower-extemity (times) | Exp. (n = 29) | 6.28 ± 3.05 | – 4.04 ± 6.70 | 8.63 | .005†† | |
| Cont. (n = 27) | 8.25 ± 3.12 | 4.34 ± 13.73 | ||||
| Walking time of 3 meters (s) | Exp. (n = 29) | 14.11 ± 4.82 | 12.62 ± 4.24 | – 1.49 ± 2.19 | – 5.02 | < .001† |
| Cont. (n = 27) | 13.50 ± 5.00 | 17.18 ± 5.81 | 3.68 ± 4.61 | |||
| WOMAC scores | Exp. (n = 29) | 73.14 ± 10.65 | 37.00 ± 8.93 | – 36.14 ± 10.51 | – 2.22 | .027† |
| Cont. (n = 27) | 74.52 ± 10.95 | 45.52 ± 10.39 | – 29.00 ± 13.32 | |||
| Self-efficacy for exercise | Exp. (n = 29) | 25.79 ± 13.49 | 53.69 ± 8.60 | 27.90 ± 17.21 | – 3.29 | .001† |
| Cont. (n = 27) | 31.26 ± 16.21 | 42.89 ± 19.39 | 11.63 ± 21.21 | |||
| Length of hospital stay (day) | Exp. (n = 29) | 29.03 ± 13.28 | – 2.11 | .040§ | ||
| Cont. (n = 27) | 37.00 ± 15.01 | |||||
- 1. The Korean Orthopaedic Association. Orthopadics. 8th ed. Newest Medicine Company; 2020. p. 1339-1340.
- 2. National Health Insurance Service (NHIS). 2022 the statistical yearbook of major surgeries [Internet]. NHIS; 2023 [cited 2024 Jan 15]. Available from: https://www.nhis.or.kr/nhis/together/wbhaec06800m01.do?mode=view&articleNo=10839531&article.offset=0&articleLimit=10
- 3. Kim YM, Joo YB, Park IY. Treatment methods for functional recovery after total knee arthroplasty. Journal of the Korean Orthopaedic Association. 2020;55(2):117-126. https://doi.org/10.4055/jkoa.2020.55.2.117Article
- 4. Hirschmann MT, Testa E, Amsler F, Friederich NF. The unhappy total knee arthroplasty (TKA) patient: Higher WOMAC and lower KSS in depressed patients prior and after TKA. Knee Surgery, Sports Traumatology, Arthroscopy. 2013;21(10):2405-2411. https://doi.org/10.1007/s00167-013-2409-zArticle
- 5. Park YR, Park W. Changes in Korean knee score and range of motion after the Implementation of structured nursing exercise programs for patients underwent total knee arthroplasty: A retrospective study. Journal of Muscle and Joint Health. 2018;25(2):61-74. https://doi.org/10.5953/JMJH.2018.25.2.61Article
- 6. Aytekin E, Sukur E, Oz N, Telatar A, Eroglu Demir S, Sayiner Caglar N, et al. The effect of a 12 week prehabilitation program on pain and function for patients undergoing total knee arthroplasty: A prospective controlled study. Journal of Clinical Orthopaedics & Trauma. 2019;10(2):345-349. https://doi.org/10.1016/j.jcot.2018.04.006ArticlePubMedPMC
- 7. Bade MJ, Kohrt WM, Stevens-Lapsley JE. Outcomes before and after total knee arthroplasty compared to healthy adults. Journal of Orthopaedic & Sports Physical Therapy. 2010;40(9):559-567. https://doi.org/10.2519/jospt.2010.3317ArticlePubMedPMC
- 8. Cho WS, Ahn HS, Kim MY, Seol ES, Lee SW, Choi JW. Pain after total knee arthroplasty. Journal of the Korean Orthopaedic Association. 2006;41(1):129-133. https://doi.org/10.4055/jkoa.2006.41.1.129Article
- 9. Rooks DS, Huang J, Bierbaum BE, Bolus SA, Rubano J, Connolly CE, et al. Effect of preoperative exercise on measures of functional status in men and women undergoing total hip and knee arthroplasty. Arthritis & Rheumatism. 2006;55(5):700-708. https://doi.org/10.1002/art.22223ArticlePubMed
- 10. Crowe J, Henderson J. Pre-arthroplasty rehabilitation is effective in reducing hospital stay. Canadian Journal of Occupational Therapy. 2003;70(2):88-96. https://doi.org/10.1177/000841740307000204Article
- 11. Yoon RS, Nellans KW, Geller JA, Kim AD, Jacobs MR, Macaulay W. Patient education before hip or knee arthroplasty lowers length of stay. The Journal of Arthroplasty. 2010;25(4):547-551. https://doi.org/10.1016/j.arth.2009.03.012ArticlePubMed
- 12. Fiala B, Rhodes RE, Blanchard C, Anderson J. Using social- cognitive constructs to predict preoperative exercise before total joint replacement. Rehabilitation Psychology. 2013;58(2):137-147. https://psycnet.apa.org/doi/10.1037/a0032196ArticlePubMed
- 13. Tungtrongjit Y, Weingkum P, Saunkool P. The effect of preoperative quadriceps exercise on functional outcome after total knee arthroplasty. Journal of the Medical Association of Thailand. 2012;95(Suppl 10):S58-S66.
- 14. Wallis JA, Taylor NF. Pre-operative interventions (non-surgical and non-pharmacological) for patients with hip or knee osteoarthritis awaiting joint replacement surgery - a systematic review and meta-analysis. Osteoarthritis and Cartilage. 2011;19(12):1381-1395. https://doi.org/10.1016/j.joca.2011.09.001ArticlePubMed
- 15. Yun JY, Lee JK. Effects of a Thera-Band exercise program on pain, knee flexion ROM, and psychological parameters following total knee arthroplasty. Journal of Korean Academy of Nursing. 2015;45(6):823-833. https://doi.org/10.4040/jkan.2015.45.6.823ArticlePubMed
- 16. Shin YS, Lee YH. The effects of an early knee joint exercise education program on pain, knee range of motion, and satisfaction in patients after undergoing total knee replacement arthroplasty. Journal of Korean Clinical Nursing Research. 2018;24(3):283-292. https://doi.org/10.22650/JKCNR.2018.24.3.283Article
- 17. Kang YO, Song R. Development and evaluation of progressive lower-extremity exercise program for patients with total knee replacement arthroplasty. Korean Journal of Adult Nursing. 2020;32(6):653-666. https://doi.org/10.7475/kjan.2020.32.6.653Article
- 18. Min HS, Jung YH, Kim ES, Kim SH, Choi YJ. Effects of muscle strengthening exercise program on pain, fatigue, physical function in elderly women with total knee arthroplasty. Journal of Muscle and Joint Health. 2011;18(2):203-214. https://doi.org/10.5953/JMJH.2011.18.2.203Article
- 19. Picha KJ, Howell DM. A model to increase rehabilitation adherence to home exercise programmes in patients with varying levels of self-efficacy. Musculoskeletal Care. 2018;16(1):233-237. https://doi.org/10.1002/msc.1194ArticlePubMed
- 20. Nissen JM, Shemwell JT. Gender, experience, and self-efficacy in introductory physics. Physical Review Physics Education Research. 2016;12(2):020105. https://doi.org/10.1103/PhysRevPhysEducRes.12.020105Article
- 21. Yang GS, Eun Y, Moon GH, Lee SK. The effects of a progressive lower-extremity exercise program on pain, self-efficacy of exercise, and life satisfaction among older women with total knee replacement arthroplasty (TKRA). Journal of Muscle and Joint Health. 2014;21(3):215-223. https://doi.org/10.5953/JMJH.2014.21.3.215Article
- 22. Brand E, Nyland J, Henzman C, Mcginnis M. Arthritis selfefficacy scale scores in knee osteoarthritis: A systematic review and meta-analysis comparing arthritis self-management education with or without exercise. Journal of Orthopaedic & Sports Physical Therapy. 2013;43(12):895-910. https://doi.org/10.2519/jospt.2013.4471ArticlePubMed
- 23. Seol A, Joo SY, Kim JH, Lee HI. Status analysis of unmet medical needs in rehabilitation therapy after total knee replacement surgery. National Evidence-based Healthcare Collaborating Agency (NECA); 2020. May;Report No.: NECA-R-19-003.
- 24. Lee MH. The effects of pre-post operative tailored nursing education program on anxiety, exercise self efficacy and satisfaction of nursing in total knee arthroplasty surgery patients [master’s thesis]. Daejeon: Chungnam National University; 2021;1-52.
- 25. Matassi F, Duerinckx J, Vandenneucker H, Bellemans J. Range of motion after total knee arthroplasty: The effect of a preoperative home exercise program. Knee Surgery, Sports Traumatology, Arthroscopy. 2014;22:703-709. https://doi.org/10.1007/s00167-012-2349-zArticle
- 26. Williamson L, Wyatt MR, Yein K, Melton JTK. Severe knee osteoarthritis: A randomized controlled trial of acupuncture, physiotherapy (supervised exercise) and standard management for patients awaiting knee replacement. Rheumatology. 2007;46(9):1445-1449. https://doi.org/10.1093/rheumatology/kem119ArticlePubMed
- 27. Pua YH, Ong PH. Association of early ambulation with length of stay and costs in total knee arthroplasty: Retrospective cohort study. American Journal of Physical Medicine & Rehabilitation. 2014;93(11):962-970. https://doi.org/10.1097/PHM.0000000000000116ArticlePubMed
- 28. Zietek P, Zietek J, Szczypior K, Safranow K. Effect of adding one 15-minute-walk on the day of surgery to fast-track rehabilitation after total knee arthroplasty: A randomized, single-blind study. European Journal of Physical and Rehabilitation Medicine. 2015;51(3):245-252.PubMed
- 29. Kim Y, Park JS. Development and evaluation of a joint health self-management program for the elderly with knee osteoarthritis in communities: Applying the IMB model. Journal of Korean Academy of Community Health Nursing. 2017;28(1):55-68. https://doi.org/10.12799/jkachn.2017.28.1.55Article
- 30. Bellamy N. Pain assessment in osteoarthritis: Experience with the WOMAC osteoarthritis index. Seminars in Arthritis and Rheumatism. 1989;18(4 Suppl 2):14-17. https://doi.org/10.1016/0049-0172(89)90010-3ArticlePubMed
- 31. Bae SC, Lee HS, Yun HR, Kim TH, Yoo DH, Kim SY. Cross-cultural adaptation and validation of Korean Western Ontario and McMaster Universities (WOMAC) and Lequesne osteoarthritis indices for clinical research. Osteoarthritis and Cartilage. 2001;9(8):746-750. https://doi.org/10.1053/joca.2001.0471ArticlePubMed
- 32. Resnick B, Jenkins LS. Testing the reliability and validity of the self-efficacy for exercise scale. Nursing Research. 2000;49(3):154-159. https://doi.org/10.1097/00006199-200005000-00007ArticlePubMed
- 33. Choi M, Ahn S, Jung D. Psychometric evaluation of the Korean version of the self-efficacy for exercise scale for older adults. Geriatric Nursing. 2015;36(4):301-305. https://doi.org/10.1016/j.gerinurse.2015.03.005ArticlePubMed
- 34. Khan F, Ng L, Gonzalez S, Hale T, Turner-Stokes L. Multidisciplinary rehabilitation programmes following joint replacement at the hip and knee in chronic arthropathy. Cochrane Database of Systematics Reviews. 2008;2008(2):CD004957. https://doi.org/10.1002/14651858.cd004957.pub3ArticlePubMedPMC
- 35. Park SA, Kang HS, Choi JY. Recovery according to follow-up period and compliance in osteoarthritic patients after knee replacement arthroplasty. Journal of East-West Nursing Research. 2010;16(2):164-171. https://doi.org/10.14370/jewnr.2010.16.2.164Article
- 36. Joice MG, Bhowmick S, Amanatullah DF. Perioperative physiotherapy in total knee arthroplasty. Orthopedics. 2017;40(5):e765-e773. https://doi.org/10.3928/01477447-20170518-03ArticlePubMed
- 37. The Korean Orthopeadic Association (KOA). Total knee arthroplasty rehabilitation [Internet]. KOA; 2022 [cited 2022 Dec 25]. Available from: https://www.koa.or.kr
- 38. Bae HS. Rehabilitative exercise for osteoarthritis patients. Journal of the Korean Medical Association. 2005;48(9):834-840. https://doi.org/10.5124/jkma.2005.48.9.834Article
- 39. Bandura A. Self-efficacy: Toward a unifying theory of behavioral change. Psychological Review. 1977;84(2):191-215. https://doi.org/10.1037/0033-295X.84.2.191ArticlePubMedPMC
- 40. Clode NJ, Perry MA, Wulff L. Does physiotherapy prehabilitation improve pre-surgical outcomes and influence patient expectations prior to knee and hip joint arthroplasty? International Journal of Orthopaedic and Trauma Nursing. 2018;30:14-19. https://doi.org/10.1016/j.ijotn.2018.05.004ArticlePubMed
- 41. Korea Institute of Sport Science (KSPO). 2017 the survey of national physical fitness [Internet]. KSPO; 2018 [cited 2024 Oct 12]. Available from: https://www.sports.re.kr/front/board/bs/boardView.do?board_seq=48&pageNo=1&menu_seq=598&con_seq=2861&keyKind3=&keyKind4=&key-Kind5=&keyKind6=&keyKind7=&keyKind=TITLE&key-Word=
- 42. Jay K, Schraefel MC, Brandt M, Andersen LL. Effect of video-based versus personalized instruction on errors during elastic tubing exercises for musculoskeletal pain: A randomized controlled trial. BioMed Research International. 2014;2014:790917. https://doi.org/10.1155/2014/790937ArticlePubMedPMC
- 43. Isaac D, Falode T, Liu P, I’Anson H, Dillow K, Gill P. Accelerated rehabilitation after total knee replacement. The Knee. 2005;12(5):346-350. https://doi.org/10.1016/j.knee.2004.11.007ArticlePubMed
- 44. Kim YJ, Yoon MN, Han SS. Effects of Thera-Band® resistance training including isometric exercise in total knee replacement patients. Korean Journal of Health Promotion. 2011;11(2):82-90.
- 45. Huang SW, Chen PH, Chou YH. Effects of a preoperative simplified home rehabilitation education program on length of stay of total knee arthroplasty patients. Orthopaedics & Traumatology: Surgery & Research. 2012;98(3):259-264. https://doi.org/10.1016/j.otsr.2011.12.004ArticlePubMed
- 46. Cho SH, Ha YC, Song HR, Jeong ST, Park HB, Hwang SC, et al. High flex knee arthroplasty and range of motion. Journal of the Korean Orthopaedic Association. 2004;39(6):662-667. https://doi.org/10.4055/jkoa.2004.39.6.662Article
- 47. Laubenthal KN, Smidt GL, Kettelkamp DB. A quantitative analysis of knee motion during activities of daily living. Physical Therapy & Rehabilitation Journal. 1972;52(1):34-43. https://doi.org/10.1093/ptj/52.1.34ArticlePubMed
References
Figure & Data
REFERENCES
Citations

- Self-efficacy and implementation intentions in home rehabilitation of stroke patients: the parallel mediating role of recurrence risk perception and outcome expectations
Xiaowen Jiang, Qiuxue Sun, Rong Tang, Shuxian Liu, Xi Chen, Yumei Lv
Frontiers in Psychology.2025;[Epub] CrossRef - Factors Influencing Decision-Making and Rehabilitation Among Older Women Who Underwent Total Knee Replacement: A Qualitative Study in Taiwan
Ching Han Huang, Yun Yee Chen, Shu Wen Chen, Chen Ti Wang, Mei Hsiang Lin
Patient Preference and Adherence.2025; Volume 19: 3931. CrossRef
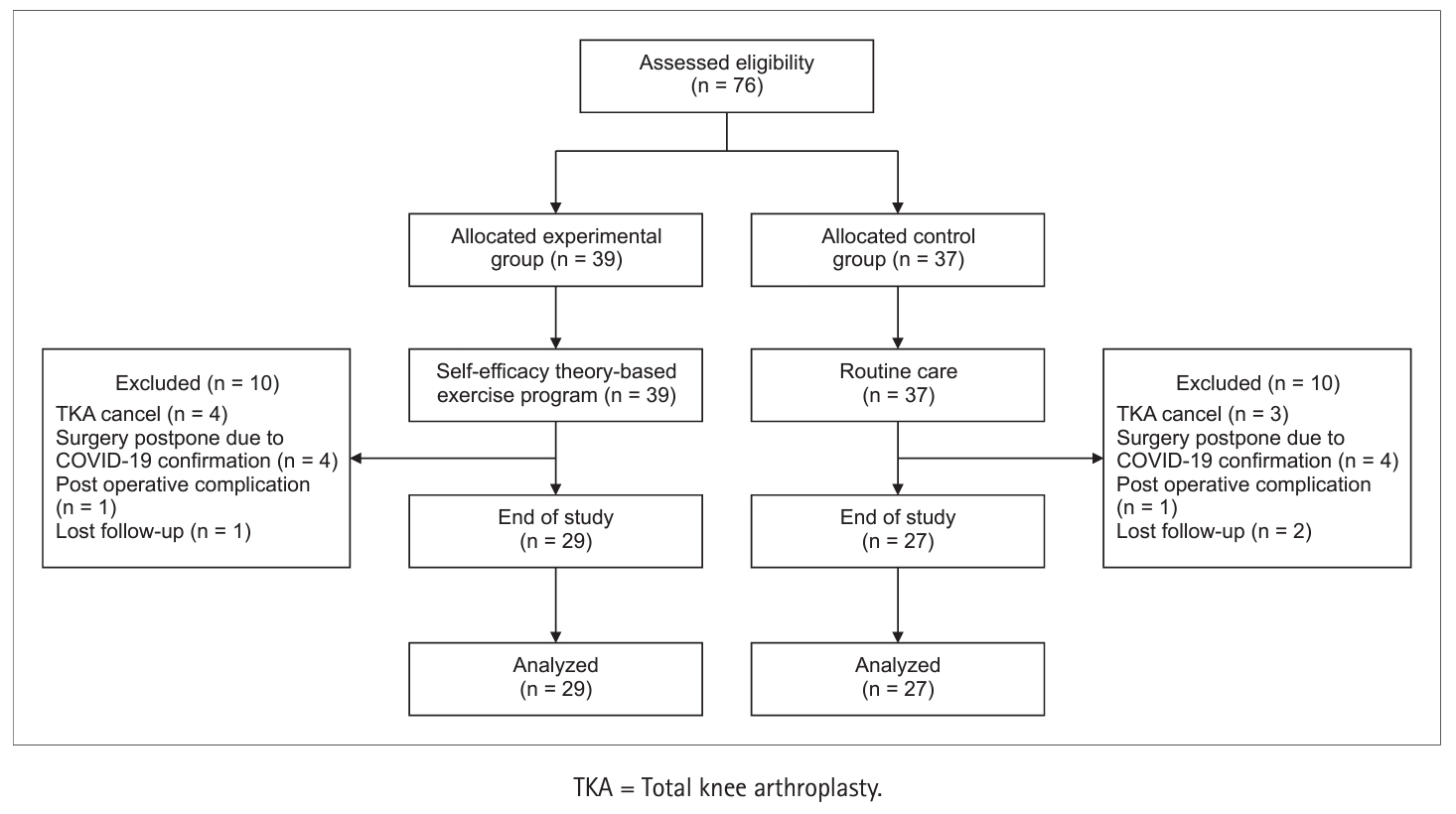
Fig. 1.
| Sessions | Pre TKA |
Post TKA |
||||||
|---|---|---|---|---|---|---|---|---|
| 1 |
2 |
3 |
4 |
5 |
6 |
7 |
8 |
|
| Period | 3 weeks before TKA | 2 weeks before TKA | 1 week Period before TKA | 2 days before TKA | 1 week after TKA | 2 weeks after TKA | 3 weeks after TKA | 4 weeks after TKA |
| Education | • Program introduction | • Encourage the exercise | • Text the URL of the exercise video | • Educate about TKA | • Sharing exercise experience | • Discharge education | • Encourage the exercise and check exercise performance | • Call individually for post-operative care and cautions |
| • Educate about TKA | • Check the exercise performance | • Encourage the exercise through SMS | - TKA procedure | • Working out together | - Wound care, pain, and infection control etc. after TKA | |||
| - Knee anatomy, how to TKA, time for TKA, cost, length of hospital stay, and importance of exercise | - Postoperative care and cautions | • Encourage the exercise and check exercise performance | • Encourage the exercise and check exercise performance | |||||
| - Preparations before TKA | • Encourage the exercise and check exercise performance | • Working out together | ||||||
| • Providing a poster for home exercise | • Encourage the exercise and check exercise performance | |||||||
| • Demonstrate how to exercise and watch videos | ||||||||
| • Working out together and check exercise performance | ||||||||
| Exercise | Exercise: 20 min/set, 3 sets a day | |||||||
| • Warm-up: | ||||||||
| - Breathing exercise | ||||||||
| • Main exercises: | ||||||||
| - Ankle exercise in a lying position | ||||||||
| - Strengthening exercise of quadriceps muscles in a lying position | ||||||||
| - Straight leg raising exercise in a lying position | ||||||||
| - Strengthening exercise of gluteal muscle | ||||||||
| - Knee flexion and extension exercise in a lying position | ||||||||
| - Strengthening exercise of gluteal muscle in a sitting on a chair or bed | ||||||||
| - Heel lift with supporting on a chair or a wall from standing position | ||||||||
| - Walking exercise in place | ||||||||
| • Cooling down: | ||||||||
| - Breathing exercise | ||||||||
| Methods | One-on-one education | Phone consultation | SMS | One-on-one education | Self-help group meeting | One-on-one education | SMS | Phone consultation |
| • Sources | • Source | • Source: | • Source: | |||||
| - PPT | - PPT | - YouTube channel | - PPT | |||||
| - Booklet | - Booklet | - Booklet | ||||||
| - Poster | - Exercise video | - Poster | ||||||
| - Exercise video | - YouTube channel | - Exercise video | ||||||
| - YouTube channel | - YouTube channel | |||||||
| SE strategies | - Emotional relaxation | - Verbal persuasion | - Achievement experience | - Emotional relaxation | - Vicarious experience | - Emotional relaxation | - Verbal persuasion | - Achievement experience |
| - Verbal persuasion | - Achievement experience | - Verbal persuasion | - Achievement experience | - Achievement experience | - Achievement experience | |||
| - Verbal persuasion | - Verbal persuasion | |||||||
| Variables | Categories | Exp. (n = 29) |
Cont. (n = 27) |
t or χ2 or z | p |
|---|---|---|---|---|---|
| n (%) or M ± SD | |||||
| Age (yr) | 72.9 ± 5.47 | 72.6 ± 5.69 | 0.18 | .859 |
|
| Gender | Man | 1 (3.4) | 1 (3.7) | 0.00 | > .999 |
| Woman | 28 (96.6) | 26 (96.3) | |||
| Caregiver | Spouse | 8 (27.6) | 5 (18.5) | 4.02 | .134 |
| Children | 13 (44.8) | 19 (70.4) | |||
| Caregiver | 8 (27.6) | 3 (11.1) | |||
| Duration of pain (mo) | 48.00 ± 28.14 | 46.93 ± 37.98 | 0.12 | .905 |
|
| Height (cm) | 153.59 ± 5.46 | 154.11 ± 5.71 | – 0.35 | .728 |
|
| Body weight (kg) | 63.19 ± 9.44 | 62.60 ± 8.40 | 0.25 | .806 |
|
| BMI | 26.58 ± 3.59 | 26.39 ± 2.74 | 0.22 | .804 |
|
| Painful site | Unilateral | 13 (56.5) | 13 (54.2) | 0.24 | .887 |
| Bilateral | 10 (43.5) | 11 (45.8) | |||
| Number of comorbidity | 1.63 ± 0.72 | 1.69 ± 0.81 | – 0.06 | .956 |
|
| ≥ 3 | 3 (10.3) | 3 (11.1) | |||
| 2 | 14 (48.3) | 15 (55.6) | |||
| 1 | 11 (37.9) | 6 (22.2) | |||
| None | 1 (3.4) | 3 (11.1) | |||
| Private insurance | Yes | 7 (24.1) | 12 (44.4) | 1.41 | .164 |
| No | 22 (75.9) | 15 (55.6) | |||
| Rehabilitation in another hospital | Yes | 24 (82.8) | 23 (85.2) | 0.35 | .722 |
| No | 5 (17.2) | 4 (14.8) | |||
| Knee pain | 7.79 ± 0.94 | 7.30 ± 1.68 | 1.35 | .184 |
|
| Knee function | Flexion (degree) | 111.76 ± 38.10 | 125.93 ± 17.60 | – 1.81 | .780 |
| Extension (degree) | 5.54 ± 8.32 | 3.15 ± 6.67 | 1.17 | .247 |
|
| Muscule strength of lower-extemity (times) | 6.28 ± 3.05 | 8.52 ± 3.12 | – 2.72 | .009 |
|
| Walking time of 3 meters (s) | 14.11 ± 4.82 | 12.62 ± 4.24 | 0.46 | .646 |
|
| WOMAC scores | 73.14 ± 10.65 | 74.52 ± 10.95 | – 0.48 | .634 |
|
| Self-efficacy for exercise | 25.79 ± 13.49 | 31.26 ± 16.21 | – 1.37 | .175 |
|
| Variables | Groups | Pretest |
Posttest |
Difference |
t or z or F | p |
|---|---|---|---|---|---|---|
| M ± SD | ||||||
| Knee pain (scores) | Exp. (n = 29) | 7.79 ± 0.94 | 3.93 ± 0.75 | – 3.86 ± 1.13 | – 1.63 | .104 |
| Cont. (n = 27) | 7.30 ± 1.68 | 4.26 ± 1.35 | – 3.04 ± 2.01 | |||
| Knee function | ||||||
| Knee flexion (degree) | Exp. (n = 29 | 111.76 ± 38.10 | 120.69 ± 9.61 | 8.93 ± 38.58 | – 0.96 | .338 |
| Cont. (n = 27) | 125.93 ± 17.60 | 120.56 ± 14.63 | – 5.37 ± 18.60 | |||
| Knee extension (degree) | Exp. (n = 29) | 5.54 ± 8.32 | 1.90 ± 3.64 | – 3.64 ± 7.92 | – 1.59 | .112 |
| Cont. (n = 27) | 3.15 ± 6.67 | 2.04 ± 2.50 | – 1.11 ± 6.70 | |||
| Muscle strength of lower-extemity (times) | Exp. (n = 29) | 6.28 ± 3.05 | – 4.04 ± 6.70 | 8.63 | .005 |
|
| Cont. (n = 27) | 8.25 ± 3.12 | 4.34 ± 13.73 | ||||
| Walking time of 3 meters (s) | Exp. (n = 29) | 14.11 ± 4.82 | 12.62 ± 4.24 | – 1.49 ± 2.19 | – 5.02 | < .001 |
| Cont. (n = 27) | 13.50 ± 5.00 | 17.18 ± 5.81 | 3.68 ± 4.61 | |||
| WOMAC scores | Exp. (n = 29) | 73.14 ± 10.65 | 37.00 ± 8.93 | – 36.14 ± 10.51 | – 2.22 | .027 |
| Cont. (n = 27) | 74.52 ± 10.95 | 45.52 ± 10.39 | – 29.00 ± 13.32 | |||
| Self-efficacy for exercise | Exp. (n = 29) | 25.79 ± 13.49 | 53.69 ± 8.60 | 27.90 ± 17.21 | – 3.29 | .001 |
| Cont. (n = 27) | 31.26 ± 16.21 | 42.89 ± 19.39 | 11.63 ± 21.21 | |||
| Length of hospital stay (day) | Exp. (n = 29) | 29.03 ± 13.28 | – 2.11 | .040 |
||
| Cont. (n = 27) | 37.00 ± 15.01 | |||||
PPT = PowerPoint; SE = Self-efficacy; SMS = Short message service; TKA = Total knee arthroplasty; URL = Uniform resource locator.
BMI = Body mass index; Cont. = Control group; Exp. = Experimental group; M = Mean; SD = Standard deviation; WOMAC = Western Ontario and McMaster University Osteoarthritis Index. Shapiro-Willk test. Mann-Whitney U test.
Cont. = Control group; Exp. = Experimental group; M = Mean; SD = Standard deviation; WOMAC = Western Ontario and McMaster University Osteoarthritis. Mann-Whitney U test. Ranked ANCOVA. t-test.
 KSNS
KSNS
 Submit an article
Submit an article
 ePub Link
ePub Link Cite
Cite