Articles
- Page Path
- HOME > J Korean Acad Nurs > Volume 48(2); 2018 > Article
- Original Article The Effect of Pain Relieving Intervention During Infiltration among Gamma Knife Surgery Patients for Stereotactic Frame Fixation
- Young Jun Jang1, Hyeon Ok Kim2,
-
Journal of Korean Academy of Nursing 2018;48(2):221-231.
DOI: https://doi.org/10.4040/jkan.2018.48.2.221
Published online: January 15, 2018
2College of Nursing · Research Institute of Nursing Science, Chonbuk National University, Jeonju,
-
Corresponding author:
Hyeon Ok Kim,
Email: khok@jbnu.ac.kr
- 1,211 Views
- 11 Download
- 0 Crossref
- 0 Scopus
Abstract
This study aimed to compare the effects of three interventions on pain, blood pressure, and pulse rate during infiltration anesthesia in patients about to undergo gamma knife surgeries.
The three interventions employed in a university-affiliated Hospital in J City, South Korea were as follows: EMLA cream plus Vapocoolant spray (Vapocoolant, n=30), EMLA cream plus 10.0% Lidocaine spray (Lidocaine, n=30), and EMLA cream only (EMLA, n=30). The equivalent control-group pre test - post test study design was used. Pain was assessed subjectively using the numeric rating scale (NRS) and objectively using a Galvanic Skin Response (GSR) tester. NRS scores were assessed after infiltration anesthesia and the GSR was assessed during infiltration anesthesia. Blood pressure and pulse rate were assessed twice: before and after infiltration anesthesia. Data were collected between August 3, 2016 and March 24, 2017.
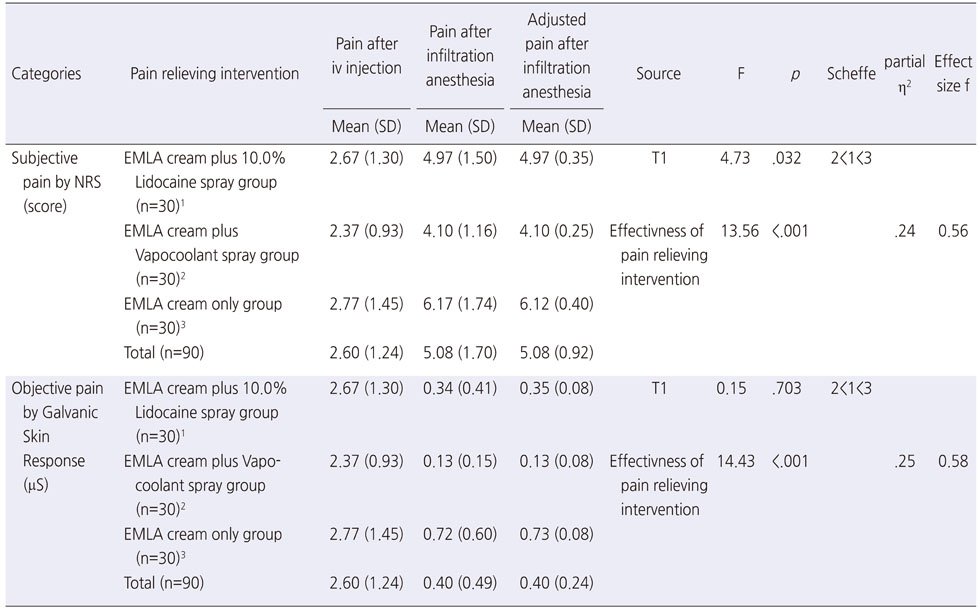
NRS scores after infiltration anesthesia and the GSR during infiltration anesthesia were significantly lower in the Vapocoolant group than in the Lidocaine and EMLA groups (F=13.56,
EMLA cream plus Vapocoolant spray was the most effective intervention to relieve pain and to lower increase in systolic blood pressure and pulse rate caused by infiltration anesthesia for stereotactic frame fixation. Thus, application of Vapocoolant spray in addition to EMLA cream is highly recommended as a nursing intervention for patients undergoing gamma knife surgeries.
Published online Apr 30, 2018.
https://doi.org/10.4040/jkan.2018.48.2.221
Abstract
Purpose
This study aimed to compare the effects of three interventions on pain, blood pressure, and pulse rate during infiltration anesthesia in patients about to undergo gamma knife surgeries.
Methods
The three interventions employed in a university-affiliated Hospital in J City, South Korea were as follows: EMLA cream plus Vapocoolant spray (Vapocoolant, n=30), EMLA cream plus 10.0% Lidocaine spray (Lidocaine, n=30), and EMLA cream only (EMLA, n=30). The equivalent control-group pre test - post test study design was used. Pain was assessed subjectively using the numeric rating scale (NRS) and objectively using a Galvanic Skin Response (GSR) tester. NRS scores were assessed after infiltration anesthesia and the GSR was assessed during infiltration anesthesia. Blood pressure and pulse rate were assessed twice: before and after infiltration anesthesia. Data were collected between August 3, 2016 and March 24, 2017.
Results
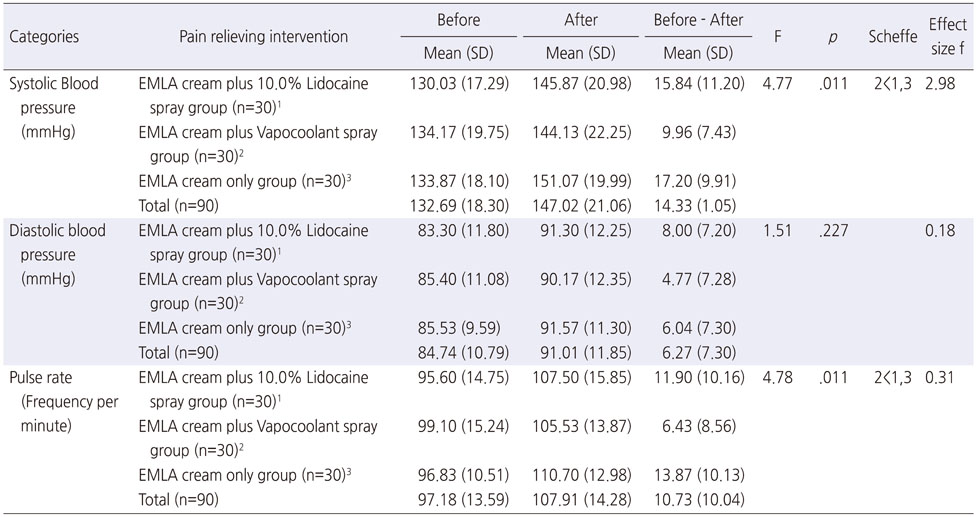
NRS scores after infiltration anesthesia and the GSR during infiltration anesthesia were significantly lower in the Vapocoolant group than in the Lidocaine and EMLA groups (F=13.56, p<.001 and F=14.43, p<.001, respectively). The increase in systolic blood pressure (F=4.77, p=.011) and in pulse rates (F=4.78, p=.011) before and after infiltration anesthesia were significantly smaller in the Vapocoolant group than in the Lidocaine and EMLA groups; however, no significant differences were observed in diastolic blood pressures (F=1.51, p=.227).
Conclusion
EMLA cream plus Vapocoolant spray was the most effective intervention to relieve pain and to lower increase in systolic blood pressure and pulse rate caused by infiltration anesthesia for stereotactic frame fixation. Thus, application of Vapocoolant spray in addition to EMLA cream is highly recommended as a nursing intervention for patients undergoing gamma knife surgeries.
서론
1. 연구의 필요성
감마나이프 수술은 원발성 혹은 전이성 종양을 치료하는 분할 방사선요법으로, 환자를 기계적으로 고정한 상태에서 이온화된 방사선을 외부에서 조사하는 비침습적인 치료방법이다[1]. 수술의 특성상 절개 과정을 거치지 않고도 기존의 수술요법과 비슷한 치료 성적을 내면서 합병증 발생률이 낮기 때문에 2012년에 3,888명, 2013년에 4,063명, 2014년에 4,174명으로 최근 적용사례가 급증하고 있다[2]. 이러한 감마나이프 수술은 전통적인 수술에 비해 비침습적이고 수술 위험성을 낮추면서도 높은 완치율을 유지하는 장점이 있으나, 방사선을 정확한 위치에 조사해야 하므로 정위적 틀 고정이라는 시술이 반드시 필요하고 이 과정에서 대상자는 심한 통증을 경험한다[3].
인간의 통증에 대한 반응은 호흡수 증가, 수축기 혈압 및 이완기 혈압의 상승, 창백, 동공산대, 근육긴장, 신체 움직임 증가, 식은 땀 및 모근 반응 등으로 나타나며[4], 이러한 통증 관련 증상들은 수술의 어려움을 가중시킨다. 따라서 임상실무현장에서는 이러한 통증을 완화시키기 위해서 2.0% Lidocaine 4~6 cc로 침윤마취를 시행하고있다. 정위적 틀 고정 시 야기되는 통증을 완화시키기 위하여 실시하는 2.0% Lidocaine 침윤마취는 주사침을 찌르는 과정과 마취액을 침윤시키는 과정에서 상당한 통증을 동반하여 틀을 고정하는 통증 외에 또 다른 통증을 야기한다. 이는 감마나이프 수술의 장점이 많음에도 불구하고 수술 전체에 대한 만족도를 저하시켜 수술을 두려워하게 하는 요인이다.
현재 임상실무현장에서는 침윤마취로 인해 야기되는 통증을 완화하기 위해 Eutectic Mixture of Local Anesthetics (EMLA) 크림을 침윤마취 한 시간 전에 침윤마취 부위에 도포해 주고 있음에도 불구하고 대상자는 침윤마취 시 여전히 심한 통증을 경험하고 있다.
이에 일부 임상실무현장에서는 Sohn 등[5]의 연구에서와 같이 핀고정 시 통증 중재 방법으로 진정제를 주사하여 진정상태를 유도하기도 하지만, 이는 수술시 환자의 협조를 받기 어렵고, 기도유지의 안정성 확보가 되지 않아 사용에 한계가 있다.
침윤마취 시 통증을 완화하기 위한 또 다른 방안으로 10.0% Lidocaine을 분무하고 있다[6]. 10.0% Lidocaine은 표면마취에 사용되는 마취제로서 분무시마다, 간편하고 신속하게 진통효과를 가져오기 때문에 이비인후과에서 인두·후두·기관지에 시술할 때, 소화기관에 기구나 카테터를 삽입할 때 혹은 치과나 산부인과 등의 영역에서 널리 사용되고 있다. 특히, 편도선 절제술 후 통증을 조절할 때 케타민이나 몰핀 분무보다 Lidocaine 분무가 조기 진통효과가 우수하고[7], Baek과 Choi [3]는 뇌 정위적 틀 제거 시 10.0% Lidocaine 분무가 대상자의 피부 감각을 둔하게 한다고 하였다. 이러한 연구결과를 기반으로 임상실무현장에서는 뇌 정위적 틀 고정 전 두피에 10.0% Lidocaine 분무를 시행하고 있는데, 본 연구를 통하여 피부 통증 완화 간호중재로 가능성을 확인하고자 하였다. 통증완화를 위한 또 다른 대안으로 냉각 분사를 고려할 수 있는데, 냉각 분사에서 사용되는 물질은 에틸클로라이드성분으로 Lidocaine 분무보다 더 빠른 국소마취 효과를 나타내기 때문에 다양한 분야에서 그 적용가능성을 연구하고 있다. 냉각 분사를 정맥주사와 예방접종에 적용할 경우 통증이 감소되고, 대기시간이 짧아 편리하고 부작용이 거의 없으며, 의료진과 환자의 만족도가 높다[8]. Collado-Mesa 등[9]은 유방 천자 생검을 위한 피내주사 시 냉각 분사군이 위약군에 비해 통증을 덜 느끼고, 처치에 대한 환자의 전반적인 경험을 긍정적으로 향상시켰다고 보고하였다. 또한 요골 동맥관 삽입 시 냉각 분사군이 Lidocaine 침습처치군보다 통증정도가 낮았고, 처치시간이 더 짧았다[10].
따라서 본 연구에서는 병원 감마나이프 센터의 프로토콜에 따라 대상자들에게 정위적 틀 고정 1시간 전에 병동에서 양쪽 이마부위와 양쪽 후두부 피부에 5.0% EMLA 크림을 바른 군, 추가로 10.0% Lidocaine을 분무한 군과 냉각 분사군 간에 통증에 미치는 영향을 비교하여 감마나이프의 뇌 정위적 틀 고정을 위한 침윤마취 시 두피 통증 완화에 가장 효율적인 방법을 확인하고자 하였다.
연구 방법
1. 연구설계
본 연구는 감마나이프 수술 환자에게 정위적 틀 고정을 위한 침윤 마취 시 통증 완화 중재의 효과를 검증하기 위한 동등성 대조군 사 전 사후 실험설계(equivalent control group pre test - post test design)이다.
2. 연구 대상자
본 연구의 표적모집단은 뇌종양으로 진단받고 감마나이프 수술을 받을 대상자이며, 근접모집단은 J시 상급종합병원 신경외과에 입원하여 감마나이프 수술을 받기로 한 환자로서, 구체적인 대상자 선정 기준 및 제외기준은 다음과 같다.
1) 대상자 선정 기준
첫째, 18세 이상의 성인으로 연구 참여에 동의한 환자
둘째, 전이성 뇌종양, 뇌수막종, 청신경초종, 뇌동정맥기형, 해면혈관종, 뇌하수체 종양으로 감마나이프 수술을 위해 신경외과에 입원한 환자
셋째, 통증정도를 언어로 표현하는 것이 가 능하고 Karnofsky performance status scale (일상수행능력을 측정하는 도구) 60점 이상인(필요에 따라 도움이 필요하기도 하지만 대부분은 자신의 요구 충족을 위한 간호를 수행할 수 있는 수준) 환자
2) 대상자 제외 기준
첫째, 감마나이프 수술 전 통증이 있거나 암성 통증 완화제를 투여 받은 환자
둘째, 냉 알레르기[8], 아미드제 국소마취제에 과민증이 있는 환자, 심혈관계 질환자[11]
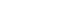
대상자의 수는 감마나이프 수술 환자의 절대 수가 많지 않아서, 이론적으로 표본의 수가 30명 이상이면 모집단의 분포에 상관없이 표본분포는 정규분포를 따른다는 중심극한정리[12]의 가정을 만족하는 수준으로 정하였다. 자료수집기간 동안 내원한 전체 107명의 환자 중 대상자 선정기준과 제외기준을 충족하는 94명을 연구에 포함시켰으나 1명이 연구 참여를 철회하였다. 대상자 93명을 그룹당 31명씩 무작위 배정하였으나 각 그룹당 1명씩 탈락하여 최종 연구에 포함된 대상자는 각 그룹당 30명씩 총 90명이었다. 대상자 탈락 사유는 참여중단이 2명, 설문 과정에 대한 불만족이 1명이었다(Figure 1).
Figure 1
Randomized controlled trial flow diagram.
3. 연구도구
1) 대상자의 특성
대상자의 일반적 특성은 연령, 성별, 결혼상태, 가구 월수입, 학력, 직업 유무를 조사하였으며, 질병관련 특성은 진단명, 동반질환 유무, 주관적 건강상태, 수술 전 대기시간, 수술 전 보호자 동행여부, 과거 개두술 시행 유무, 감마나이프 수술 기왕력, 감마나이프 수술 횟수, 다른 수술 기왕력, 정맥주사 시 통증 인지, 상태불안 등을 조사하였다.
2) 통증
통증을 주관적으로 평가하기 위하여 통증숫자평정척도(Numeric rating scale [NRS])를 사용하였고, 통증을 객관적으로 사정하기 위하여 피부전기반응 검사(Galvanic Skin Response test [GSR])를 사용하였다. 통증숫자평정척도는 통증에 대한 자가 보고식 10점 평정 척도로 성인과 10세 이상의 어린이에게 사용할 수 있다. 10 cm 수평선상을 10등분하여 숫자로 표시한 도구로 왼쪽 끝 “통증 없음”은 0점을, 오른쪽 끝 “상상할 수 없을 정도의 심한 통증”은 10점을 나타내며, 0점은 통증 없음, 1~3점은 약한 통증, 4~6점은 보통의 통증, 7~10점은 심한 통증을 의미한다[13]. 피부전기반응검사는 피부의 전기 전도도를 측정하는 것으로, 피부의 땀샘이 교감신경계의 통제 하에 있기 때문에 피검사자의 심리적, 신체적 각성상태를 나타내는 지표로 쓰인다[14]. 피부전도도(skin conduction level)로 표현되며, 단위는 microsiemens (µS)로 측정값이 높을수록 통증정도가 심함을 의미한다.
3) 불안
불안은 Kim과 Shin [15]이 번역한 Spielberger의 상태-기질 불안 도구(State-Trait Anxiety Inventory [STAI]) 중 상태불안도구로 측정하였다. 이 도구는 20문항의 4점 척도로 각 문항마다 긍정적인 질문은 전혀 그렇지 않다(4점), 조금 그렇다(3점), 보통 그렇다(2점), 대단히 그렇다(1점)로 응답하도록 되어 있고, 10개의 부정문항과 10개의 긍정문항으로 구성되어 있다. 부정문항의 점수는 역 환산하였으며, 각 문항의 점수를 합한 총점은 최저 20점에서 최고 80점까지로서 점수가 높을수록 불안정도가 높음을 의미한다.
Vitasari 등[16]의 연구에서 검사-재검사로 시행한 상태-기질 불안도구의 내적 일관성 신뢰도는 .85, 요인 분석에서 누적 설명률이 82.4%로 확인되었다. Hahn 등[17]은 요인분석을 통해 도구의 하부요인으로 불안, 초조, 긴장 등 불안 있음 요인과 안정을 나타내는 불안없음 요인으로 구분하였다. 본 연구에서 Cronbach's α는 .93이었다.
4) 생리적 반응
생리적 반응은 혈압과 맥박수로 측정하였다. 혈압과 맥박은 대상자의 왼쪽 팔에 cuff (width 23~33 cm)를 감은 뒤 자동혈압계(Digital Automatic Blood Pressure Monitor HEM-907, OMRON, Tokyo, Japan)를 이용하여 측정한 숫자 값으로 하였다.
대상자들은 2.0% Lidocaine으로 침윤마취를 시행하기 전에 신체적, 심리적으로 안정을 취하고 올바른 자세로 앉은 상태에서 혈압과 맥박수를 측정하고, 2.0% Lidocaine 침윤마취 직후 혈압과 심박동수를 측정하였다.
4. 자료수집방법 및 실험절차
1) 예비 연구
본 연구 진행에 앞서 10.0% Lidocaine 분무와 냉각 분사의 효과를 확인하고 실험 절차를 결정하기 위하여 간호사 3명을 대상으로 전완(forearm)에 통각자극의 무감각 정도를 측정해 보았다. Soriano등[18]이 자궁경부에 5.0% Lidocaine 30 mg을 분무한 결과 5분 후에 통증이 감소되었다고 한 연구와 Baek과 Choi [3]가 10.0% Lidocaine 분무 시 5분 보다는 10분 후 마취 효과가 있었다고 한 연구결과에 근거하여, 예비실험에서는 10.0% Lidocaine 30 mg (3회 분무), 분무 10분경과 후로 정하였다. 연구자 및 간호사 2인의 전박 부위에 EMLA 크림을 도포하고 1시간 경과 후에 10.0% Lidocaine을 분무하고 23게이지 바늘로 무감각 정도와 10.0% Lidocaine 분무로 인한 부작용으로 쇽, 진전, 경련, 졸음, 불안, 흥분, 어지러움, 구역, 구토, 의식소실, 저혈압, 서맥, 심근정지, 과민증[11]이 없음을 확인하였다.
2) 실험 절차
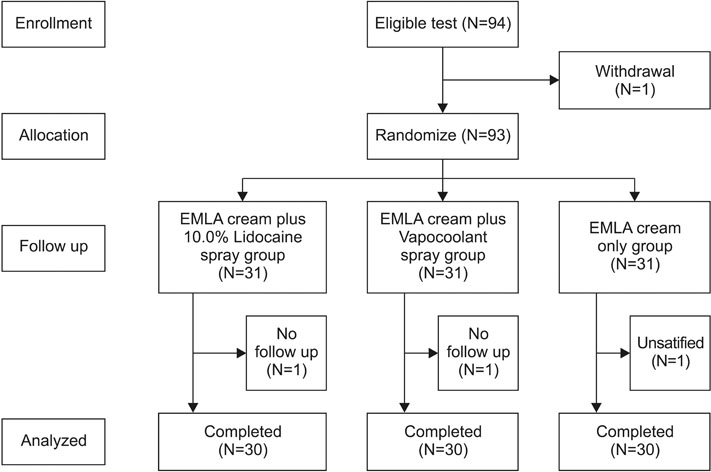
감마나이프 수술을 받을 환자에게 연구보조자가 외래에서 연구에 대해 설명하고 연구참여 동의서를 받았으며, 통증숫자평정척도에 응답하는 방법에 대하여 교육하였다. 대상자에게 10×7 cm 크기의 종이에 겉면:1, 안쪽 면: 10.0% Lidocaine 분무군, 겉면:2, 안쪽 면: 냉각 분사군, 겉면:3, 안쪽 면: EMLA 크림 단독 사용군으로 쓴 난수표를 제공하여 직접 뽑도록 하였다. 자신이 뽑은 군에 참여하는 것을 거부한 대상자는 없었다. 연구자는 수술실에서 침윤마취를 실시하기 1시간 전에 모든 대상자들에게 침윤 마취할 부위인 왼쪽 이마, 오른쪽 이마, 오른쪽 후두부, 왼쪽 후두부 중앙에 EMLA 크림을 1 g씩 도포한 후 Tegaderm (Tegaderm™, 3M, Minneapolis, USA)을 이용하여 밀폐드레싱을 하였다. 이후 감마나이프 수술 대기실에서 연구보조자가 10분 동안 설문지로 대상자의 특성을 조사하였고, 수술 준비가 모두 완료된 다음 연구자는 대상자를 15분 동안 안정하도록 하고 혈압과 맥박을 측정하였다. 모든 대상자에게 피부전기반응 검사를 위해 검지와 중지에 젤을 묻힌 후 Transducer를 감고, 병원의 감마나이프 시술 매뉴얼에 따라 침윤마취를 하기 3분 전에 nonsteroidal anti-inflammatory drugs (NSAIDs)를 정맥주사 하였다.
10.0% Lidocaine 분무군의 경우 뇌 정위적 틀 고정과 침윤마취가 이루어 질 오른쪽 이마, 왼쪽 이마, 오른쪽 후두부, 왼쪽 후두부에 10.0% Lidocaine을 각각 1회 10 mg (1 cc)씩 분무하였다. 10.0% Lidocaine 분무 10분 후 이마(왼쪽→오른쪽)와 후두부(오른쪽→왼쪽)순으로 2.0% Lidocaine 1 cc씩 침윤마취를 시행하였다.
냉각 분사군은 뇌 정위적 틀 고정과 침윤마취가 이루어 질 오른쪽 이마, 왼쪽 이마, 오른쪽 후두부, 왼쪽 후두부에 2.0% Lidocaine 1cc씩을 대상자로부터 20~30 cm 거리에서 3∼4초간 냉각 분사하였다. 냉각 분사 10분 후 이마(왼쪽→오른쪽)와 후두부(오른쪽→왼쪽) 순으로 2.0% Lidocaine 1 cc씩 침윤마취를 시행하였다.
EMLA 크림 단독군은 시술 한 시간 전에 EMLA 크림을 피부 도포한 것 이외에 다른 처치를 하지 않은 상태에서, 이마(왼쪽→오른쪽)와 후두부(오른쪽→왼쪽) 순으로 2.0% Lidocaine 1 cc씩 침윤마취를 시행하였다(Figure 2).
Figure 2
Flow of the study.
침윤마취가 시작되면 대상자의 혈압과 맥박을 측정하였고, 정위적 틀 고정을 담당하는 의사가 통증정도를 질문하였으며, 연구자는 조사지에 통증 값을 기록하였다. 또한 피부전기반응 검사기에서 나타난 그래프 값은 엑셀로 전환하여 숫자로 저장되었다. 피부전기반응검사를 시작할 때 모든 대상자의 기저선을 영점화 하였고, 침윤마취 시작부터 끝나는 시점 이후 그래프가 안정되는 시점에 측정을 종료하였는데, 평균적으로 2분 정도 소요되었다. 침윤마취 시행부위별 피부전도도 최대값의 평균을 구하였으며, 측정자 간 오차를 통제하기 위해 본 연구자가 직접 측정하였다.
3) 자료수집
자료는 2016년 8월 3일부터 2017년 3월 24일까지 자가 보고식 설문지와 생리적 측정법을 이용하여 수집하였다.
4) 연구자 및 연구보조자의 자격과 훈련
(1) 연구자의 자격
본 연구자는 신경외과에 근무한 경력이 15년이며, 신경외과 감마나이프 센터의 전담간호사로서 대상자에게 수술에 관한 설명을 하였고, 감마나이프 수술 전반적인 과정에 참여하였다. 연구보조자인 신경외과 전담간호사는 신경외과에 근무한 경력이 3년 이상으로서 수술이 결정된 대상자에게 연구 절차와 자료수집 과정에 대해 설명하였으며, 무작위 배정 과정과 설문조사를 담당하였다.
감마나이프 수술을 집도한 의사는 신경외과 교수 1인으로 뇌 정위적 틀을 직접 고정하였다.
(2) 연구보조자의 훈련
본 연구가 진행되는 동안 신경외과 교수와 충분한 논의를 통하여 역할분담과 일관성 있는 측정에 대해 확인하였다. 연구자는 전문가에게 피부전도도의 생리적 측정법을 1회에 1시간씩 5회 교육을 받은 후 피부전도도를 직접 측정하였으며, 연구자는 연구보조자에게 연구 진행과정에서 필요한 지식, 설문의 내용, 설문조사할 때의 태도 및 주의사항을 1회에 30분씩 3회 교육하였다.
5. 자료분석
수집된 자료는 SPSS 24.0 프로그램을 이용하여 분석하였다. 대상자의 특성과 종속변수에 대한 동질성은 χ2-test, Fisher's exact test, One-way ANOVA로 검증하였다. 10.0% Lidocaine 분무군, 냉각 분사군, EMLA 크림 단독 사용군 사이의 NRS 통증점수, 피부전기반응 점수, 혈압과 맥박 변화의 차이는 ANCOVA와 One-way ANOVA, Scheffe test로 분석하였다. 본 연구의 효과크기는 ANOVA 분석의 경우 각 집단의 평균을 이용하고, ANCOVA분석의 경우 부분에타의 제곱값(partial η2)을 이용하여 G*Power 3.1.9.2 program으로 분석하였다.
6. 윤리적 고려
본 연구의 내용과 방법에 대하여 C대학교 병원 생명윤리심의위원회(Institutional Review Board)의 승인을 받았다(IRB No. CUH2016-04-022-002). 연구 시작 전에 정위적 틀 고정 담당인 신경외과 교수와 신경외과 전담간호사에게 연구의 목적과 절차를 설명하고 협조를 구하였다. 신경외과 외래에 내원한 대상자가 감마나이프 수술 일정을 정하고 수술에 관한 설명을 듣는 시점에서 대상자에게 연구의 설명문을 제공하고 연구 참여에 대한 동의를 구하였다. 또한 연구에 참여하는 동안 언제라도 자유의사에 따라 참여를 포기할 수 있으며, 이로 인하여 어떠한 불이익이나 치료과정에 영향을 미치지 않을 것을 설명하였다. 또한 10.0% Lidocaine spray, Vapocoolant spray, EMLA 크림 중재에 따른 부작용과 부작용 발생 시 문제해결 방법에 대한 정보를 제공하였다. 대상자가 서명한 동의서 원본은 본 연구자가 보관하고, 사본은 대상자에게 제공하였다. 자료의 익명성을 유지하기 위하여 자료수집이 완료된 후, 연구참여 동의서는 별도 보관하고, 증례기록지에는 개인번호를 부여하였다. 또한 본 연구의 대상자에게 소정의 사례품을 지급하였다.
연구 결과
1. 대상자의 특성에 대한 동질성 검정
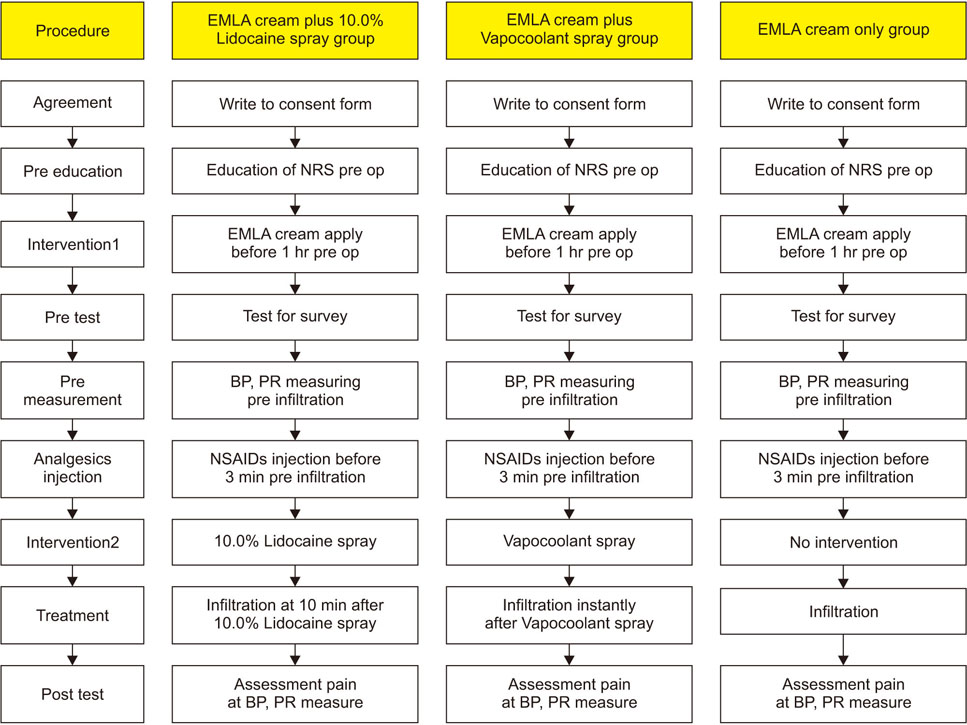
10.0% Lidocaine 분무군, 냉각 분사군, EMLA 크림 단독군 간의 일반적 특성과 질병관련 특성, 침윤마취 전 수축기 혈압과 이완기 혈압 및 맥박은 유의한 차이가 없는 동질한 집단임을 확인하였다(Table 1).
Table 1
Homogeneity Test for Characteristics between Groups (N=90)
2. 통증완화 중재가 침윤마취 시 주관적 통증반응에 미치는 효과
실험 전 정맥주사 시 통증 인지수준은 10.0% Lidocaine 분무군, 냉각 분사군, EMLA 크림 단독 사용군 간에 유의한 차이가 없었으나, 침윤마취 시 주관적 통증반응에 영향을 미칠 수 있는 것으로 간주하여 공변수로 처리하여 ANCOVA로 분석하였다.
정위적 틀 고정을 위한 침윤마취 시 주관적 통증반응은 10.0% Lidocaine 분무군, 냉각 분사군, EMLA 크림 단독 사용군 간에 유의한 차이가 있었다(F=13.56, p<.001). 사후분석결과 통증반응은 냉각 분사군이 4.10점으로 가장 낮았으며, 다음은 10.0% Lidocaine 분무군으로 4.97점, EMLA 크림 단독 사용군이 6.12점 순이었다. 감마나이프 수술 환자의 정위적 틀 고정을 위한 침윤마취 시 통증완화 중재가 주관적 통증에 미치는 효과크기는 0.56으로 산출되었다(Table 2).
Table 2
Test of Differences about Pain Response after Infiltration Anesthesia according to Pain Relieving Intervention (N=90)
3. 통증완화 중재가 침윤마취 시 객관적 통증반응에 미치는 효과
정맥주사 시 통증을 공변수로 통제한 상태에서 침윤마취 시 통증완화 중재에 따른 객관적 통증정도의 차이를 ANCOVA로 분석한 결과, 10.0% 리도카인 분무군, 냉각 분사군, EMLA 크림 단독군 간의 객관적 통증은 유의한 차이가 있었다(F=14.43, p<.001).
즉 피부의 전기전도도는 냉각 분사군이 0.13µS로 가장 낮았으며, 다음은 10.0% Lidocaine 분무군(0.35µS), EMLA 크림 단독군(0.73µS) 순으로 나타났다. 감마나이프 수술 환자의 정위적 틀 고정을 위한 침윤마취 시 통증완화 중재가 객관적 통증에 미치는 효과크기는 0.58로 산출되었다(Table 2).
4. 통증완화 중재가 침윤마취 시 생리적 반응에 미치는 효과
통증완화 중재 적용 전후 수축기 혈압의 변화 정도는 냉각 분사군이 9.96 mmHg, 10.0% Lidocaine 분무군의 15.84 mmHg이나 EMLA 크림 단독 사용군의 17.20 mmHg보다 유의하게 적었다(F=4.77, p=.011). 감마나이프 수술 환자의 정위적 틀 고정을 위한 침윤마취 시 통증완화 중재가 수축기압 변화에 미치는 효과크기는 2.98로 산출되었다.
통증완화 중재 적용 전후 이완기 혈압의 변화 정도는 냉각 분사군이 4.77 mmHg, 10.0% Lidocaine 분무군은 8.00 mmHg, EMLA 크림 단독 사용군은 6.04 mmHg로 유의한 차이가 없었다(F=1.51, p=.227). 감마나이프 수술 환자의 정위적 틀 고정을 위한 침윤마취시 통증완화 중재가 이완기압 변화에 미치는 효과크기는 0.18로 산출되었다.
통증완화 중재 적용 전후 분당 맥박의 변화 정도는 냉각 분사군이 6.43회로 10.0% Lidocaine 분무군의 11.90회나 EMLA 크림 단독 사용군의 13.87회 보다 유의하게 적었다(F=4.78, p=.011). 감마나이프 수술 환자의 정위적 틀 고정을 위한 침윤마취 시 통증완화중재가 맥박의 변화에 미치는 효과크기는 0.31로 산출되었다(Table 3).
Table 3
Test of Differences about Change of Physiological Response before and after Experimental Intervention (N=90)
논의
감마나이프 수술 환자의 정위적 틀 고정을 위한 침윤마취 전에 EMLA 크림을 도포해주는 것은 표준 매뉴얼에 제시된 하나의 과정이다. 본 연구의 결과, 감마나이프 수술 환자의 정위적 틀 고정을 위한 침윤마취 시 EMLA 크림 단독 사용군의 주관적 통증점수는 6.12점으로 약물적 중재가 필요한 수준인 것으로 나타났다[19]. EMLA크림은 이미 널리 알려진 국소마취제 크림으로서 주로 아동에게 주사할 때 통증완화를 위하여 사용하고 있다[20]. 감마나이프 수술 대상자에게 정위적 틀 고정을 위한 전 처치 단계에서 통증을 완화하기 위한 중재로 EMLA 크림을 도포하고 있으나 본 연구의 결과 통증을 완화시키기 위해서는 크림 도포 이외에 더 적극적인 중재가 필요함을 알 수 있었다.
본 연구에서는 대상자의 통증을 객관적으로 측정하기 위해 피부전기반응검사를 실시하였는데, Baba 등[21]은 피부전도도에서 측정된 최대 진폭이 교감신경반응에 의한 통증을 측정하는 객관적인 지표라고 하였다. 본 연구의 결과 EMLA 크림 단독 사용군은 10.0% Lidocaine 분무군, 냉각 분사군보다 최대 진폭의 평균이 유의하게 높아 통증정도가 높았다.
아동대상의 선행연구에서는 정맥천자 시 EMLA 크림을 도포하지 않은 군은 도포한 군보다 피부전도도의 증가폭이 높았으며 평균값의 차이가 심하여[20] EMLA 크림을 도포하는 것이 통증을 완화하는 효과가 있었다. 그러나 본 연구결과를 통하여 감마나이프 수술환자의 정위적 틀 고정을 위한 침윤마취 시에는 EMLA 크림만으로 통증완화 효과가 충분하지 않음을 확인할 수 있었다. 즉 EMLA 크림 이외에 10.0% Lidocaine 분무를 추가로 시행하였을 때 주관적 통증 점수가 4.97점, 피부전도도가 0.35 µS로, 통증 정도가 유의하게 낮았다. 10.0% Lidocaine을 점막과 피부에 분무하여 통증이 감소하였음을 보고한 선행연구는 많았다. 특히, Maxwell [22]은 비강 내 내시경 시술 전에 Lidocaine 분무군, EMLA 크림군, Lidocaine 젤군, Lidocaine을 적신 솜 군 간의 통증감소 효과를 비교한 결과 Lidocaine 분무군의 통증감소 효과가 가장 컸다고 하였다. 이에 본 연구에서는 시술 1시간 전 EMLA 크림을 도포한 후 10.0% Lidocaine을 추가하였으며, Soriano 등[18]의 연구와 Lee와 Kim [6]의 연구에 근거하여 시술 10분 전에 10.0% Lidocaine을 30 mg 분사하고 마취효과를 측정하는 프로토콜로 진행하였다. 본 연구에서 EMLA 크림 단독사용군보다 10.0% Lidocaine을 추가로 분무한 군의 통증점수가 더 낮았으므로 10.0% Lidocaine 분무가 점막 마취뿐만 아니라 피부마취에도 효과적임을 알 수 있었다.
냉 적용은 피부의 국소적인 진통효과가 있고, 신경전도 속도를 감소시키며 대사 효소의 활성을 감소시킨다[23]는 문헌을 근거로 본 연구에서 EMLA 크림도포에 더하여 냉각 분사한 결과 주관적 통증 점수는 4.10점이었으며, 피부전도도는 0.13 µS로 EMLA 크림 단독 사용군이나 10.0% Lidocaine 분무군보다 통증감소 효과가 컸다. 또한 냉각 분사로 인한 불편감을 호소하거나 부작용을 보인 대상자는 없었다. Kose 등[24]은 신경차단술 전 침윤마취 시에 냉각 분사를 적용한 결과 통증감소 효과가 있었다고 하여 본 연구결과와 유사하였으며, Moon 등[25]의 연구에서는 비복근 근전도 검사 시 냉각 분사군의 통증점수가 EMLA 크림 도포군보다 유의하게 낮았고 만족도와 선호도는 높았다. Waterhouse 등[26]의 연구에서는 소아에게 정맥 내 카테터를 삽입할 때 냉각 분사가 냉요법을 적용하는 것보다 통증 감소에 더 효과적이었고, 카테터를 삽입하는 의사도, 삽입과정이 더 용이하고 성공적이었으며, 대상자도 더 만족하였다고 보고하였다.
이와 같이 선행연구 결과들은 냉각 분사가 EMLA 크림 도포나 10.0% Lidocaine 분무보다 통증 감소에 더욱 효과적일 뿐만 아니라 편리성 면에서도 더 우수함을 지지한다고 볼 수 있다. 감마나이프 수술시 침윤마취의 과정은 짧은 시간 안에 빠르게 진행됨을 고려할 때 냉각 분사는 사용하기 편리하고 수초 내에 빠른 효과를 보이기 때문에 정위적 틀 고정을 위한 침윤마취 과정에 적절한 통증완화 중재라고 판단된다. 냉각 분사는 효과 발현시간이 빠르다는 장점이 있기 때문에 최근에는 응급환자의 통증 중재로 사용될 가능성에 대한 관심이 증가하고 있다.
본 연구에서 냉각 분사가 EMLA 크림 도포나 10.0% Lidocaine 분무보다 통증 감소에 효과가 있었다는 결과는 감마나이프 수술 환자의 정위적 틀 고정을 위한 침윤마취 부위가 두피라는 점에서 흡수되는데 오랜 시간이 필요한 EMLA 크림이나 효과가 나타나는데 10~20분 정도가 필요한 10.0% Lidocaine 분무보다 분사하는 순간 혈관을 수축시키며 차가운 감각으로 통증을 덜 지각하게 하는 효과가 더 큰 것으로 추정된다. 또한 처치과정이 짧은 시간 내 이루어지기 때문에 냉각 분사 후 즉시 바늘로 찌르는 통증을 감소시키는데 효과적이었던 것으로 생각된다.
본 연구에서 감마나이프 수술 환자에게 적용한 통증완화 중재의 주관적, 객관적 통증 완화에 미치는 효과크기는 0.56~0.58 정도로서 중재가 환자의 통증을 감소시키는데 효과적이었음을 의미한다.
본 연구의 대상자들은 침윤마취 후 수축기 혈압이 14 mmHg, 이완기 혈압은 6 mmHg, 맥박은 분당 10회 이상 증가하였다. 이는 통증이 교감신경계를 활성화시켜 혈압과 맥박이 증가되었음을 의미한다.
본 연구의 결과 냉각 분사군의 혈압이나 맥박의 변화정도는 10.0% Lidocaine 분무군이나 EMLA 크림 단독 사용군보다 적었는데 이는 냉각 분사가 통증으로 인해 야기되는 생리적 변화가 가장 안정적인 것을 의미한다.
통증완화 중재가 혈압이나 맥박 등에 미치는 효과에 대한 선행연구를 살펴보면, 혈액투석 환자의 동·정맥루 천자 시 냉요법을 적용한 결과 통증이 감소되었고, 맥박의 변화가 안정적이었다[27]. 또한 신생아의 발뒤꿈치 천자 시 냉각 분사군의 통증과 심박동수가 감소하였고[28] Mace [29]는 성인에게 정맥 내 주사할 때 냉각 분사가 통증과 혈압을 유의하게 감소시켰다고 하였다.
이와 같이 냉각 분사가 10.0% Lidocaine 분무와 EMLA 크림보다 수축기 혈압이나 맥박의 변화정도가 안정적이었던 이유는 피부를 차갑게 할 때 일시적으로 마취 효과를 일으키는 것으로 추정된다[30].
본 연구에서 감마나이프 수술 환자에게 적용한 통증완화 중재가 수축기 혈압 변화에 미치는 효과크기는 2.98이었다. 이는 본 연구에서 적용한 중재가 감마나이프 수술환자의 수축기 혈압을 안정시키기에 충분히 효과적임을 의미한다.
아직까지 국내에서는 냉각 분사에 관한 연구가 부족하지만 짧은 시간에 일시적인 효과를 나타내며 사용하기에 편리하고 비용절감 면에서도 효율적인 장점을 가지고 있으므로[29] 앞으로 침습적인 처치가 이루어지는 임상실무현장에서 다양한 연구가 필요하다고 생각한다.
결론
본 연구에서는 감마나이프 수술 환자의 정위적 틀 고정을 위한 침윤마취 시 야기되는 통증을 완화하기 위해 적용한 10.0% Lidocaine 분무, 냉각 분사, EMLA 크림의 효과를 비교하였다. 감마나이프 수술 환자의 정위적 틀 고정을 위한 침윤마취 시 현재 임상에서 적용하고 있는 EMLA 크림만 적용할 경우 주관적인 통증정도는 10점 만점에 6.12점 수준으로 더 적극적인 통증조절이 필요함을 알 수 있었다. 본 연구의 결과 냉각 분사가 10.0% Lidocaine 분무나 EMLA 크림만 적용하는 것보다 통증완화 효과가 컸으며, 수축기 혈압과 맥박의 변화가 적어 본 연구에서 침윤마취 시 EMLA 크림을 도포하고 냉각 분사를 적용한 것은 통증을 완화하고, 수축기 혈압을 안정화하는데 효과적인 중재임을 확인하였으며 이를 통해 감마나이프 수술 환자의 정위적 틀 고정을 위한 침윤마취 시 통증을 완화하는 중재 방안을 제시하였다는 의의가 있다.
이 논문은 제1저자 장영준의 박사학위논문의 축약본임.
This manuscript is a condensed form of the first author's doctoral dissertation from Chonbuk National University.
CONFLICTS OF INTEREST:The authors declared no conflict of interest.
References
-
Health Insurance Review and Assessment Service. One out of every four was surgeried with Gamma Knife in 2016 [Internet]. Seoul: Health Insurances Review and Assessment Service; c2016 [cited 2015 Nov 26].Available from: http://opendata.hira.or.kr/op/opc/olapDiagBhvInfo.do.
-
-
Baek SY, Choi JY. Associated factors with pin-fixing & pin removal pain among patients undergoing gamma knife radiosurgery. Asian Oncol Nurs 2012;12(4):323–330. [doi: 10.5388/aon.2012.12.4.323]
-
-
Sohn KS, Lee HW, Choi SU, Lim HJ, Yoon SM, Chang SH. The effect of remifentanil on pain during local anesthetic infiltration in moderately sedated plastic surgery patients. Korean J Anesthesiol 2007;53(3):318–324. [doi: 10.4097/kjae.2007.53.3.318]
-
-
Lee YH, Kim NC. The Comparison of effects of 2% lidocaine intradermal injection and 10% lidocaine spray for pain and anxiety relief on arteriovenous fistula puncture in hemodialysis patients. J Korean Clin Nurs Res 2007;13(2):169–177.
-
-
Farion KJ, Splinter KL, Newhook K, Gaboury I, Splinter WM. The effect of vapocoolant spray on pain due to intravenous cannulation in children: A randomized controlled trial. Can Med Assoc J 2008;179(1):31–36. [doi: 10.1503/cmaj.070874]
-
-
Rüsch D, Koch T, Seel F, Eberhart L. Vapocoolant spray versus lidocaine infiltration for radial artery cannulation: A prospective, randomized, controlled clinical trial. J Cardiothorac Vasc Anesth 2017;31(1):77–83. [doi: 10.1053/j.jvca.2016.06.008]
-
-
BIT Druginfo. Main homepage [Internet]. Seoul: BIT Druginfo; [cited 2018 Jan 25].Available from: https://www.druginfo.co.kr/detail/product.aspx?pid=50355.
-
-
Han SS, Lee SC. In: Nursing and health statistical analysis. 2nd ed. Seoul: Fornurse; 2011. pp. 43.
-
-
Shaver BA Jr, Brusilow SW, Cooke RE. Origin of the galvanic skin response. Exp Biol Med 1962;110(3):559–564. [doi: 10.3181/00379727-110-27579]
-
-
Kim JT, Shin DK. A study based on the standardization of the STAI for Korea. N Med J 1978;21(11):69–75.
-
-
Vitasari P, Wahab MNA, Herawan T, Othman A. Re-test of State Trait Anxiety Inventory (STAI) among engineering students in Malaysia: Reliability and validity tests. Procedia Soc Behav Sci 2011;15(2011):3843–3848. [doi: 10.1016/j.sbspro.2011.04.383]
-
-
Hahn DW, Lee CH, Chon KK. Korean adaption of Spielberger’s STAI (K-STAI). Korean J Health Psychol 1996;1(1):1–14.
-
-
Soriano D, Ajaj S, Chuong T, Deval B, Fauconnier A, Daraï E. Lidocaine spray and outpatient hysteroscopy: Randomized placebo controlled trial. Obstet Gynecol 2000;96(5):661–664.
-
-
World Health Organization. Cancer pain relief: With a guide to opioid availability. 2nd ed. Geneva: WHO; 1996. pp. 16-17..
-
-
Kim YS, Park HR. Effects of topical anesthetic cream on pain at venipuncture in children. Child Health Nurs Res 2014;20(3):142–148. [doi: 10.4094/chnr.2014.20.3.142]
-
-
Baba M, Watahiki Y, Matsunaga M, Takebe K. Sympathetic skin response in healthy man. Electromyogr Clin Neurophysiol 1988;28(5):277–283.
-
-
Kose O, Saylan S, Ediz N, Yigit S. Effects of topical alkane vapocoolant spray on pain intensity prior to digital nerve block for ingrown nail surgery. Foot Ankle Spec 2010;3(2) [doi: 10.1177/1938640010363172]
-
-
Choi SH, Baek KH, Lee JY, Lim HB, Kim HJ, Kim YS, et al. The effect of warm and ice application for pain control caused by arteriovenous fistula needling under hemodialysis. J Korean Clin Nurs Res 2006;12(1):179–189.
-
-
Choi EK, Jung JM, Sin JB. Pain reducing effect of vapocoolant spray during injection and heel stick procedure in neonates. Korean J Pediatr 2008;51(5):481–486. [doi: 10.3345/kjp.2008.51.5.481]
-
 KSNS
KSNS
 Submit an article
Submit an article

 Cite
Cite