Articles
- Page Path
- HOME > J Korean Acad Nurs > Volume 47(6); 2017 > Article
- Original Article Factors Predicting the Interface Pressure Related to Pressure Injury in Intensive Care Unit Patients
- Ji Seon Shine1, Soo Jin Kim2, Ji Hyun Lee3, Mi Yu4,
-
Journal of Korean Academy of Nursing 2017;47(6):794-805.
DOI: https://doi.org/10.4040/jkan.2017.47.6.794
Published online: January 15, 2017
2Adequate Medical Support Department, Gyeongsang National University Hospital, Jinju
3Surgical Outpatient Team, Gyeongsang National University Hospital, Jinju
4College of Nursing · Institute of Health Sciences, Gyeongsang National University, Jinju,
-
Corresponding author:
Mi Yu,
Email: yumi825@gnu.ac.kr
Abstract
Interface pressure is a factor that contributes to the occurrence of pressure injuries. This study aimed to investigate interface pressure at common sites of pressure injury (occipital, gluteal and peritrochanteric areas), to explore the relationships among risk factors, skin condition and interface pressure, and to identify risk factors influencing interface pressure.
A total of 100 patients admitted to the intensive care unit were enrolled at a tertiary teaching hospital in Korea. Interface pressure was recorded by a scanning aid device (PalmQ). Patient data regarding age, pulmonary disease, Braden Scale score, body mass index, serum albumin, hemoglobin, mean blood pressure, body temperature, and oxygen saturation were included as risk factors. Data collected from July to September 2016 were analyzed using binary logistic regression.
The mean interface pressure of the occipital, gluteal, and right and left peritrochanteric areas were 37.96 (±14.90), 41.15 (±16.04), 53.44 (±24.67), and 54.33 (±22.80) mmHg, respectively. Predictive factors for pressure injuries in the occipital area were age ≥70 years (OR 3.45, 95% confidence interval [CI]: 1.19~9.98), serum albumin deficit (OR 2.88, 95% CI: 1.00~8.26) and body temperature ≥36.5oC (OR 3.12, 95% CI: 1.17~8.17); age ≥70 years (OR 2.81, 95% CI: 1.10~7.15) in the right peritrochanteric area; and body temperature ≥36.5oC (OR 2.86, 95% CI: 1.17~6.98) in the left peritrochanteric area.
Our findings suggest that old age, hypoalbuminemia, and high body temperature may be contributory factors to increasing interface pressure; therefore, careful assessment and nursing care of these patients are needed to prevent pressure injury. Further studies are needed to establish cutoff values of interface pressure for patients with pressure ulcers.
Published online Dec 29, 2017.
https://doi.org/10.4040/jkan.2017.47.6.794
Abstract
Purpose
Interface pressure is a factor that contributes to the occurrence of pressure injuries. This study aimed to investigate interface pressure at common sites of pressure injury (occipital, gluteal and peritrochanteric areas), to explore the relationships among risk factors, skin condition and interface pressure, and to identify risk factors influencing interface pressure.
Methods
A total of 100 patients admitted to the intensive care unit were enrolled at a tertiary teaching hospital in Korea. Interface pressure was recorded by a scanning aid device (PalmQ). Patient data regarding age, pulmonary disease, Braden Scale score, body mass index, serum albumin, hemoglobin, mean blood pressure, body temperature, and oxygen saturation were included as risk factors. Data collected from July to September 2016 were analyzed using binary logistic regression.
Results
The mean interface pressure of the occipital, gluteal, and right and left peritrochanteric areas were 37.96 (±14.90), 41.15 (±16.04), 53.44 (±24.67), and 54.33 (±22.80) mmHg, respectively. Predictive factors for pressure injuries in the occipital area were age ≥70 years (OR 3.45, 95% confidence interval [CI]: 1.19~9.98), serum albumin deficit (OR 2.88, 95% CI: 1.00~8.26) and body temperature ≥36.5℃ (OR 3.12, 95% CI: 1.17~8.17); age ≥70 years (OR 2.81, 95% CI: 1.10~7.15) in the right peritrochanteric area; and body temperature ≥36.5℃ (OR 2.86, 95% CI: 1.17~6.98) in the left peritrochanteric area.
Conclusion
Our findings suggest that old age, hypoalbuminemia, and high body temperature may be contributory factors to increasing interface pressure; therefore, careful assessment and nursing care of these patients are needed to prevent pressure injury. Further studies are needed to establish cutoff values of interface pressure for patients with pressure ulcers.
서론
1. 연구의 필요성
욕창이란 같은 자세로 계속 앉아 있거나 누워 있을 때, 신체 부위에 지속적으로 압력이 가해지거나, 마찰 등에 의해 그 부위에 순환장애가 일어나 피하조직의 손상이나 궤양이 유발된 상태를 말하며[1] 환자안전과 관련하여 병원에 입원하는 환자에게 일어날 수 있는 가장 흔한 잠재적, 실재적 간호문제이다[2].
욕창은 모든 의료기관 입원환자의 이환율, 사망률과 관련되어 있으며, 입원기간도 증가시키는 원인이 된다[2, 3]. 이와 더불어 욕창 치료를 위해 2015년 국내에서 지출된 의료비는 연간 32,049,845,000원에 달하고[4] 미국의 경우 욕창 한 건당 14,290달러 이상 소요된다고 보고하고 있다[5]. 특히 욕창 예방, 욕창 1,2단계와 3,4단계 치료에 소요되는 1일 비용은 각각 54.66, 2,770.54, 5,622.98 달러로 치료에 소요되는 비용이 크게 차이가 나고 있어 환자의 의료비 부담이 가중된다[6]. 또한 욕창발생은 환자뿐만 아니라 간호사에게는 과중한 업무를 초래하여 간호시간의 증가[7], 욕창이 발생한 환자에 대한 죄책감, 실패감, 잘못된 환자관리, 주의의무태만 등의 감정을 느끼게 하는 등 간호업무 수행의 효율성을 떨어뜨리게 한다[8].
욕창 유병률은 일반 병동이 3%~12%에 비해 중환자실의 경우 30%~40%에 이를 정도로 높다[9]. 욕창의 원인에는 중환자의 저알부민혈증이나 빈혈 등 영양상태 불균형, 부종, 장기간의 호흡기 치료[1], 동맥압 저하, 감각의 소실 등 내적 요인뿐만 아니라 의식 저하, 진정제나 마취제 사용[10]으로 인한 장기간 침상안정, 질병이나 치료 과정에서 감각이나 지각 및 신체적 기동력과 활동력의 저하로 인한 능동적인 체위변경의 어려움[11], 부동을 초래하는 기계 환기나 혈액투석과 같은 장비의 사용[12]과 같은 물리적 조건에 의한 압력과 전단력 등 외적 요인이 해당된다. 특히 압력은 욕창 발생의 가장 큰 원인인데[13], 한 단위 면적에 수직으로 걸리는 힘으로써 신체의 일정 부위에 말초 혈관압 이상의 압력이 장시간 동안 지속되면 소혈관 내에 혈전이 생기고 이로 인해 조직은 허혈성 괴사에 빠지게 된다. 따라서 욕창을 사전에 예방할 수 있도록 위험요인을 규명하여 환자마다 개별화된 중재를 제공하고, 욕창이 발생되었다 하더라도 이러한 위험요인을 감소시킬 수 있는 중재들이 시행될 필요가 있다.
욕창이 잘 발생하는 부위를 보면, 급성기 중환자의 경우 미골이 58.5%, 둔부가 15.3%로 나타났고[14], 중환자실에 입원한 환자 중 10일이 경과한 경우 사정한 욕창 호발부위는 천골이 69.0%, 대전자 20.7%, 기타 10.3%였다[15]. 즉 중환자실 환자의 욕창 호발부위는 미골, 둔부 및 천골 부위가 해당된다고 볼 수 있겠으며 이러한 부위에 대해 외부에서 가해지는 압력이 모세혈관 폐쇄압력(capillary closing pressure)을 초과하면 혈관을 막아 조직이 무산소증 상태에 이르러 피부상태의 변화가 생기는데, 모세혈관 폐쇄로 인한 피부조직의 허혈이 발생하지 않기 위해서는 외부 압력이 32 mmHg를 초과하지 않도록 유지해야 한다[16]. 쥐에게 외부압력을 가하여 엉치부위 피부의 혈류 및 조직학적 변화를 살펴본 Lee와 Cho [13]의 연구에서는 반복적으로 가해진 압력이 45 mmHg부터 60 mmHg에서는 경한정도, 80 mmHg에서는 중간이나 심한 정도의 조직학적 변화가 발생한다고 하면서 지지표면 경계압력(interface pressure)을 45mmHg이하로 줄일 것을 권장하였고, Cho 등[7]은 가해진 압력의 강도 및 지속시간과 욕창의 발생에 관한 연구 결과를 통해 1회의 가해진 압력이 100 mmHg 이상에서는 30분, 45 mmHg부터 80 mmHg에서는 1시간 이상 가해졌을 때 조직학적 변화가 발생한다고 하였다.
따라서 신체 한 부위로의 압력을 줄이기 위한 방법으로 대부분의 중환자실에서는 2~3시간마다 환자의 체위변경을 실시하고 있으나 체위변경을 하더라도 실제 욕창이 발생하는 경우가 있어 지지표면 경계압력을 정확하게 확인하고 체위변경을 수행하는 것이 욕창예방을 위한 효과적인 방법이 될 수 있다. 그러나 욕창발생 위험에 대한 경계압력이 서로 다르게 제시되어 있으며 경계압력의 절대값에 대한 정확한 기준도 아직은 없는 상태이다.
이에 본 연구에서는 중환자실에 입실한 환자를 대상으로 욕창 호발부위의 경계압력을 측정하고 체위에 따른 부위별 경계압력에 영향을 미치는 위험요인을 예측하고자 하였다. 이를 통해 추후 경계압력관련 욕창 예방 프로토콜을 개발하고 효과적인 욕창예방 전략 수립에 필요한 근거 자료를 제공하고자 한다.
연구 방법
1. 연구 설계
본 연구는 중환자실 환자의 체위에 따른 부위별 욕창발생과 관련된 경계압력의 영향요인을 탐색하기 위한 서술적 상관관계 연구이다.
2. 연구 대상자
본 연구의 대상자는 J시 소재 G대학교 병원의 외과계 중환자실에 입실한 만 19세 이상의 환자 중 환자 본인 또는 보호자가 연구에 참여하기를 서면으로 동의한 자이다. 단, 척추 손상으로 상체거상 체위를 적용할 수 없거나 상태악화로 체위변경이 금지된 자, 피부의 병적상태 즉 피부암, 전신홍반과 같은 피부염과 화상으로 인한 피부손상 및 피부가 상실된 자, 연구 참여를 거부한 자, 인공 심장 박동기를 삽입한 자는 제외하였다. 연구 표본의 크기는 예측인자 즉 독립변수 1개당 10명의 대상자가 확보되어야 하므로[17], 본 연구에서 투입되는 변수 10개를 감안했을 때 이분형 로지스틱 회귀분석에 필요한 표본수는 100명이었다. 탈락률을 고려하여 105명을 모집하였으며, 입실 후 사망하거나 자료가 소실된 경우를 제외한 최종 대상자 수는 100명이였다.
3. 측정도구
1) 욕창위험요인
욕창위험요인이란 조직손상을 일으킬 수 있는 힘에 대한 개인의 감수성을 증가시키는 확인 가능한 내외적 특성으로[18], 본 연구에서는 인구사회학적 특성, 질병관련 특성 및 욕창관련 특성의 3가지로 구분하여 측정하였다. 인구사회학적 특성에는 성별과 연령을, 질병관련 특성에는 폐질환 진단 유무를, 욕창관련 특성에는 Braden scale 점수, 체질량지수(Body mass index, BMI), 부종지수, 혈청알부민, 혈청헤모글로빈, 평균 혈압, 체온, 산소포화도(saturated oxygen in arterial blood [SpO2]) 수치를 포함하였다. 혈청알부민과 혈청헤모글로빈의 경우 측정 당일 채혈한 검사결과를 이용하였으며, 평균혈압과 산소포화도(saturated oxygen in arterial blood [SpO2])는 환자감시장치인 Philips intellivue MP20 patient monitor (Philips, USA)를 통해 체위마다 각각 측정한 수치를 사용하였다. 체온은 전자체온계 MT200 (ONBO Elctronic Co., China)으로 경계압력 측정 당시의 액와체온을 측정하였으며, BMI, 부종지수 측정은 I nBody S10 (Biospace CO., Cheonan, Korea) 기계를 이용하였다. InBody S10은 양쪽 사지에 센서를 부착한 뒤 6가지 주파수를 이용하여 신체의 5부위(양팔, 몸통, 양다리)별로 총 30개 임피던스를 이용해 측정하는 초정밀 체성분 분석기기이다. BMI는 체중(kg)을 신장의 제곱(m2)으로 나누어 계산하였으며, 부종지수는 전체 체수분 중 세포외액이 차지하는 비율을 의미한다.
2) 피부상태
피부의 특정 부위에 지속적인 압력이나 마찰과 전단력이 결합한 압력이 지속적이거나 반복적으로 가해짐으로써 모세혈관의 순환장애를 가져와 피부 및 심부조직에 괴사가 일어나는 것을 욕창(pressureulcer)이라고 하며[1], 본 연구에서 피부상태는 조직손상정도에 따라 단계를 나눈 미국욕창자문위원회(National Pressure Ulcer Advisory Panel [NPUAP])의 욕창 단계 시스템(pressure injury staging system) [1]을 토대로 욕창 없음, 발적이 보이는 상태(창백성 홍반), 욕창 1~4단계, 미분류 욕창, 심부조직손상의 8가지로 분류하여 사정하였다.
3) 경계압력
경계압력은 지지표면에 의해 피부와 내부조직에 가해지는 압력을 의미하는데[19], 본 연구에서는 경계압력 측정기기(Palm Q CR-490; CAPE CO., LTD. Yokisuka-shi, Japan)를 이용하여 측정하였다. 경계압력 측정기기는 정기적으로 환자의 지지표면에 가해지는 경계압력을 측정하는 에어백 식 압력센서 감지 기기이다. 기존의 경계압력측정기기와 달리 휴대가 용이하며 더 넓은 면적(130×130mm)의 압력센서 패드가 있다. 압력센서 패드의 중심으로 주변에 4개의 압력 감지기가 있는데 총 5개의 감지기가 있어 뼈 돌출부위와 돌출부위 주변 경계압력을 측정할 수 있다. 경계압력의 단위는 mmHg로, 측 정범위는 0~200 m mHg이며 측 정 정확도는 ±3mmHg이다.
경계압력은 앙와위와 측위 상태에서 측정하였으며 앙와위에서는 천골/미골을 포함한 둔부와 후두부에서, 측위는 대전자 뼈 돌출부위에서 받는 압력을 측정하였다. 측정된 수치가 높을수록 경계압력이 높음을 의미한다. 본 연구에서는 선행연구[7, 13]와 본 연구에서의 실제 압력 분포를 기준으로 앙와위에서는 32 mmHg, 측위에서는 45 mmHg를 기준으로 경계압력의 고저를 구분하였다. 즉 Cho 등[7]의 연구에서 외부에서 가한 45~80 mmHg의 압력이 1시간 이상 지속된 경우 조직학적 변화가 발생한 것과 Lee와 Cho [13]의 연구에서 모세혈관 폐쇄로 인한 피부조직의 허혈 발생을 예방하기 위해 지지표면 경계압력을 45 mmHg 이하로 줄일 것을 권장한 것을 참고하여 45 mmHg를 대전자부위의 경계압력 기준으로 하였다.
4. 연구절차와 자료수집방법
1) 측정자의 훈련 및 예비조사
경계압력 측정기기와 Inbody S10 기계를 이용한 측정자간 오차를 줄이기 위해, 본 조사를 수행하기에 앞서 외과계 중환자실 5년 이상의 경력 간호사 3명으로 구성된 측정자가 해당 기계 사용법을 숙지하고 측정방법이 능숙해질 때까지 지속적으로 훈련하였다. 대상자가 중환자실에 입실하는 시간은 낮번, 초번, 밤번 중 언제든지 가능하므로 측정자를 근무조별로 1명씩 배정하기 위해 3명의 측정자를 훈련하였다. 2016년 7월 1일부터 7일까지 일주일간 측정자간 일치도 확인 및 예비조사를 위해 3명의 측정자가 중환자실에 입실한 5명의 환자를 대상으로 BMI, 부종지수 및 후두부, 둔부, 좌우 대전자 부위의 경계압력을 각각 측정하였으며, 측정자간 일치도를 높이기 위해 환자 와 간호사를 대상으로 동일한 값이 나올 때까지 3번 이상 반복측정하였다. 특히 대전자 부위의 경우 30도 기울인 측위를 유지하는 것과 비만환자의 정확한 측정부위를 확인하는 데 어려움이 있어 둔부와 후두부보다 많은 훈련을 시행하였다. 이에 따른 측정자간 일치도인 급내 상관계수(Intra-class correlation [ICC]) r=.97 (p<.001)이었다. 또한 피부상태는 본 연구자인 경력 15년의 국제상처장루실금 전문간호사와 상처실금전문과정을 이수한 경력 3년의 상처전문간호사가 NPUAP에서 제시한 욕창단계와 정상피부사진을 대조하면서 사정하였다.
2) 자료수집 방법
자료수집 기간은 2016년 7월 8일부터 9월 31일까지로 피부상태사정 및 경계압력 측정에 앞서 병원 전자의무기록을 이용하여 대상자의 일반적 특성, 질병관련 특성, 욕창관련 특성에 대한 자료를 수집하였다. 피부상태는 연구자가 직접 환자의 욕창호발부위를 사정하였으며 이후 훈련된 측정자가 Inbody S10 기기를 사용하여 앙와위환자의 양 손의 엄지와 검지, 양 발목에 감지기를 연결하여 모니터에 측정된 값인 BMI, 부종지수를 기록하였다. 주기적으로 체위변경을 실시하여야 하고, 횟수는 대상자의 상태와 지지표면의 특성을 고려하며 관습적으로 결정하지 않는 것으로 되어있으므로[20] 본 연구에서는 앙와위-우측위-좌측위 순으로 2시간마다 체위변경을 실시하였으며, 경계압력은 본 중환자실 입실 후 침상정리, 각종 모니터 연결, 환자상태가 안정되는 4시간 이내에 30도 상체거상 상태에서 매 체위변경 후 측정하였다. 앙와위에서는 둔부, 후두부의 압력을 측정하고, 우측위와 좌측위에서는 대전자 부위의 압력을 측정하였다. 체위변경 후 2분 동안 안정시킨 후 경계압력을 측정하였으며, 측정기의 압력 감지기는 신체 중 뼈 돌출 부위를 중심으로 패드를 부착하여 최대 압력부위를 12초간 측정하여 얻은 값을 사용하였다. 측위를 취할 경우 환자의 등 부위에 베개를 넣어 체위변경을 실시하였으며 상체거상 30도를 유지하면서 기울인 측위가 되도록 하였다.
일반적 특성과 질병관련 특성, 욕창관련 특성은 입실 초기 1회 측정하였고, 환자의 피부상태, 평균혈압, 체온, 산소포화도 수치는 2시간 간격으로 체위변경 시 각각 측정하고 기록하였다.
5. 자료분석 방법
본 연구의 수집된 자료는 SPSS WIN 22.0 프로그램을 이용하였으며, 도구 사용의 측정자간 일치도는 급내 상관계수를, 대상자의 욕창위험요인은 빈도, 백분율, 평균과 표준편차를 구하였다. 대상자의 체위에 따른 부위별 피부상태와 경계압력 정도는 평균과 표준편차를 구하였다. 대상자의 욕창위험요인 및 피부상태에 따른 경계압력의 차이는 t-test, ANOVA와 사후검정은 Scheffe test를 이용하였다. 경계압력의 예측요인은 후진형 변수선택법(Backward stepwise elimination)방법을 이용한 로지스틱 회귀분석을 통해 분석하였으며, 모형의 적합도는 우도비(-2log likelihood [-2LL]), Hosmer-Lemeshow 검정법을 이용하였다.
6. 윤리적 고려
본 연구는 연구대상자 보호를 위하여 자료수집에 앞서 J시 소재 G대학교 병원 생명의학연구 윤리심의위원회의 승인(IRB No.: 2016-04-004-003)과 피험자 사전 동의를 승인받았다. 중환자실 환자라는 특수한 상황이므로 자료 수집을 위한 조사지 작성을 위해 사전에 법정 대리인에게 동의서를 받았으며 연구 참여자의 권리, 비밀보장 및 익명성, 연구 참여의 철회 가능성 등을 설명하였고, 언제든지 중도에 참여를 거부하거나 중단할 수 있음도 설명하였다. 자료처리와 분석은 개인신상정보가 노출되지 않도록 암호화하여 입력하였으며 연구 종료 후 연구와 관련된 모든 문서와 정보는 연구실 잠금장치가 있는 캐비닛에 3년간 보관 후 폐기할 예정이다.
연구 결과
1. 대상자의 욕창위험요인
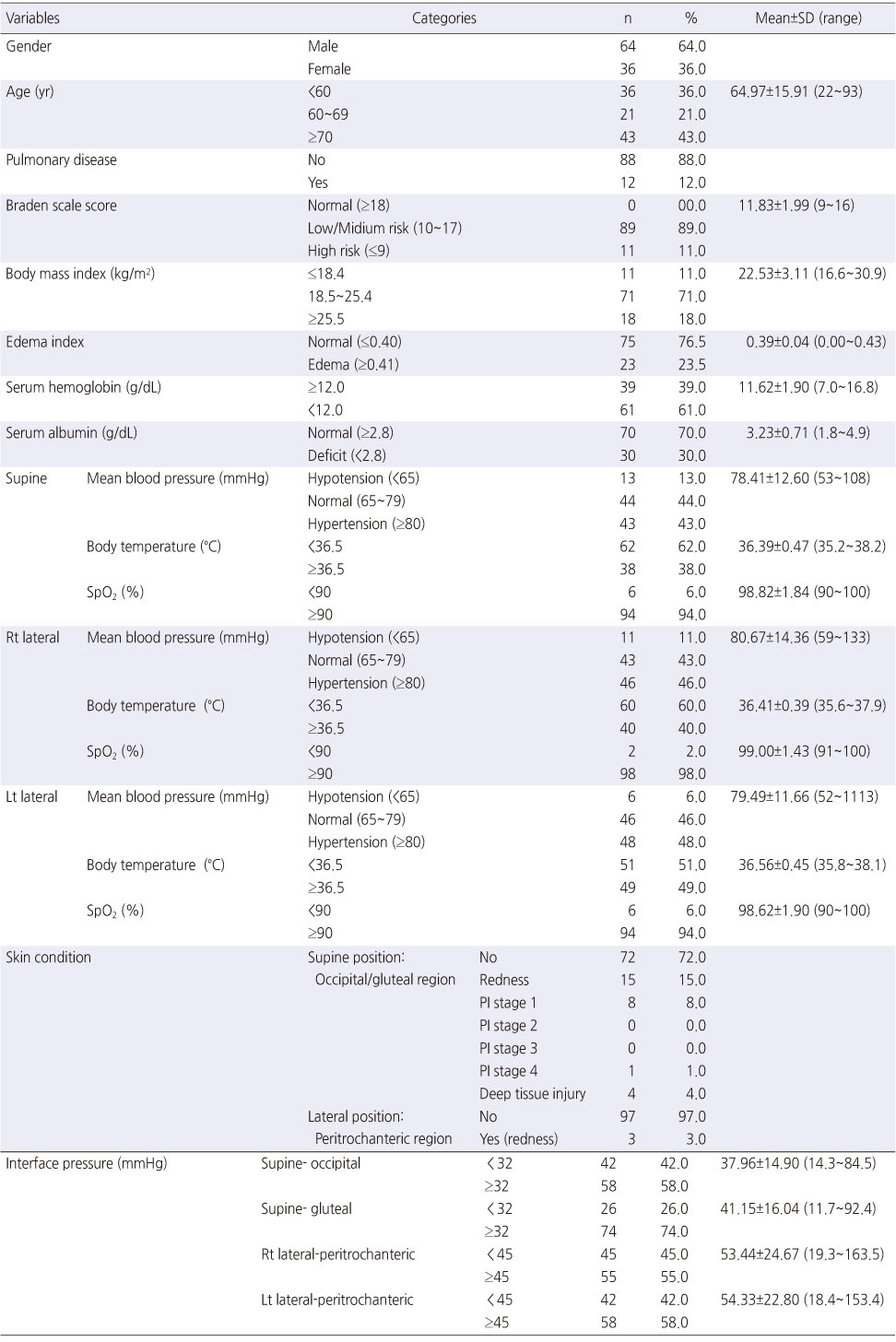
중환자실의 환자의 일반적 특성은 Table 1과 같다. 전체 100명 중 성별은 남자가 64명(64.0%), 여자 36명(36.0)이며, 연령은 평균 64.97±15.91세로, 70세 이상이 43명(43.0%)이었으며, 폐질환을 지닌 경우가 12명(12.0%)이었다. 욕창관련 특성에서 Braden scale 점수는 평균 11.83±1.99점으로 10~17점 사이의 저/중위험군 89명(89.0%), 9점 이하의 고위험군 11명(11.0%)이었고, BMI는 평균 22.53±3.11점으로 18.5~25.4 사이의 정상/과체중 71명(71.0%), 25.5이상의 비만 18명(18.0%), 18.4 이하 저체중 11명(11.0%) 순이었다. 부종지수는 평균 0.39±0.04점으로 표준범위 0.36~0.39를 기준으로, 0.40이하가 75명(76.5%), 0.41이상으로 부종이 있는 경우가 23명(23.5%)이었으며, 혈청헤모글로빈은 평균 11.62±1.90 g/dL로 11.9g/dL 이하가 61명(61.0%), 12 g/dL 이상이 39명(39.0%)이었다. 영양결핍 정도를 의미하는 혈청 알부민의 경우 경증위험(2.8~3.5), 중등도위험 (2.1~2.7), 고위험(2.0 이하)으로 분류하여[20] 2.8을 기준으로 나누었으며, 본 연구결과 혈청알부민 수치는 평균 3.23±0.71 g/dL 로 2.8 g/dL 이상이 70명(70.0%), 2.8 g/dL 미만의 부족군은 30명(30.0%)이었다. 체온은 체위별로 큰 차이가 없었으며, 평균 혈압은 평균 78.41~80.67 mmHg 정도였으며, 산소포화도는 모든 체위에서 평균 98.6% 이상이었다.
Table 1
General Characteristics and Pressure Injury Risk Factors (N=100)
2. 체위에 따른 부위별 피부상태와 경계압력 정도
대상자의 체위에 따른 부위별 피부상태 및 경계압력은 Table 1과 같다. 앙와위에서 둔부와 후두부에 피부문제가 있는 경우는 총 28명이었으며 이중 발적 15명(15.0%), 욕창 1단계 8명(8.0%), 심부조직손상 4명(4.0%), 욕창 4단계 1명(1.0%)이었다. 측위로 인한 대전자부위의 피부상태에 문제가 있는 경우는 3명(3.0%)이었고 발적 문제만 있었다.
경계압력은 후두부압이 평균 37.96 (±14.90) mmHg, 둔부압이 평균 41.15 (±16.04) mmHg이었으며, 32 mmHg가 넘는 경우는 후두부에서 58명(58.0%), 둔부에서 74명(74.0%)이었다. 측위에서 우측 대전자압의 평균은 53.44 (±24.67) mmHg, 좌측 대전자압은 평균 54.33 (±22.80) mmHg이었으며, 45 mmHg가 넘는 경우는 우측은 55명(55.0%), 좌측은 58명(58.0%)이었다.
3. 대상자의 일반적 특성, 욕창위험요인 및 피부상태에 따른 부위별 경계압력 차이
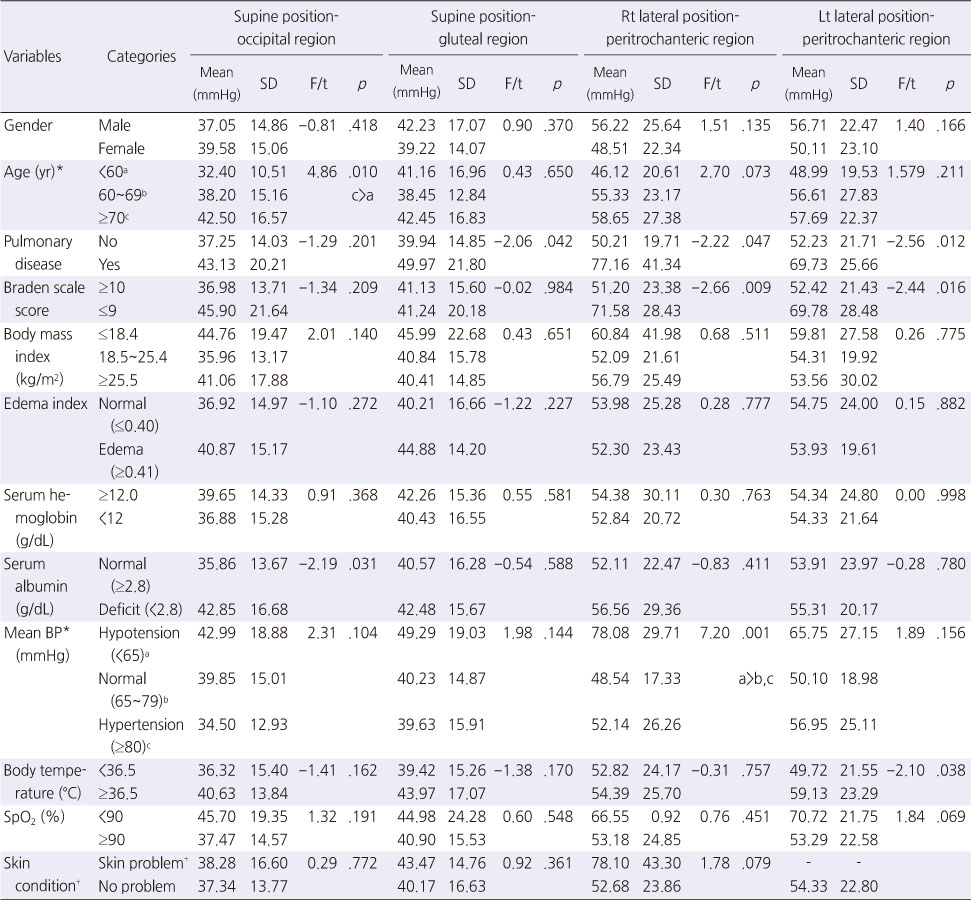
대상자의 욕창위험요인 및 피부상태에 따른 부위별 경계압력의 차이를 살펴본 결과는 Table 2과 같다. 앙와위 후두부 경계압력은 연령(t=4.86, p<.010), 혈청알부민(t=-2.19, p=.031)에 따라 통계적으로 유의한 차이가 있었다. 연령에 따른 앙와위 후두부압은 사후검정 결과, 70세 이상(42.50±16.57 mmHg)이 59세 이하(32.40±10.51mmHg)보다 높게 나타났으며, 혈청알부민은 2.8 g/dL 미만(42.85±16.68 mmHg)인 경우가 2.8 g/dL 이상(35.86±13.67 mmHg)인 경우보다 높았다.
Table 2
Interface Pressure Differences by General Characteristics and Pressure Injury Risk Factor (N=100)
앙와위 둔부 경계압력은 폐질환 진단 유무에 따라 통계적으로 유의한 차이가 있었으며(t=-2.06, p=.042) 폐질환이 있는 경우(49.97±21.80 mmHg)가 없는 경우(39.94±14.85 mmHg)보다 높았다.
우측위 대전자 경계압력은 폐질환 진단 유무, Braden scale 점수, 평균 혈압에 따라 통계적으로 유의한 차이가 있었다. 폐질환이 있는 경우(77.16±41.34 mmHg)가 없는 경우(50.21±19.71 mmHg)보다 우측위 대전자압이 높았으며(t=-2.22, p=.047), Braden scale 점수구분에 따라 9점 이하인 고위험군(71.58±28.43 mmHg)이 10점 이상인 저/중위험군(51.20±23.38 mmHg)보다 우측위 대전자압이 높았다(t=-2.66, p=.009). 평균 혈압에 따른 우측위 대전자 경계압력은 사후검정 결과, 저혈압인 경우(78.08±29.71 mmHg)가 정상 또는 고혈압인 경우(48.54±17.33, 52.14±26.26 mmHg)보다 우측위 대전자 경계압력이 높았다(F=7.20, p=.001).
좌측위 대전자 경계압력은 폐질환 진단 유무, Braden scale 점수, 체온에 따라 통계적으로 유의한 차이가 있었다. 폐질환 진단 유무에 따라 폐질환이 있는 경우(69.73±25.66 mmHg)가 없는 경우(52.23±21.71 mmHg)보다 높았으며(t=-2.56, p=.012), Braden Scale 점수 구분에 따라 고위험군(69.78±28.48 mmHg)이 저/중위험군(52.42±21.43 mmHg)보다 높았고(t=-2.44, p=.016), 체온에 따라 체온이 36.5oC 이상인 경우(59.13±23.29 mmHg)가 36.4oC 이하인 경우(49.72±21.55 mmHg)보다 높았다(t=-2.10, p=.038).
피부상태에 문제가 있는 경우와 없는 경우를 구분하여 체위에 따른 부위별 경계압력 차이를 비교한 결과에서는 유의한 차이가 없었다.
4. 체위에 따른 부위별 경계압력 예측요인
체위에 따른 부위별 경계압력 예측요인을 분석하기 위해 단변량 분석에서 경계압력에 차이를 보인 변수 즉 연령, 폐질환 진단 유무, Braden scale 점수, 혈청알부민, 평균 혈압 및 체온을 모두 투입하였다. 모형에 필요한 변수를 선택하기 위한 단계선택방법 중 본 연구에서는 선행연구와 다른 부위에서 유의한 차이를 보인 변수가 모형에 포함되어질 수 있도록, 모든 변수를 모형에 포함한 상태에서부터 시작하여 종속변수에 대한 유의성이 낮은 변수부터 하나씩 제거하는 방법인 후진형 변수선택법을 이용하였다[17].
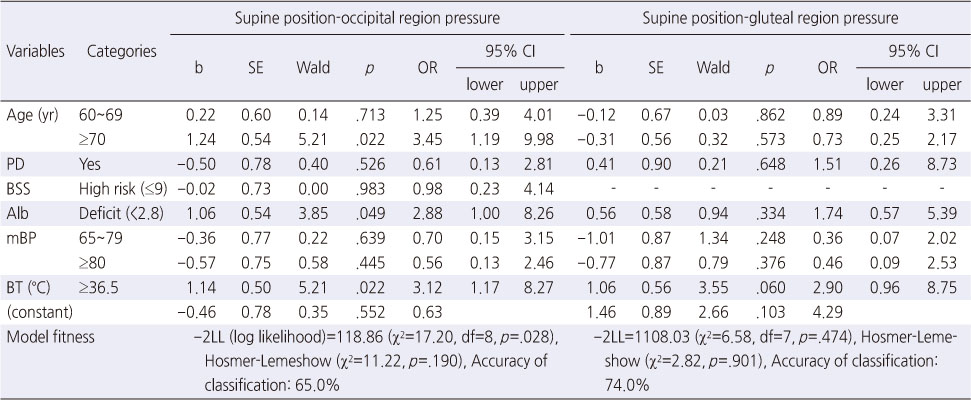
1) 앙와위 후두부 경계압력 예측요인
앙와위 후두부압에 대해 32 mmHg을 기준으로 초과인 경우 1, 이하인 경우 0으로 코딩하여 분석하였으며, 모형의 적합도에서 -2LL 검정결과(χ2=17.20, df=8, p=.028) 및 Hosmer Lemeshow 검정결과(χ2=11.22, p=.190) 모형이 적합한 것으로 나타났다. 또한 경계압력에 대한 정확분류율은 65.0%로 나타났다. 경계압력이 32mmHg 이상일 위험은 연령이 70세 이상인 경우 3.45배 높았으며(OR 3.45, 95% CI 1.19~9.98), 혈청알부민이 2.8 g/dL 미만인 경우 2.88배(OR 2.88, 95% CI 1.00~8.26), 체온이 36.5oC 이상인 경우가 낮은 경우에 비해 3.12배(OR 3.12, 95% CI 1.17~8.17) 높게 나타났다(Table 3).
Table 3
Interface Pressure Predictors on Occipital and Gluteal Regions in the Supine Position
2) 앙와위 둔부 경계압력 예측요인
앙와위 둔부, 후두부 경계압력은 32 mmHg을 기준으로 초과인 경우 1, 이하인 경우 0으로 코딩하여 분석하였다. 둔부의 경우 모형의 적합도에서 Hosmer Lemeshow 검정결과 추정된 모형이 적합한 것으로 나타났으며(χ2=2.82, p=.901), 경계압력에 대한 정확분류율은 74.0%이었다. 그러나 -2LL 검정결과 모형에 대한 통계량은 유의하지 않았으며(χ2=6.58, df=7, p=.474), 유의한 영향을 미치는 변수도 없었다(Table 3).
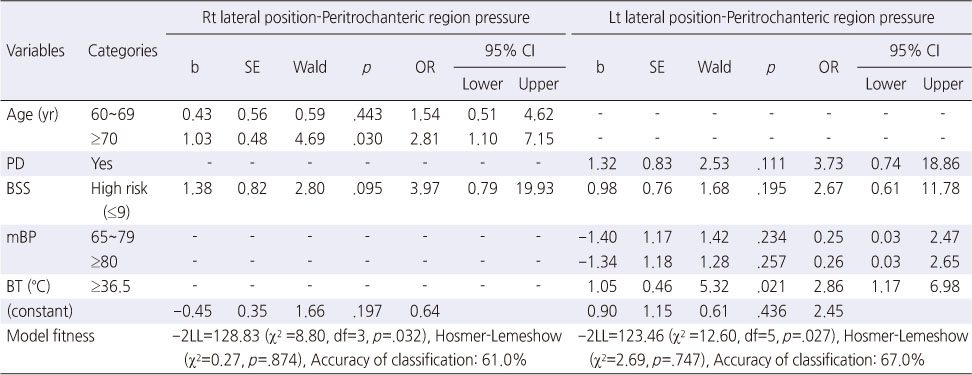
3) 우측 대전자부 경계압력 예측요인
측위 대전자 부위 경계압력은 45 mHg을 기준으로 초과인 경우 1, 이하인 경우 0으로 코딩하였다. 우측 대전자부위 경계압력 예측모형에 대한 -2LL 통계량은 유의하였으며(χ2=8.80, df=3, p=.032), Hosmer-Lemeshow 검정결과(χ2=0.27, p=.874) 추정된 모형이 적합한 것으로 나타났고, 경계압력에 대한 정확분류율은 61.0%이었다. 연령이 7 0대 이상인 경우 우 측 대전자 부 위 경계압력이 4 5mmHg 이상일 위험이 2.81배 높은 것으로 나타났다(OR 2.81, 95% CI 1.10~7.15)(Table 4).
Table 4
Interface Pressure Predictors on Peritrochanteric Region in the Lateral Position
4) 좌측 대전자부 경계압력 예측요인
좌측 대전자부 경계압력에 대한 모형 전체에 대한 통계량은 유의하였으며(χ2=12.60, df=5, p=.027), Hosmer-Lemeshow 검정결과에서도 추정된 모형이 적합한 것으로 나타났다(χ2=2.69, p=.747). 경계압력에 대한 정확분류율은 67.0%이었다. 체온이 36.5℃ 이상 높을수록 좌측 대전자 부위 경계압력이 45 mmHg 이상일 위험이 2.86배(OR 2.86, 95% CI 1.17~6.98)로 나타났다(Table 4).
논의
본 연구는 중환자실 환자를 대상으로 체위에 따라 욕창 발생에 관여하는 욕창위험요인, 피부상태 및 경계압력의 관계를 파악하고자 실시되었다. 특히 경계압력이 높을 경우 욕창이 발생할 가능성이 높으며, 환자의 체위에 따라 압력을 받는 부위가 다르므로 본 연구에서는 중환자실 환자의 체위변경에 맞추어 앙와위에서는 후두부와 둔부에서, 측위에서는 좌우 대전자 부위를 선택하여 해당 부위에서 받는 경계압력을 측정하였다.
이에 중환자실 환자의 체위에 따른 부위별 경계압력 정도와 이에 영향을 미치는 변인을 중심으로 기술하고자 한다.
우선 본 연구에서 경계압력 정도는 앙와위에서 후두부압과 둔부압은 각각 평균 37.96, 41.15 mmHg이었으며, 측위의 경우 우측 대전자부, 좌측 대전자부 각각 53.44, 54.33 mmHg로 대전자부의 경계압력이 앙와위 압력보다 높고 앙와위에서도 둔부압이 후부두압보다 높음을 알 수 있었다. 선행연구에 따르면, 모세혈관 폐쇄로 인한 피부조직의 허혈 발생을 예방하기 위해서는 외부 압력이 32 mmHg를 초과하지 않도록 하며, 지지표면 경계압력을 45 mmHg이하로 줄일 것을 권장하였다[13]. 본 연구에서 측정된 경계압력의 경우 앙와위에서는 후두부와 둔부 모두 45 mmHg이하였다. 물론 인간을 대상으로 인위적으로 압력을 주어 조직의 변화를 보는 선행연구가 없어 동물을 대상으로 수행된 연구[13]와 비교하는 것이므로 결과 해석에 신중을 기해야 한다. 그럼에도 불구하고 Park 등[21]은 외부 압력이 32 mmHg를 초과하더라도 외부 압력을 받는 부위가 자세변경 등을 통해 혈류가 재공급되거나 보상작용에 의해 압박받지 않는 다른 혈관에서 압박받은 허혈부위로 혈액이 공급되기 때문에 욕창발생을 예방할 수 있다고 하였다. 또한 Cho 등[7]은 외부에서 가해진 압력이 100 mmHg이상에서는 30분, 45 mmHg부터 80 mmHg에서는 1시간 이상 가해졌을 때 조직학적 변화가 발생하므로 체위변경 주기 단축 또는 특수 매트리스를 사용하여 경계압력을 줄일 것을 권장하였다. 본 연구의 중환자실에서는 환자의 침대 매트리스로, 일반 매트리스가 아닌 폼 매트리스를 적용하고 있는데, 일반 매트리스는 4~5배 정도 압축력이 강한 재생스펀지로[17] 탄성력이 약해 사용하다보면 스폰지가 꺼지는 현상이 있으며, PVC 재질로 되어 있는 커버 역시 신체가 지지표면에 닿으면 빠르게 신체를 밀어내는 반동성 압력이 작용하기 때문에 체압 분산이 미흡하여 욕창이 쉽게 발생하는 것으로 보고되었다[22]. 그러나 폼 매트리스는 가스나 액체를 투과할 수 있는 여러 개의 open-cell로 이루어져 있어 큰 밀도 때문에 공기가 폼 안으로 빨리 들어가고 나가는 것이 가능하므로 통기성과 투과성이 좋고, 뼈 돌출 부위의 압력이 뼈 돌출부보다는 지지표면 아래로 묻히거나 가라앉게 하여 뼈 돌출 부위가 바닥에 닿는 것을 예방하여 비교적 욕창 예방에 효과적이다[19]. 따라서 본 연구에서 앙와위의 경계압력을 45 mmHg 이하로 유지할 수 있었던 것은 압력을 분산시킬 수 있는 매트리스를 적용하고 있었기 때문으로 생각된다. 그러나 본 연구에서 측정된 경계압력은 피부조직의 허혈을 유발할 수 있는 기준을 벗어나는 수치이고, 특히 신경외과나 흉부외과 중환자의 경우 앙와위를 유지하는 경우가 많으므로 환자의 상태를 변화시키지 않는 한도 내에서 체위를 변경시키는 것이 필요하리라 사료된다.
그러나 대전자부위의 경우 권장하는 압력보다 높아 추후 측위 대전자부위의 경계압력을 감소시킬 수 있는 방안이 필요하며 이를 위해 규칙적으로 경계압력을 측정하고 압력에 따라 체위변경 간격을 변화시키는 것이 중요하겠다. 본 연구에서는 경계압력과 피부상태변화와 직접적 관련성을 확인하지는 못하였는데 이는 연구 대상자 중 피부상태 변화가 있는 경우가 29% 정도였고 이중 대부분이 발적정도에 해당되어 통계적으로 유의한 차이 혹은 관련성을 보기에는 제한이 있었다. 이는 정기적으로 2시간마다 체위변경을 하였다는 점이 그 원인이 되었을 가능성이 크다. 따라서 추후 표본수를 더 늘려 조사해 볼 필요가 있으며 명확한 관련성을 확보하기 위해서는 경계압력 차이를 일으키는 변수를 통제하여 실질적으로 피부상태에 따른 경계압력의 차이를 확인해 볼 필요가 있겠다. 그러나 선행연구에서 권고한 바를 적용하자면, 측위의 경우 경계압력이 50 mmHg가 넘으므로, 경계압력에 따라 기존의 2시간마다 체위변경보다 좀 더 간격을 좁혀서 체위변경을 실시하는 것이 필요할 것으로 생각한다.
본 연구에서는 4가지 부위별로 경계압력에 영향을 미치는 요인을 예측하고자 하였는데, 분석결과 앙와위 후두부에서는 연령, 혈청알부민과 체온이 해당 요인이었으며 우측 대전자부의 경우 연령, 좌측대전자부의 경우 체온이 경계압력의 예측요인으로 나타났다.
건강보험 환자표본 자료를 이용하여 요양병원 입원 환자의 욕창발생 현황과 관련 요인에 대해 파악한 Moon [23]의 연구, 중환자실 환자의 입실시 욕창 유병률과 위험요인에 대해 알아본 Kwak과 Kang [24]의 연구에서도 연령이 욕창발생의 위험요인으로 나타난바 있다. 연령은 증가할수록 신체 기능이 감소하고 움직임이 둔화되며 피부가 얇고 감각 기능이 저하되기 때문에 동일한 압력에도 욕창이 쉽게 발생하게 된다[25]. 따라서 본 연구결과에서 나타난 바와 같이 70세 이상의 노인 환자가 중환자실에 입실하게 되면 더욱 강화된 욕창예방간호가 제공되어야 할 것으로 생각한다. 또한 혈청알부민이 낮은 경우 경계압력을 증가시킬 수 있는 요인이라는 본 연구결과는 혈청알부민이 감소할수록 욕창발생률은 28.83배 높아지는 것으로 보고한 Lee와 Park [15]의 연구결과와 유사한 것이다. 알부민은 혈청단백의 50% 이상을 차지하고 있고 욕창상태의 호전 및 악화에 있어서도 중요한 예측요인이라고 할 수 있는데 혈청 알부민의 감소는 대사성 산증상태를 진행시키며 욕창상태를 악화시키고 치유를 더디게 한다[26]. 따라서 본 연구결과 혈청 알부민이 2.8 g/dL 미만으로 낮은 경우 경계압력을 상승시키는 것으로 나타난 바와 같이 욕창 예방에 있어 알부민이 중요한 하나의 지표가 될 수 있는 것으로 판단되므로, 추가적인 욕창 사정 지표로 사용하면 효과적인 욕창관리에 도움이 되리라 생각한다. 또 체온이 경계압력의 유의한 예측요인으로 나타난 것은, 체온을 욕창 영향요인으로 제시한 Seiler와 Stähelin[27]의 연구와 일치하는 결과이다. 체온이 1℃ 상승하면 조직 대사시 산소요구량이 10% 상승하여 신체 대사율을 상승시키고, 세포의 산소요구를 증가시킴으로써 조직에 산소공급을 저하시켜 욕창발생이 촉진된다[27]. 따라서 중환자실 환자의 체온을 적절히 관리할 필요가 있으며 특히 본 연구에서 나타난 36.5도 미만 정도로 유지할 경우 경계압력이 낮음을 감안하여 체온이 상승되지 않도록 관리할 필요가 있다.
이외에 본 연구에서 회귀모형에서 유의한 예측요인으로 분류되지는 않았으나, 경계압력에 있어 변수별 하위분류에 따라 차이를 보인 변수들로는 폐질환 진단, Braden scale 점수, 평균혈압이 있었다. 폐질환은 산소량을 감소시켜 말초관류에 영향을 미치고 혈액이 불충하게 공급되어 욕창 발생률을 높이며 혈액의 산소가 감소되어 발생하는 저산소증에 의해 욕창치료가 지연될 수 있는 요인이며[21], Margolis 등[28]도 6개월 이내 욕창 과거력이 없는 65세 이상 외래환자를 대상으로 만성 폐쇄성 폐질환이 유의한 욕창발생 위험 요인이라고 하였다. 물론 본 연구는 폐질환 진단여부를 직접적인 욕창 발생요인으로 분석하지 않고 욕창과 관련이 있는 경계압력에 관한 예측여부를 살펴보았으므로 선행연구와 동일하게 비교할 수는 없다. 또한 본 연구의 대상자인 중환자의 경우 4~6시간마다 동맥혈가스검사 및 지속적인 산소포화도 수치 모니터링을 통해 비정상 수치를 즉각적으로 교정함에 따라 산소포화도 수치가 대체적으로 높아 본 연구결과에서 폐질환 진단 자체가 경계압력 측정요인의 유의한 변수로 나타나지 않았을 가능성이 있다. 따라서 폐질환 여부보다는 폐질환으로 인한 저산소증이 경계압력을 정확히 예측하는 지에 관한 검증이 필요할 것으로 보인다. 또한 Braden scale 점수는 감각 인지·습한 정도·활동 정도·기동력·영양 상태·마찰력과 전단력의 여섯 개 항목으로 평가하는 것으로 본 연구의 중환자실에서는 2시간마다 체위변경을 통해 습한 정도와 기동력에 대한 중재를 하였고 욕창 고위험군 비율이 높지 않아, 경계압력을 명확히 예측하지 못했을 것으로 생각된다. 그러나 욕창 비발생군에 비해 욕창 발생 군에서 Braden scale 점수가 낮은 것으로 보고한 Lee [2]의 연구결과를 통해 볼 때, 본 연구에서 Braden scale 점수가 낮았던 고위험군에서 경계압력이 높은 것으로 나타났으므로 추후 경계압력 상승을 예측할 수 있는 Braden scale 점수에 관한 후속 연구가 필요할 것으로 생각한다.
또한 본 연구에서 평균혈압이 64 mmHg 이하로 낮은 경우 측위에서 경계압력이 높았는데 이는 선행 연구[27]에서 욕창 영향요인으로 혈압을 제시하고 혈압에 따라 경계압력의 차이를 보인 것과 맥락을 같이 한다. 선행연구에 따르면 이완기 혈압이 60 mmHg 이하인 경우 외부에서 가하는 낮은 압력에 의해서도 말초에 국소빈혈이 발생되는데, 이는 외부 압력에 대한 저항이 약해지게 되기 때문이라고 하였다[27]. 또한 Kramer와 Kearney [29]는 평균 동맥압이 상처치유 정도를 5% 예측할 수 있다고 하였으며, Sung과 Park [30]의 연구에서도 평균 동맥압이 상처 치유 정도를 예측하는 인자로 평균 동맥압을 유지함으로써 심박출량이 증가하여 조직에 혈액을 공급하여 욕창 치유를 증진시킨다고 하였다. 물론 본 연구에서 혈압이 경계압력을 예측하지는 못하였으나 평균혈압이 낮은 군에서 경계압력이 높았는데 이는 전신의 혈압이 낮은 상태에서 경계압력이 높을 경우 해당 부위의 혈관을 막아 피부조직의 허혈 발생이 심해지므로 중환자실 환자의 정상 혈압 유지는 경계압력 감소효과를 가져올 뿐만 아니라 욕창 치유에도 매우 중요한 요소라고 할 수 있겠다.
한편 본 연구에서 초기에 제시한 욕창위험요인 중 BMI, 부종지수, 혈청헤모글로빈 및 산소포화도는 경계압력에 영향을 미치는 것으로 나타나지 않았는데, 이는 본 연구 대상자의 BMI를 보면 저체중환자가 11명으로 적어 분석에 제한이 있었을 수 있다는 점, 본 연구에서 사용된 매트리스인 폴리우레탄 폼 매트리스의 경우 체압 분산 효과가 일반 매트리스보다 높아[19] 경계압력 상승이나 피부상태 변화에 큰 영향을 미치지 않았을 가능성이 크다. 또한 부종지수가 높더라도 환자와 닿는 체표면적이 증가하여 체압 분산 효과가 높아지므로 경계압력의 예측인자로 유의한 결과를 보이지 않았을 것으로 생각한다. 그리고 혈청헤모글로빈이나 산소포화도의 경우 중환자실에서는 환자의 겸사결과에 따라 즉각적인 교정이 이루어지기 때문에 본 연구결과에 영향을 미치지 않았을 가능성이 크다.
또한 지금까지 인간을 대상으로 신체부위별 경계압력에 관한 선행 연구가 없어 경계압력을 예측하는 요인이 부위별로 다르게 나타난 원인에 대해 명확히 설명하기는 어렵다. 그러나 욕창이 발생하는 기전을 보면 체중을 지탱하는 부위에 가해지는 압력은 골격구조를 누르고, 이러한 압력은 뼈가 돌출된 부위와 이를 지지하는 표면 사이에 위치한 상대적으로 작은 양의 연조직을 통해 분산되게 된다. 이로 인해 모세혈관에 허혈을 초래하여 욕창이 발생하게 된다[19]. 따라서 동일한 대상자라도 둔부, 후두부, 좌우측 대전자 부위의 뼈의 형태나 체질량이 다르므로 신체 부위에 따라 경계압력 및 이에 영향을 미치는 요인 또한 차이가 있는 것으로 생각된다.
이상의 연구결과를 바탕으로 다음과 같이 제언하고자 한다. 첫째, 체위에 따라 욕창발생을 예측하는 경계압력의 절단점(cutoff score)을 정확히 구분하는 기준이 없으므로 욕창 발생 환자를 대상으로 절단점을 설정하기 위한 추후 연구가 필요하다. 둘째, 본 연구는 2시간마다 체위변경 후 경계압력과 피부상태를 확인하였으나 추후 체위변경의 간격을 변경하여 경계압력과 욕창발생과의 관련성을 확인할 필요가 있다. 셋째, 본 연구는 일개 대학병원의 중환자실 환자만을 대상으로 하였으므로 연구결과를 일반화하기 어려우므로, 여러 종류의 의료기관에서 다양한 환자 군을 대상으로 연구 범위를 확대하여 충분한 과학적 근거를 마련할 필요가 있다. 또한 환자의 상태는 계속 변화되므로 효과적인 욕창관리를 위해서는 욕창위험요인의 주기적인 재사정이 필요하고 위험요인으로 밝혀진 특성과 경계압력을 반영한 욕창 위험 사정도구를 개발하고 실무에 적용할 필요가 있다.
결론
본 연구는 욕창이 발생하는데 정확한 경계압력의 절댓값이 없고 문헌마다 제시하는 경계압력이 다른 것에 의문점을 가지고 시도되었으며, 욕창 발생과 관련된 경계압력에의 위험요인을 규명하고 이에 따른 욕창사정도구 및 욕창예방 간호지침 개발에 기초자료를 제공하고자 하였다.
연구결과, 욕창발생을 예측할 수 있는 경계압력 상승을 결정하는 변인은 고령, 낮은 혈청알부민 및 높은 체온인 것으로 확인되었으며 연령, 폐질환 진단 유무, 혈청알부민, Braden scale 점수, 체온과 평균혈압에 따라 경계압력에 차이가 있었다. 특히 70세 이상의 고령자, 영양상태가 불량한 저알부민혈증 환자, 체온이 정상 이상인 환자는 동일한 체위에서도 경계압력이 상승될 수 있는 위험 군임을 알 수 있었으므로, 추후 욕창 위험 사정과 욕창예방 간호수행 시 상기 대상자에 대한 주의 깊은 사정과 간호가 필요하다. 또한 임상실무에서 중환자실뿐만 아니라 특히 장기간 침상안정을 해야 하는 경우, 노인, 영양불량, 발열, 호흡기계 기능감소 및 저혈압 환자의 경우, 욕창을 예방하기 위한 간호중재로 체위에 따른 피부표면의 경계압력을 측정함으로 압력 상승을 조기에 발견하고 개개인에게 적절한 체위변경 간격과 시간을 설정하는 것이 필요할 것으로 생각한다.
본 연구는 욕창사정도구 외에 욕창발생에 위험을 유발할 수 있는 경계압력을 측정하는 방법을 처음 도입한 연구라는 데 의의가 있으며, 본 연구결과를 이용하여 추후 적절한 지지표면을 사용한 압력감소와 개별화된 욕창예방활동을 수행할 필요가 있다. 이러한 간호활동은 환자의 안전을 보장하기 위한 근거를 제공하는 것이 될 것이다.
CONFLICTS OF INTEREST:The authors declared no conflict of interest.
References
-
National Pressure Ulcer Advisory Panel. NPAUP pressure injury stages [Internet]. Washington DC: Author; 2016 [cited 2017 Nov 28].Avaliable from: https://www.npuap.org/resources/educational-
and- clinical- resources/npuap- pressureinjury- stages/.
-
-
Lee JK. The relationship of risk assessment using braden scale and development of pressure sore in neurologic intensive care unit. Korean J Adult Nurs 2003;15(2):267–277.
-
-
Pugliese G, Favero MS. Pressure ulcers: Impact on hospital costs and length of stay. Infect Control Hosp Epidemiol 1999;20(7):472. [doi: 10.1017/S0195941700068843]
-
-
Korean Statistical Information Service. 2015 Inpatient benefits by frequency of disease [Internet]. Seoul: Author; c2015 [cited 2017 Feb 28].
-
-
Park KH. Suspected deep tissue injury and managing shearing force. J Korean Wound Manage Soc 2014;10(2):489–493.
-
-
Cho KH, Yune SH, Lee H. Effects of mattresses and positioning on interface pressure and skin blood flow. J Korean Acad Rehabil Med 2010;34(2):214–219.
-
-
Park KO. In: A study on decubitus knowledge and decubitus nursing interventions of nurses in intensive care unit [master's thesis]. Seoul: Chung-Ang University; 2005. pp. 1-56.
-
-
Jiricka MK, Ryan P, Carvalho MA, Bukvich J. Pressure ulcer risk factors in an ICU population. Am J Crit Care 1995;4(5):361–367.
-
-
Lee H, Cho KH. Changes on blood perfusion and histological structures of sacral skin in rat by externally applied pressure. Tissue Eng Regen Med 2009;6(1):294–299.
-
-
Kim EK. In: Evaluation of EMR use for pressure ulcer risk assessment tools in ICU patients [master's thesis]. Seoul: Yonsei University; 2013. pp. 1-65.
-
-
Lee HN, Park JS. Nutrition-related factors predicted pressure ulcers in intensive care unit patients. J Korean Acad Fundam Nurs 2014;21(4):413–422.
-
-
Lee MO. Knowledge level of pressure ulcer among hospital nurses. J Korean Acad Adult Nurs 2000;12(4):619–628.
-
-
Munro BH. In: Lee EH, Jeong YH, Kim JS, Song RY, Whang GYStatistical methods for health care research. 1st Engl. Ed.. Seoul: Gunja; c2006. pp. 255-275.
-
-
Park CI, Kim YC, Shin JC, Seo HJ, Kim YG. Clinical utility of a special mattress in the prevention of pressure ulcers. J Korean Acad Rehabil Med 1997;21(1):209–215.
-
-
Park KH. The supporting surface and its effect in preventing pressure ulcer. J Korean Wound Manage Soc 2015;11(2):97–102.
-
-
Hospital Nurses Association. Evidence-based clinical nursing practice guideline: Prevention and management of pressure ulcer [Internet]. Seoul: Hospital Nurses Association; 2014 [cited 2017 Nov 28].Avaliable from: http://khna.or.kr/web/information/data/khna_
guide_ ebp02.pdf.
-
-
Park K, Park SM, Chun HK. In: Wound & Ostomy. Seoul: Hyunmoon Publishing; 2005. pp. 78-102.
-
-
White L. Viscoelastic foam mattresses: Marketing hype or molecular miracle? Urethanes Technol 2002;18(6):22–27.
-
-
Moon MK. The characteristics related to the development of pressure ulcers in long term care facilities: The use of 2009 national patient sample. J Korea Acad Ind Coop Soc 2013;14(7):3390–3399.
-
-
Kwak HR, Kang JY. Pressure ulcer prevalence and risk factors at the time of intensive care unit admission. J Korean Acad Adult Nurs 2015;27(3):347–357.
-
-
Curry K, Kutash M, Chambers T, Evans A, Holt M, Purcell S. A prospective, descriptive study of characteristics associated with skin failure in critically ill adults. Ostomy Wound Manage 2012;58(5):36–38. 40–43.
-
-
Ma JZ, Ebben J, Xia H, Collins AJ. Hematocrit level and associated mortality in hemodialysis patients. J Am Soc Nephrol 1999;10(3):610–619.
-
-
Seiler WO, Stähelin HB. Decubitus ulcers: Treatment through five therapeutic principles. Geriatrics 1985;40(9):30–44.
-
-
Kramer JD, Kearney M. Patient, wound, and treatment characteristics associated with healing in pressure ulcers. Adv Skin Wound Care 2000;13(1):17–24.
-
 KSNS
KSNS
 Submit an article
Submit an article

 Cite
Cite