Articles
- Page Path
- HOME > J Korean Acad Nurs > Volume 52(1); 2022 > Article
- Research Paper Willingness to Use and Appropriate Payable Cost for Visiting Nurse Service for the Elderly in the Community
- Soyoung Seo, Soong-nang Jang
-
Journal of Korean Academy of Nursing 2022;52(1):105-119.
DOI: https://doi.org/10.4040/jkan.21193
Published online: February 28, 2022
- 3,187 Views
- 53 Download
- 1 Crossref
- 0 Scopus
Abstract
Purpose
This study aimed to measure willingness to use (WTU) and appropriate payable cost of visiting nurse service for the elderly and explore their impact factors.
Methods
The study included 752 participants selected from data that were completed in 2017 for the elderly aged over 60 nationwide. Logit and Tobit regression analysis were performed to confirm the influencing factors.
Results
The study found that 39.1% of the elderly in the community were WTU the visiting nurse service, and they reported that the cost per visit was 12,650 Korean Won. The factors influencing WTU were having less than moderate subjective health status (OR = 1.63, p = .011), being part of a social participating groups (OR = 1.50, p = .046), or participation in senior health promotion programs (SHPPs) (OR = 1.96, p = .003). The cost was also influenced by less than moderate subjective health status (β = 4.37, p = .021), being part of a social participating groups (β = 4.41, p = .028), or participation in SHPPs (β = 4.87, p = .023). Additionally, elderly people living alone who were used as covariates were highly WTU (OR = 2.20, p = .029).
Conclusion
This study provides evidence to predict demand for visiting nurse service and reflects consumer value in setting the service cost. This is the first study to derive cost from consumers' perspective regarding the service for the elderly. As it is the result of an open-ended survey, follow-up studies are needed to estimate more reliable and reasonable results.
Published online Feb 28, 2022.
https://doi.org/10.4040/jkan.21193
Abstract
Purpose
This study aimed to measure willingness to use (WTU) and appropriate payable cost of visiting nurse service for the elderly and explore their impact factors.
Methods
The study included 752 participants selected from data that were completed in 2017 for the elderly aged over 60 nationwide. Logit and Tobit regression analysis were performed to confirm the influencing factors.
Results
The study found that 39.1% of the elderly in the community were WTU the visiting nurse service, and they reported that the cost per visit was 12,650 Korean Won. The factors influencing WTU were having less than moderate subjective health status (OR = 1.63, p = .011), being part of a social participating groups (OR = 1.50, p = .046), or participation in senior health promotion programs (SHPPs) (OR = 1.96, p =.003). The cost was also influenced by less than moderate subjective health status (β = 4.37, p = .021), being part of a social participating groups (β = 4.41, p = .028), or participation in SHPPs (β = 4.87, p = .023). Additionally, elderly people living alone who were used as covariates were highly WTU (OR = 2.20, p = .029).
Conclusion
This study provides evidence to predict demand for visiting nurse service and reflects consumer value in setting the service cost. This is the first study to derive cost from consumers' perspective regarding the service for the elderly. As it is the result of an open-ended survey, follow-up studies are needed to estimate more reliable and reasonable results.
서론
1. 연구 배경
대한민국은 현재 고령화로 인한 인구구조 변화가 세계에서 가장 빠르게 진행되고 있는 나라로 2019년 한국의 평균 기대수명은 83.3년에 이르렀다[1]. 그러나 노인의 삶의 질과 관련된 건강하게 오래 사는 건강기대수명은 70.4년으로 건강하지 않는 노년을 보내고 있다[2]. 노화는 일상생활 수행능력(activity of daily living [ADL])에 제한이 있거나 도구적 ADL의 의존성이 높아진다. 더불어 국내 노인의 90% 가량은 만성질환이 있고 80% 이상이 약을 복용하고 있는 것으로 알려져 있다[3]. 따라서 노인의 건강관리를 위해서는 지속적인 관찰이 필요한데, 노인들은 거주하는 곳에서 건강관리 및 일상생활을 유지하고자 한다. 건강한 노인 88.6%는 현재 거주하는 집에서 계속 살길 원하고, 57.6%는 거동이 불편해져도 재가서비스를 이용하여 현재의 집에서 계속 거주하기를 희망한다[3]. 이와 관련하여, 2018년 보건복지부는 고령으로 인해 노쇠해지고 여러 만성질환 등으로 인한 변화와 그에 따라 필요한 서비스를 지역사회 보건의료현장과 복지서비스로 유기적으로 연계하여 노인 의료·보건·복지 지원의 복합적인 돌봄의 연속성 기반 실현을 위해, 노인들이 의료기관이나 시설이 아닌 친숙한 집과 거주 지역에서 건강한 노후(aging in place)를 보내고자 하는 바람에 부합하는 환경을 구축하는 「지역사회 통합 돌봄: 커뮤니티케어」 정책을 도입하였다[4]. 이와 같은 고령화의 인구학적인 변화, 노인들의 재가·지역사회 거주 희망 및 커뮤니티케어 추진 등 정책적인 변화는 지역사회 노인의 건강관리 및 유지를 위해 의사나 간호사에 의한 방문형 의료서비스 활성화를 요구하고 있다.
국내 대표적인 방문형 간호사업은 노인장기요양보험(long-term care insurance [LTC]) 재가급여 방문 간호사업, 의료기관 가정간호사업 및 보건소 방문 건강관리사업으로 사업수행의 근거, 대상 및 조직 운영에 차이가 있다. 그러나 현재 이루어지고 있는 가정·방문간호사업은 긍정적인 성과에도 불구하고[5, 6, 7] 전반적인 서비스 활용은 낮다. 국내 지역사회 노인을 위한 LTC 서비스를 살펴보면 노후의 건강증진과 생활 안정을 목적으로 하고 있으나 대부분 사회복지사와 간병인 등에 의한 신체활동이나 가사 활동을 지원하는 간병 중심으로 의료적 접근이 낮다[8]. 방문간호서비스 이용자 중에서는 장기요양인정조사 단계에서 대상자 자신의 건강 상태를 정확히 파악하지 못해 반수 이상의 노인들이 간호 필요도를 체크하지 않아[9] 간호가 필요해도 실제로 방문간호 권고조차 받지 못할 가능성이 있다. 더불어 방문간호를 권고 받았다 해서 모두 서비스를 이용하고 있지도 않아 방문간호서비스를 권고 받은 대상자의 7.4%가량만 방문간호서비스를 이용하고 있다[8]. LTC 대상자의 방문간호서비스 이용 동기는 전문 간호를 받기 위해서이나, 홍보 부족으로 인식이 낮고, 방문간호 권고가 의무가 아닌 권장 사항이며 서비스 신청 절차 또한 까다롭기 때문에 이용이 저조하다[10]. 이상과 같이 지역사회 노인들은 간호서비스가 필요한 건강 상태임에도 건강 상태를 지각하지 못하거나, 방문간호 권고에도 서비스를 이용하지 않고 있는 것으로 파악된다. 거주 지역에서 건강한 노후를 보내는 ‘aging in place’를 구현하기 위해서는 장기요양 방문간호 권고군 뿐 아니라 건강 상태를 인지하고 있지 못하는 지역사회 거동 불편 노인들에게 필요한 건강관리를 제공하고 노인 삶의 질을 높이는 간호사 방문형 서비스 확대가 필요하다.
간호사 방문형 서비스 확대를 위해 노인들의 선호와 서비스 선택에 대한 가치를 확인하는 수요 파악이 필요하다. 지역사회 노인들의 ‘aging in place’를 위해서는 건강 욕구에 부합하는 서비스가 필요하고, 서비스 선호를 확인하기 위해 이용 의향을 분석한다. 이용 의향은 개인이 서비스 이용을 희망하는 정도나 인식을 의미하며 서비스의 수요를 예측할 수 있고 개인 욕구에 부합하는 서비스 이용으로 이어지게 하는 의미를 가지는 정보이다[11]. 일반적으로 사회복지 서비스로 노인들의 재가복지서비스에 대한 이용 의향을 확인하는 연구가 활발하게 이루어져 노인이 가진 다양한 환경적 요인, 인구 사회학적 특성 및 의료서비스 필요 상태 등을 서비스 선호 요인으로 다루고 있으며[11, 12, 13], 재가 방문간호서비스에 대한 노인들의 이용 의향을 분석한 연구도 일부 이루어지고 있다[14, 15]. 더불어 선택한 서비스의 수요량을 결정하는 비용에 대해 사회적 관점의 경제성 검토가 필요하다. 보건의료의 특성상 한정된 자원에서 한 사업의 도입 여부는 다른 사업의 기회비용 상실로 인한 편익 손실로 이어질 수 있기 때문이다. 경제성 평가에서 비용 분석은 중요하며 의료서비스에 대한 적합한 비용을 반영하기 위해 지불의사 또는 지불의사금액(willingness to pay [WTP]) 연구가 주로 관심을 받고 있다. WTP는 개인이 더 나아질 것으로 생각하는 보건의료서비스를 위해 지불할 최고 금액을 말하며[16] 서비스를 통해 얻게 되는 편익을 화폐단위로 측정하여 비용을 직접 비교하므로 유용한 효과평가 방법이다[17]. 해외에서 보건의료 분야 WTP 연구는 의료 임상, 보건복지 및 정책 분야에서 활발하게 수행되고 있다. 지역사회 노인을 위한 방문형 간호서비스에 대한 WTP 연구로 상해 빈 둥지 노인의 가정 건강관리[15], 미국 저소득층 노인을 대상으로 가정 및 지역사회기반 서비스[18]와 상해 거주 노인의 가정 재활 간호[19]에 대한 연구가 확인되었으며 주요 영향 요인으로 기능장애가 있는 허약 노인, 사회적 지원이나 의료서비스 접근성이 좋지 않은 노인 및 소득 등을 보고하였다. 국내에서는 2000년 전·후로 간호영역에서 이용(지불) 의향 연구 또는 WTP에 대한 연구가 시도되었으며 가정간호사업[20, 21]이 주요 연구 주제였으며 Ko와 Park [21]은 WTP 접근법을 간호서비스 비용을 결정할 때 소비자의 가치를 반영하는 합리적인 비용책정 정책 대안으로 제시하기도 하였다. 간호영역의 두 선행연구는 국내 가정간호사업 도입 전·후에 이루어진 연구로 Lee 등[20]은 연구 대상이 입원 후 퇴원 당일, 25세에서 67세의 암, 고혈압, 당뇨 및 뇌졸중 환자이고 Ko와 Park [21]의 연구에서는 지역사회에서 가정간호를 제공받고 있는 32세에서 88세 사이의 뇌혈관 질환자 및 보호자가 대상이었다. 따라서 국내에서는 간호사 방문형 서비스에 대해 지역사회에 거주하고 있는 노인을 대상으로 한 WTP 등 서비스 비용에 대한 연구는 확인되지 않았다. 간호서비스는 전통적으로 비용을 산정하는 경우가 많지 않았으나 현대사회는 인구·사회·경제적 변화로 다양하고 전문성이 요구되는 간호서비스를 제공하고 있으므로 그에 따른 비용 책정은 제공되는 서비스 종류에 따라 확대될 필요가 있다. 한국의 보건의료서비스 비용은 건강보험제도의 수가 책정을 기본으로 하고 있으며, 간호 수가 책정 시에는 적정수가 산정이 중요하며, 적정수가에는 서비스에 대한 유형의 가치와 소비자의 무형 가치를 함께 반영하여 합리적인 가격을 책정하는 것이 필요하다. 따라서 무형의 간호서비스에 대한 응답자의 가치가 반영된 수가책정을 위해 WTP 연구 등 적정수가 책정을 위한 검토가 필요하다.
국내 방문형 간호서비스 중 공적보험인 LTC나 국민건강보험은 서비스 비용이 책정되어 있다. 각 사업의 서비스 제공 간호 인력으로 LTC 방문간호사업이 간호(조무)사나 치과 위생사로 구성되어 있고, 의료기관 가정간호사업은 가정간호 전문 간호사가 서비스를 제공한다. LTC 방문 간호서비스는 간호사와 간호조무사가 동일한 비용으로 책정되어 있고 의료기관 가정간호는 전문 간호사 서비스가 반영된 비용이다. 그에 반해 지역보건법에 따른 보건소 방문 건강관리사업은 지방자체단체의 예산으로 운영되는 사업이며 간호 인력은 간호사와 간호사 업무를 보조하는 간호조무사로 구성되어 있다. 따라서 본 연구는 2017년 노인을 대상의 연구 조사 자료[22]를 활용하여 일반 면허간호사가 노인을 대상으로 제공하는 지역사회 방문형 서비스에 대한 이용의사와 노인이 서비스에 지불하고자 하는 금액을 산출하고자 한다. 해당 자료는 간호사 가정방문 서비스에 대한 적정지불금액을 조사한 바 있다. 간호사 지역사회 방문형 서비스는 조사내용과 국내 방문형 간호사업의 간호범위를 반영하여 간호사가 노인이 있는 집으로 방문하여 질병과 장애로부터 회복 등 간호나 건강관리 등 개인 및 가족의 건강을 유지 증진시키기 위해 제공할 수 있는 활동을 의미하는 것으로 정의하였다. 이에 따라 지역사회 노인을 대상으로 간호사가 제공하는 방문형 서비스에 대해 실수요자인 노인의 간호사 방문형 서비스에 대한 이용 의향과 적정지불금액을 확인하고 소비자 선호와 가치부여에 영향을 미치는 요인을 확인하고자 한다. 보건의료 서비스 비용에 대한 경제성 검토에 전술한 바와 같이 WTP가 주로 수행되고 있으나 노인대상의 간호사 방문형 서비스 비용에 대한 연구가 부족한 상황에서 적정비용에 대한 검토는 노인 소비자들이 서비스에 부여하는 가치를 추정 할 수 있도록 한다. 이 연구를 통해 간호사 방문형 서비스 확대와 소비자(노인)의 가치를 반영한 비용 산정 등 정책변화에 대응할 수 있고 소비자 중심의 서비스 제공 계획 수립을 위한 유용한 기초 자료 지원이 가능할 것이다.
2. 연구 목적
1) 지역사회 거주 노인들의 간호사 방문형 서비스 이용 의향을 확인하고 간호사 방문 시에 지불할 수 있는 적정지불금액을 산출한다.
2) 지역사회 거주 노인들의 간호사 방문형 서비스 이용 의향과 적정지불금액에 영향을 미치는 요인을 분석한다.
3. 연구 개념 틀 및 연구 가설
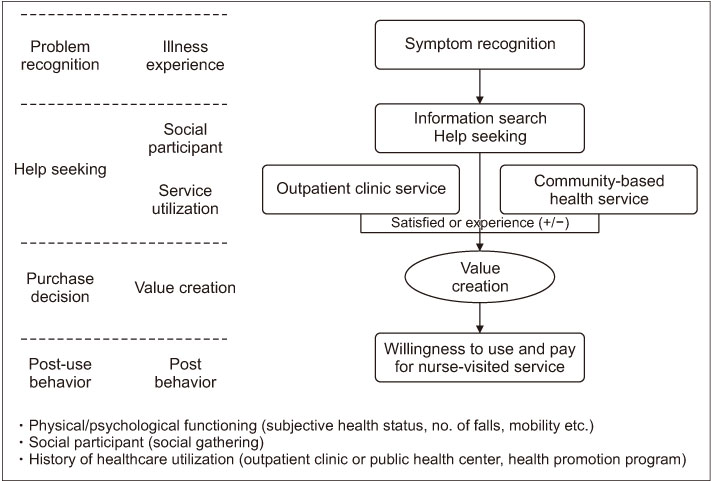
의료소비자의 서비스에 대한 이용 의향 및 지불의사는 보건의료서비스를 선택하는 의사결정의 결과로 의료시장에 진입한 서비스에 대해 이용 의지를 가지고 지불하는 소비자의 구매 행동이다. 서비스를 구매·선택하는 소비자의 행동은 ‘문제 인식’, ‘정보검색’, ‘대안 평가’, ‘구매 결정’ 및 ‘구매 후 평가’ 단계를 거친다. 따라서 본 연구에서는 서비스 선호와 적정지불금액에 영향요인을 소비자 행동론을 기반으로 지역사회 노인이 간호사 방문형 서비스를 선택하는 과정을 4단계로 재구성하여 개념 틀로 적용하였다. 즉 문제 인식(질병 경험), 도움 찾기(내부 및 외부 정보), 구매 결정(가치 창출), 구매 후 행동(지불의사)으로 구분하여 검토하였다. 대안 평가(구매 전 평가)과정은 정보수집과 함께 이루어지는 단계로 정보검색에 해당하는 도움 찾기로 통합하였다. 서비스에 대한 대안 평가가 완료되어 가치 창출이 되었을 때를 구매 결정단계로, 서비스 이용 후 행동은 서비스 선택 결정 후 행동으로 수정하였다(Figure 1). 질병에 이환된 개인이 의료서비스를 선택하는 과정에는 외부에서 얻는 정보와 개인의 경험을 통해 대안을 평가하고 건강서비스 이용을 결정한다. 의료이용 결정은 사회관계망으로 전달된 정보에 따라 영향을 받게 되며 사회관계망으로 전달된 건강 관련 정보는 건강증진행위에 영향을 미쳐 의료서비스 이용을 선택하도록 한다[23]. 더불어 의료기관 또는 지역사회 건강서비스 경험이나 만족도에 따라 건강 개선·유지 및 향상을 위해 적합한 서비스를 선택하고 이용 의향과 지불의사를 갖게 된다. 따라서 보건의료서비스 선택은 건강 상태와 내·외부 정보의 영향에 따라 대안을 선택하여 가치를 창출하여 지불의사에 따라 금액을 정하는 과정으로 진행된다. 이에 서비스 구매결정과 적정지불금액에 영향을 미치는 요인으로 건강 상태와 도움 찾기로 얻어진 내부 정보 및 외부 정보의 영향을 확인하기 위해 본 연구를 위한 가설을 다음과 같이 설정하였다.
Figure 1
Conceptual framework of research.
1) 가설 1: 신체적 또는 사회· 심리적 건강기능에 따라 간호사 방문형 서비스 이용 의향과 적정지불금액에 차이가 있다. 즉 건강 상태나 기능이 낮으면 이용 의향과 적정지불금액이 높을 것이다.
2) 가설 2: 사회참여 또는 지역사회 건강서비스 이용 경험(만족도)에 따라 간호사 방문형 서비스에 이용 의향과 적정지불금액에 차이가 있다. 즉 사회참여 활동을 하는 노인, 의료기관의 서비스 만족도가 낮거나, 지역사회 건강서비스 이용 경험이나 만족도가 높으면 이용 의향과 적정지불금액이 높을 것이다.
연구 방법
1. 연구 자료
본 연구 분석을 위해 2017년 지역사회 건강증진 전략을 위해 노년기 건강 관련 사회자본과 지역사회 건강서비스 이용 의도 및 만족도 연구 조사 자료를 활용하였다[22]. 해당 자료는 설문 참여에 동의한 사람들을 대상으로 남·여 분포에 차이 없이 할당하고, 거주 지역은 서울, 경기, 영남, 호남, 강원, 충청 시·군 지역권별로 유사하게 분포되도록 60세 이상 노인을 무작위로 추출한 후 연구 참여에 동의하지 않은 노인이나 인지장애 등이 있어 자신의 의사를 명확히 밝히기 어려운 경우는 대상에서 제외하고 수집된 자료이다. 설문조사는 사회자본과 건강행태 및 건강 상태와의 관련성, 지역사회 건강 관련 서비스에 대한 만족도 등을 분석하기 위해 참여자 일반특성, 건강 상태, 일차 의료 이용, 지역사회 건강 관련 자원 이용 현황 및 요구에 대한 항목으로 구성되어 참여자의 건강 관련 삶의 질, 전반적 건강상태, 예방적 건강형태, 약물 관리, 낙상 경험, 사회적 지지, 지역사회 의료이용 관련, 지역사회 방문 건강서비스 관련 및 지역사회 건강서비스 관련 의견에 대한 문항이 포함되어 있다. 지역사회 의료이용영역은 의료기관 이용 경험 및 신뢰도를, 지역사회 방문 건강서비스영역에는 LTC의 방문 간호서비스, 의료기관의 가정 간호서비스 및 보건소의 방문 간호서비스의 이용 경험과 만족도를, 지역사회 건강서비스 관련 영역에는 지역사회 자원인 의료기관(동네의원)과 보건소 이용 만족도 및 노인 건강프로그램 이용 경험에 대한 질문과 더불어 지역사회 의사 및 간호사의 방문 서비스에 대한 요구도와 적정지불금액이 포함되어 있다.
2. 연구 대상
본 연구의 대상자는 위자료에서 수집된 전국 지역사회에 거주하는 노인 총 800명 중 이용 의향과 적정지불금액에 대한 질문에 응답하지 않은 표본과 기존의 방문형 간호서비스 이용 경험이 결과에 미치는 효과를 제어하기 위해 방문형 간호서비스를 경험한 노인을 제외하고 752명의 노인을 연구 대상에 포함하였다.
3. 변수측정
결과변수는 간호사의 지역사회 방문형 서비스에 대한 가치이다. 국내에서는 지역사회 방문형 간호서비스로 LTC 방문간호, 의료기관 가정간호, 보건소 방문 건강관리사업이 대표적으로 방문간호 인력 구성이 다양하다. 이에 본 연구에서는 간호사가 지역사회를 방문하여 질병과 장애로부터 회복이나 건강관리 등 개인 및 가족의 건강을 유지 증진하기 위한 간호 제공 활동을 총괄하여 이용 의향과 적정지불금액을 산출하였다. 이용 의향은 “건강에 도움이 필요할 때 간호사가 집으로 방문하는 서비스를 이용할 의향이 있으십니까?” 질문에 “예”로 응답한 경우이며, 적정 지불금액은 간호사 방문형 서비스 이용 의향이 있는 경우, “간호사가 1회 방문 시 적정하다고 생각하시는 금액은 얼마입니까?”로 제시된 개방형 질문으로 측정된 금액이다.
독립변수는 건강 관련 요인과 사회적 참여 및 지역사회 건강서비스 이용 경험으로 분류하였다. 건강 관련 변수로는 신체적인 기능과 심리·사회학적 기능을 평가하기 위해 건강 관련 삶의 질 점수, 주관적 건강 상태, 일상 활동, 낙상 경험 및 주관적 외로움 변수를 포함하였다. 건강 관련 삶의 질은 걷기 운동능력, 자기 관리, 일상 활동, 통증·불편, 불안·우울증의 5차원으로 문항별 3가지 응답을 측정하도록 구성된 EuroQoL 5 Dimension (EQ-5D)을 질병관리본부에서 제시한 EQ-5D 질 가중치 보정 점수(EQ-5D index)로 산출하였다[24]. 신체 기능 측정을 위해 낙상 횟수와 EQ-5D 항목 중 일상 활동 점수를 활용하였고 심리·사회적 기능은 주관적 건강 상태와 주관적 외로움으로 평가하였다. 응답범위는 주관적 건강 상태는 5점, 일상 활동 점수와 주관적 외로움은 3점 척도로 점수가 높을수록 나쁜 결과를 나타낸다. 사회참여 요인을 측정하기 위해 연구 참여 노인들이 소속되어 활동하는 모임이나 단체가 있는 경우를 포함하였다. 지역사회 서비스 이용을 평가하기 위해 동네의원 서비스와 보건소 서비스의 만족도 및 노인 건강증진 프로그램 참여 경험을 변수로 활용하였다. 만족도 점수는 5점 척도로 점수가 높을수록 만족도가 높다. 인구통계학적 및 사회·경제적 변수에는 성별, 연령, 교육 수준, 거주지, 가족 규모, 혼인상태, 가계소득 및 고용상태가 포함되었다.
4. 분석 방법
연구 대상자의 일반특성은 기술통계로 연속변수는 평균과 표준편차, 범주형 변수는 빈도와 백분율로 분석하였다. 일반특성에 따른 이용 의향은 카이검정을, 적정지불금액은 분포를 고려하여 비모수검정(Wilcoxon two sample test 또는 Kruskal-Wallis test)을 시행하였다. 간호사 방문형 서비스 이용 의향과 각 독립 변수 간의 연관성은 Logit 회귀분석으로 수행하였다. Logit 회귀분석의 가정은 각 관찰결과가 독립적이어야 하고, 연속 독립 변수에 대한 로짓의 선형성 및 독립 변수 간 다중공선성이 작거나 없어야한다[25]. 연구에 활용된 자료는 중복응답이 없고, 독립변수를 범주화하였으며 다중공선성은 VIF (Variance Inflation Factor) 5이하로 나타나 가정을 충족하였다. 또한 독립 변수와 적정지불금액 사이의 연관성은 Tobit 회귀모형을 적용하였다. Tobit 분석은 어떤 특정 값 이상 또는 이하에서 관찰될 수 있는 실제 값이 없고 일정 영역에서만 관찰되는 변수를 종속변수로 하는 통계적 모형을 Tobit 모형이라 하며 오차항 평균이 0이고 분산이 σ2인 독립된 정규분포를 가정한다. Tobit 회귀모형은 지불의사가 없는 참여자의 적정지불금액을 검열된(censored) 것으로 가정하여 표본 손실 없이 낮은 편향으로 계수를 추정할 수 있다[26]. 모형 적합도를 확인하기 위해 Logit 회귀분석은 Homers-Lemeshow Goodness of fit을 Tobit 회귀분석은 Pseudo R2을 확인하였다. 양측검증 테스트로 통계적으로 유의한 p값은 .05이다. 본 연구를 위해 활용된 표본 수는 사회조사 연구를 위한 표본크기를 결정하는 공식에 따라 741명이 필요한 것으로 확인되었다.
5. 윤리적 고려
2017년 “지역사회기반 노인 건강증진 프로그램 개발” 연구를 위해 이미 조사 완료 된 자료를 활용하는 이차 자료 분석 논문으로 중앙대학교의 생명윤리심의위원회에 심의 면제 승인(NO. 1041078-202004-HRSB-100-01)을 받았다.
연구 결과
1. 응답자 일반사항
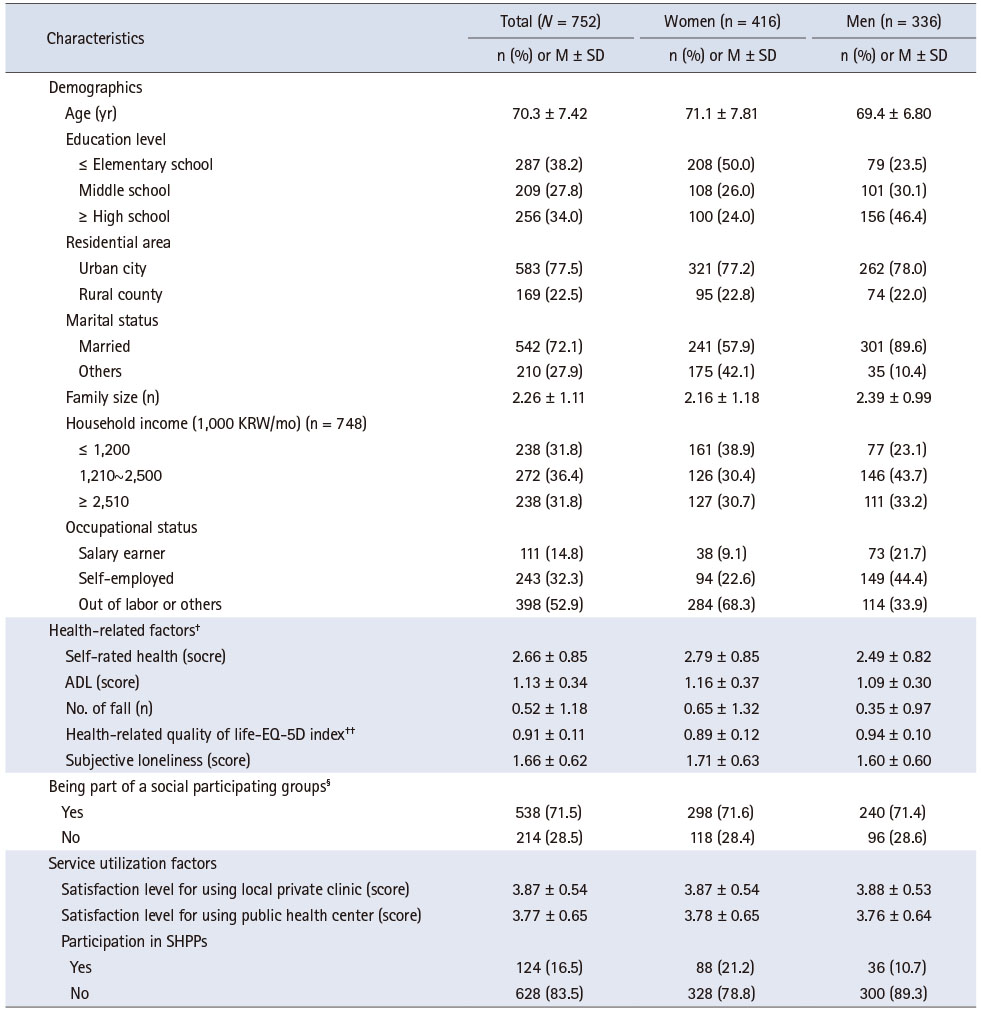
연구 참여자 일반특성은 평균연령은 70.3세로 여성이 55.3%, 남성이 44.7%이며 학력은 38.2%가 초등학교 이하, 34.0%는 고등학교 이상의 교육 수준을 보였다. 대부분 도시에 거주(77.5%)하고 혼인 중이며(72.1%), 가구원 수는 평균 2.26명이다. 회사에 고용되었거나 본인 사업을 하여 소득이 있는 참여자는 47.1%로 나타났다. 건강과 관련하여서는 주관적 건강 상태 점수가 2.66(± 0.85)점으로 50% 가량의 대상자가 본인이 건강하다고 느끼고 있다. 일상 활동은 1.13 (± 0.34)으로 대부분 활동에 큰 지장이 없었으며, 26.5%의 노인이 1회 이상 낙상을 경험한 것으로 나타났다. 건강 관련 삶의 질을 나타내는 EQ-5D index 점수는 평균 0.91 (± 0.11)이며 외로움을 느끼는 점수는 1.66 (± 0.62)으로 참여 노인의 절반 이상이 외로움을 경험하는 것으로 나타났다. 응답 노인 중 71.5%는 단체나 모임에 소속되어 사회적인 활동을 하고 있다. 동네의원 서비스에 대한 만족도 점수는 3.87 (± 0.54)점, 보건소 서비스에 대한 전반적인 만족도 점수는 3.77 (± 0.65)점이며 노인 건강증진 프로그램은 16.5%가 참여 경험이 있는 것으로 나타났다(Table 1).
Table 1
General Characteristics of the Study Participants
2. 간호사 방문형 서비스 이용 의향 및 적정지불금액
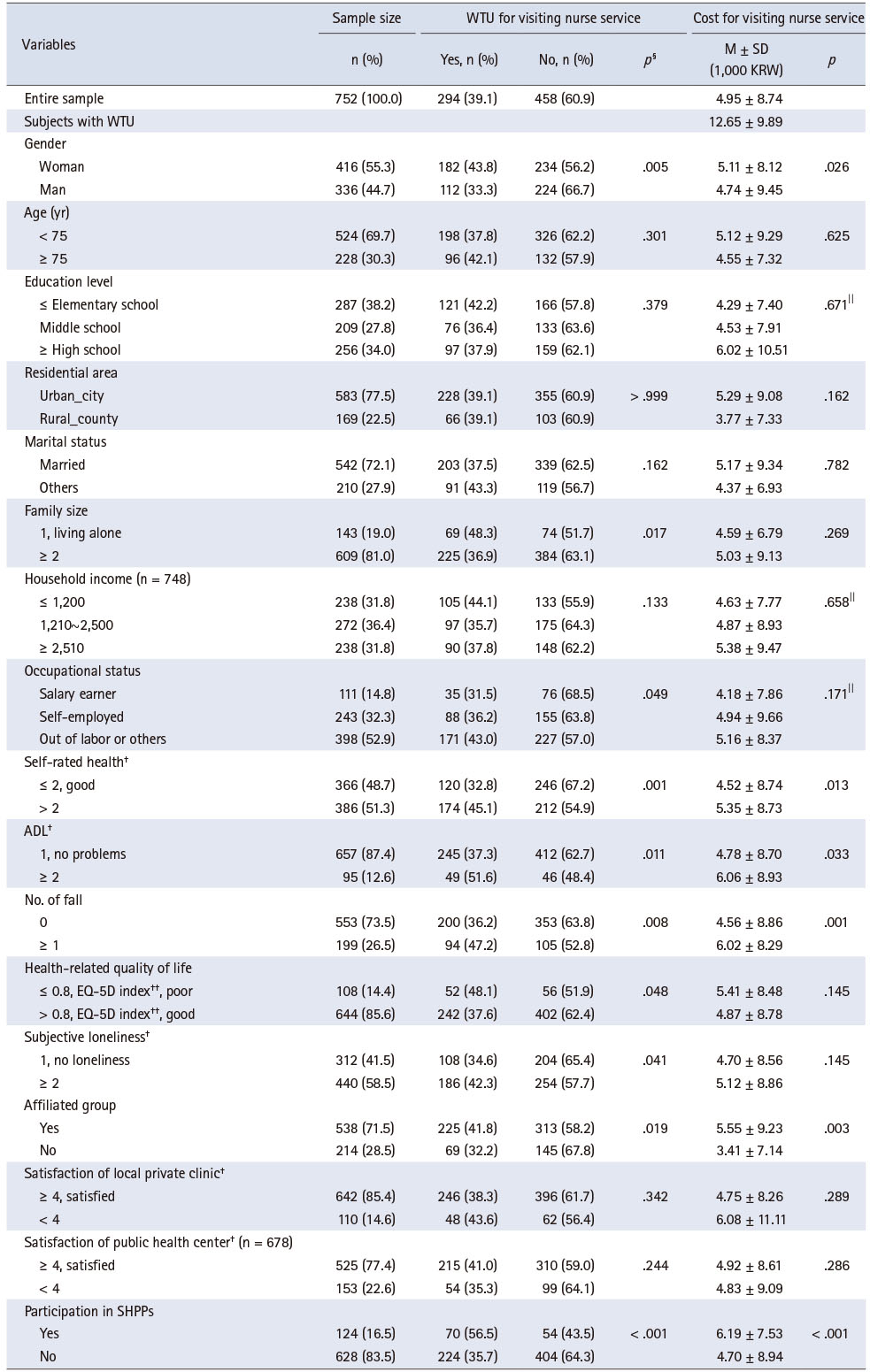
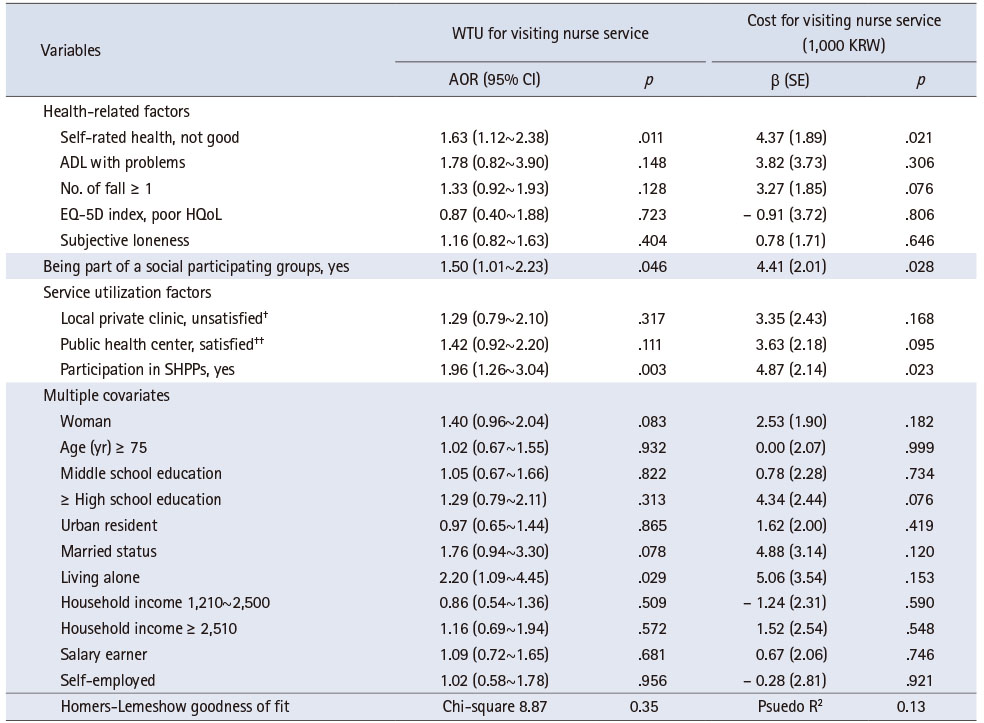
일반특성에 따른 간호사 방문형 서비스에 대한 가치평가 결과와 그룹 간 차이는 Table 2로 확인할 수 있다. 752명 중 294명(39.1%)의 대상자가 건강 도움이 필요할 때 간호사 방문형 서비스를 이용할 의향이 있는 것으로 응답했다. 모든 참여자의 간호사 1회 방문에 대한 적정한 금액은 4,950원(± 8,740원)으로 분석되었으나 간호사 방문형 서비스를 이용할 의향이 있는 참여자로 제한한 경우 적정지불금액은 12,650원(± 9,890원)으로 확인되었다.
Table 2
Willingness to Use and Appropriate Payable Cost for Visiting Nurse Service
대상자 특성에 따른 간호사 방문형 서비스에 대한 이용 의향은 성별(p = .005), 가구 형태(p = .017), 고용 형태(p = .049)에 따라, 건강 상태는 모든 변수가 이용 의향에 그룹 간 차이가 있는 결과를 보고하였다. 또한 소속 모임(p = .019)이나 노인 건강증진 프로그램 참여 경험(p < .001)이 차이가 있는 것으로 나타났다. 즉 여성, 혼자 사는 독거노인, 소득이 없는 노인이 간호사 방문형 서비스의 필요성을 느끼며 주관적으로 건강 상태가 좋지 않고 외로움을 느끼는 경우, 낙상 경험이 있는 그룹, 사회활동을 하는 그룹 및 건강증진 프로그램에 참여한 경험이 있는 대상자가 간호사 방문형 서비스 이용 의향이 더 높은 것으로 나타났다. 응답자 특성에 따른 적정지불금액은 여성이 남성보다 적정지불금액이 높고(p = .026), 주관적 건강 상태가 좋지 않거나(p = .013), 일상 활동에 지장이 있는 경우(p = .033), 낙상 경험(p = .001) 등이 차이를 보여 건강 인식이나 기능 상태가 중요한 요소로 나타났고, 소속 모임이 있거나(p = .003)와 노인 건강증진 프로그램 참여 경험(p < .001)이 있는 노인이 더 지불하고자 하였다.
3. 간호사 방문형 서비스에 미치는 영향 요인
간호사 방문형 서비스에 영향을 주는 요인을 확인하기 위한 회귀분석은 독립변수에 대한 설문에 대해 ‘모름과 무응답’으로 발생한 결측값을 제외하여 674명을 대상으로 수행하였다. 노인 소비자의 보건의료서비스 구매 결정 인지과정에 따라 수립한 가설을 검정하기 위해 건강관련요인(가설 1)과 사회참여 및 지역사회 건강서비스 경험·만족도(가설 2)를 회귀모형에 적용하였다. 개인 특성을 나타내는 인구 사회학적인 변수는 공 변수로 투입하여 해당 변수를 통제한 결과를 산출하였다. 이용의향과 적정지불금액 추정을 위한 Logit 분석과 Tobit 분석의 모형 적합도는 Homers-Lemeshow goodness of fit의 p값이 0.05보다 높고, Pseudo R2은 0 < R2 < 1로 두 모형은 적합한 것으로 나타났다.
이용 의향에 대한 영향요인은 주관적 건강 상태, 소속 모임 여부 및 노인 건강증진 프로그램 참여 경험이며 적정지불금액의 영향요인도 동일하게 나타났다(Table 3). 일상 활동이나 낙상 경험, 건강 관련 삶의 질과 주관적 외로움 등의 신체 및 심리적인 요인이나 지역사회 의원이나 보건소 서비스 만족도 경험은 이용 의향에 영향을 주지 않았다. 주관적으로 건강 상태가 좋지 않다고 느끼는 노인(odds ratio [OR] = 1.63; 95% confidence interval [CI] = 1.12~2.38), 사회적인 활동을 유지하는 소속 모임이 있을 때(OR = 1.50; 95% CI = 1.01~2.23)와 노인 건강증진 프로그램에 참여한 경험이 있는 그룹(OR = 1.96; 95% CI = 1.26~3.04)의 서비스 이용 확률이 높았고 각각 단위당 4,370원(β = 4.37, p = .021), 4,410원(β = 4.41, p = .028) 및 4,870원(β = 4.87, p = .023) 더 지불할 의사가 있는 것으로 확인되었다. 대상자 일반특성의 영향을 통제하기 위해 공 변수로 활용한 인구 사회학적인 요인 중에 홀로 지내는 독거노인이 서비스 이용 의향이 있는 것으로 나타났다(OR = 2.20; 95% CI = 1.09~4.45).
Table 3
Influencing Factors Associated with Preference for Visiting Nurse Service among Korean Older Population
연구 결과에 따라 본 연구의 가설 1, 신체적 또는 사회·심리적 건강기능에 따라 간호사 방문형 서비스 이용 의향과 적정지불금액에 대한 차이는 부분적으로 검정 되었다. 본 연구에서는 본인의 건강이 좋지 않다고 느끼는 경우 노인의 경우 간호사 방문형 서비스에 대한 이용 의향과 적정지불금액이 높았으나, 그 외 기능적 건강 상태에 대해서는 영향이 확인되지 않았다. 가설 2. 사회참여 또는 지역사회 건강서비스 이용 경험(만족도)에 따라 간호사 방문형 서비스에 이용 의향과 적정지불금액에 차이 여부도 부분적으로 확인되었다. 지역사회 거주 노인이 사회활동을 위해 참여하는 모임이나 단체가 있는 경우와 복지관이나 경로당에서 제공하는 건강증진 프로그램에 참여하는 경우 간호사 방문형 서비스 이용 의향과 적정지불금액을 높이는 것으로 나타났으나 동네의원이나 보건소 이용 만족도는 서비스 선택에 미치는 영향이 확인되지 않았다.
논의
1. 이용 의향 및 적정지불금액
본 연구는 국내 고령자들의 간호사 방문형 서비스 이용 의향과 1회 방문 시 적정지불금액으로 서비스 가치를 측정하고 관련된 영향요인을 확인하고자 하였다. 분석 결과 약 40% 가량의 노인이 건강 도움이 필요할 때 간호사 방문 서비스를 이용할 의향이 있다고 응답했고 간호사 방문형 서비스가 필요한 참여자는 1회 방문당 12,650원을 지불할 의사가 있음을 보고하였다.
현재 대표적인 간호사 방문형 서비스 중 지역사회 노인을 대상으로 제공하는 서비스는 2008년 도입된 LTC의 방문간호서비스가 대표적이다. 노인 대상의 방문형 간호서비스에 대한 이용 의향을 보고한 문헌으로 LTC 제도 도입 전 LTC의 방문간호서비스에 대한 함의를 얻기 위해 수행한 연구가 있다. 연구자는 65세 이상 노인을 대상으로 본인 일부 부담 여부에 따른 재가 간호 서비스 이용 의향을 분석하였고, 무료일 경우 43%가 서비스를 사용할 의향이 있다고 답했으며, 비용을 지불하는 경우는 5%만이 이용 의향이 있음을 보고하였다[14]. 이후 노인 대상 재가 서비스에 대한 이용 의향 연구에서는 재가복지서비스 중 방문간호사업에 대해 장래에 이용할 의향이 56.3% [27], 방문간호, 간병 등을 포함한 지역사회 보건의료서비스에 대해 병원 외래방문 경험이 없는 경우 40.2% [28]로 나타났다. LTC 방문간호서비스의 이용 의향에 대한 최근 연구에서는 52.8%로 보고되었다[11]. 본 연구 결과에 비해 대부분 높은 결과를 확인할 수 있으나, Lee와 Lee [27]의 재가복지서비스는 지역보건법에 의해 수행되고 있는 방문간호사업으로 비용 부담이 낮은 사업이며, Lee와 Bae [28]의 연구는 방문간호 및 의료, 간병, 건강증진 프로그램 모두를 포함한 서비스를 대상으로 하였고, Kim과 Kim [11]은 경기도 지역주민을 대상으로 한 제한점이 있다. 따라서 전국 지역사회 노인을 대상으로 한 본 연구 결과는 추후에 이루어질 연구 결과의 참고자료로서 의미를 가질 수 있다. 연구 결과와 달리 실제 LTC 급여이용자 중 방문간호서비스를 이용하는 수급자는 1.3%로 매우 저조하므로[29], 간호사 방문형 서비스 활성화를 위해서는 제공되는 간호의 질을 보장하고 방문간호 이용을 저해하는 정책적 요인들의 개선이 함께 이루어야 할 것이다.
국내 방문형 간호서비스 비용은 의료기관 가정간호사업과 LTC 방문간호사업 및 보건소 방문 건강관리사업이 각각 다른 근거에 따라 운영되고 있다. 사회·문화·경제적으로 건강이 취약한 계층을 대상으로 하는 방문 건강관리사업은 무료로 운영되고 있으며 의료기관 가정간호서비스나 LTC 방문간호서비스는 국민건강보험과 LTC에서 사용자 본인이 일부 금액을 부담하고 있다. 주 수혜 대상이 유사한 LTC 방문간호서비스는 간호조무사가 포함된 간호 인력이 제공하며 급여비용은 2021년 기준으로 서비스 제공 시간에 따라 36,530~55,120원으로 책정되어 있고 그중 일부를 본인이 부담하는데 일반대상자는 급여비용의 15%를 부담하게 되어 급여 제공 시간에 따라 5,410~8,170원을 수혜자가 지불한다[30]. 연구 참여자의 적정지불금액 12,650원을 LTC 방문간호의 일반대상자 본인부담금과 비교하면, 가장 급여비용이 높은 60분 이상 급여를 제공했을 때의 본인부담금보다 1.5배 높은 금액이며 이를 LTC 기준의 급여비용으로 환산하는 경우 1회당 84,000원가량의 급여비용 산정이 가능할 것이다. 2018년 지역사회 통합 돌봄 케어 도입으로 노인들의 재가 의료 및 건강관리에 대한 필요가 증가하고 있고 그 과정에서 간호사의 역할과 참여 범위가 확대되고 있다. 향후 지역사회 방문형 간호서비스 확대·도입 시에는 재가 방문간호사에 대한 적정가치가 책정되어야 할 것이다. 연구 결과는 간호사 방문형 서비스 비용 산출에 보건의료 소비자의 가치를 반영한 합리적이고 적정한 비용 책정을 위한 근거로 활용될 수 있을 것이다.
2. 이용 의향 및 적정지불금액 영향요인
간호사 방문형 서비스를 선택하고 지불하기 위한 결정은 많은 요인이 복합적으로 상호 작용을 한 결과이다. 연구 결과, 노인들이 주관적으로 인식하는 낮은 건강 상태와 소속 모임이나 기관을 통한 사회활동 참여 및 지역사회 건강서비스인 건강증진 프로그램을 경험이 서비스 이용 의향과 적정지불금액을 높이는 것으로 확인되었다.
주관적 건강 상태는 객관적인 건강 상태와 유사한 결과를 보여 건강지표로 사용할 수 있어[31] 건강 상태 대리지표로 활용하고 있다. 개인이 인식하는 낮은 건강 상태가 지역사회 간호사 방문형 서비스를 선택하는 요인으로 작용한 연구 결과는 많은 지역사회 건강복지서비스의 재가 돌봄과 관련된 연구에서 주관적 건강 상태가 낮을수록 방문간호가 포함된 재가 서비스 이용 의향이 높다는 결과를 지지하고 있다[11, 13, 28]. 반면 주관적 건강 상태가 지불금액에 영향을 미치는 선행 연구는 보건 분야 WTP 연구로 주관적 건강 상태가 유의한 영향이 없거나[32], 건강한 노인의 WTP가 높은 것으로 나타났다[33]. 본 연구에서는 주관적 건강 상태가 보통 이하인 경우 이용 의향은 물론 적정지불금액도 높게 나타나 노인의 간호사 방문형 서비스에 대한 요구가 높은 것으로 해석할 수 있다.
건강 관련 요인 중 건강 관련 삶의 질(EQ-5D index), 일상 활동 점수, 낙상 경험 및 주관적 우울은 이용 의향과 적정지불금액에 유의한 영향을 미치지 않았다. EQ-5D index와 일상 활동 점수의 경우 주관적 건강 상태와 유의한 관련이 있는 변수[34]로 주관적 건강 상태의 영향으로 인한 결과로 해석된다. 낙상은 여성이 남성보다 낙상률이 높고[3] 선행연구에서도 여성의 경우 낙상 경험이 의사 재가 서비스에 대한 이용 의향과 WTP에 영향 미치는 요인으로 확인된 바가 있어[35], 향후 성별에 따른 추가 분석이 필요한 것으로 사료된다. 노인 대상 가정방문 서비스가 신체적·심리적 기능 저하를 감소시키는 체계적 문헌 고찰 결과[36]가 보고된 바 있으나 본 연구에서는 주관적 외로움이 미치는 영향은 확인되지 않았다.
종교 활동, 취미활동 봉사활동 및 친목 모임 참여하는 노인의 사회적 활동 참여도 서비스 선택에 주요 요인으로 나타났다. 사회적 관계는 사회적 지원을 제공하고 사회적 지원은 도구, 정보, 정서 및 평가 지원을 제공할 수 있는 가족, 친구, 이웃, 동료 및 의료 서비스 제공자와의 상호 작용으로 정의되기도 한다[37]. 노인의 사회적 관계에 대한 연구를 살펴보면, 사회적 지원 네트워크 참여를 즐기는 노인은 신체 및 정신건강 상태가 더 좋은 경향이 있고[38, 39]. 사회적 고립은 부정적인 건강 결과 또는 잠재적인 건강 위험 요인이 되어 보건의료서비스 이용 증가를 보고한 연구도 있다[40, 41]. 이에 노인의 건강을 결정하는 핵심 요소 중 하나로 사회적 참여를 제안하고 있다. 이처럼 노인의 사회활동에 대한 연구는 대부분 노인 건강 결과 또는 보건의료 서비스 이용과 관련한 사회적 상호 작용에 대한 연구이다. 노인의 사회활동이 보건의료 서비스 선택에 미치는 영향을 연구하는 경우는 거의 없는 실정이나, 45세 이상 성인을 대상으로 인도에서 수행된 연구에서 건강 문제가 있을 때 사회활동을 통한 정보획득으로 비의료인에 의해 제공되는 전통적인 서비스보다 전문 의료인에 의해 서비스가 제공되는 기관을 선택하는 결과[42]는 노인들이 사회관계망을 통해 전달받은 건강관련 정보가 의료서비스 선택에 영향을 미치는 것[22]과 유사한 맥락으로 참고할 수 있다. 국내에서는 노인 돌봄 유형에서 사회관계망 형성이 좋은 노인은 자기 돌봄보다 재가 서비스를 포함한 전문 돌봄을 선호한다는 보고가 있다[12]. 노인들은 사회적 관계와 지원을 통해 많은 정보에 접할 수 있게 되고, 이런 상호작용을 통해 정보에 대한 가치판단, 정보대처 능력 및 서비스 접근성 등 정보 활용 역량이 함께 증가하는 것으로 평가할 수 있다.
지역사회기반 의료 또는 건강서비스 만족도(경험) 요인은 이전의 의료서비스나 지역사회 건강서비스의 개인적인 만족 경험이 대체 서비스 또는 상호보완 서비스를 선택하는 대안 평가 과정에 영향을 미칠 것으로 예측하였으며, 연구 결과 지역사회 노인 건강증진 프로그램 참여 경험이 간호사 방문형 서비스를 이용하려는 의향과 적정지불금액을 높이는 것으로 확인되었다. 이는 의사 가정방문 서비스 WTP 연구[35]와 동일한 결과이며 노인들의 사회서비스 이용 활성화를 위해 서비스 이용 예측 요인을 분석한 연구에서도 복지관 이용이 서비스 선택에 영향을 미친다는 보고[43] 등 과거의 관련 서비스의 경험이 서비스 선택에 영향을 주었음을 알 수 있다.
본 연구는 소비자의 서비스 구매 의사결정 과정에 영향을 미치는 요인을 분석하기 위해 개인 특성과 사회경제적 변수를 통제하고 영향력을 살펴보았다. 그럼에도 독거가 간호사 방문형 서비스 이용 의향에 영향을 주는 요인으로 확인되었다. 독거노인은 가족동거 노인보다 건강 위험이 높은 환경에서 살고 있다. 가족으로부터 얻는 정서적 및 경제·사회적인 지원이 없거나 미약하기 때문에 일상생활 자립을 유지하거나 안전한 생활이 어렵고 타 연령대보다 건강 문제 발생위험이 높을 뿐 아니라 사회적 지원체계에서 제외되어 건강보호 사각지대에 놓일 위험이 상대적으로 높다[44]. 또한 건강 상태와 건강 관련 습관이 더 나쁘며[45], 부부가구나 성인 가구원 동거가구에 비해 의료비에 대한 부담을 더 느끼는 것으로도 나타났다[46]. 또한 동거가족 수가 적을수록 방문간호나 재가 서비스 이용 의향이 높아진다[11, 12, 13]. 대만의 한 연구에 따르면 독거노인이 많이 받는 사회서비스 중 재정이 지원되는 의료서비스나 무료건강검진 및 간호사 방문 서비스를 많이 이용하는 것으로 나타나[47] 독거노인의 간호사 방문형 서비스에 대한 요구가 높다는 것을 알 수 있다.
본 연구는 노인들의 간호사 방문형 서비스에 대한 가치를 확인하고 지불의사 및 금액에 영향을 미치는 요인을 확인하였으나 방법론의 한계로 제한점을 가진다. 우선 유사한 서비스에 대한 비용 지불 경험이 거의 없는 참여자에게 간호사 서비스에 대한 가격 추정치 제공 없이, 개방형 설문조사 방법으로 지불하고자 하는 최대금액이 아닌 적정금액을 질문하였다. 또한 간호사 방문형 서비스의 종류, 서비스 제공 방법 및 시기 등에 대한 세부 설명이 없어 서비스 발생 상황에 대한 불확실성이 존재한다. 시장에서 거래되지 않아 현실에서 관찰될 수 없는 공공재 등 비시장재에 대한 신뢰성 있는 WTP 추정치를 도출하기 위해 적용할 수 있는 방법론은 조건부 가치측정법(contingent valuation method [CVM])과 컨조인트 분석법(conjoint analysis method)이 대표적이다. 컨조인트 분석법은 재화의 화폐적 가치를 직접 질문하지 않고 공공재의 여러 속성을 조합하여 개별 속성의 수준 변화로 가치를 도출하는 방식이다. CVM은 응답자들이 경제적 가치를 판단하고 금액을 제시할 수 있도록 해당 서비스와 서비스 제공 상황에 대한 이해를 높이기 위해 상황을 설명하고 가치를 판단할 수 있도록 가상의 시나리오를 구성하여 활용하는 방법이다. CVM은 가상의 시나리오 기반의 설계과정의 오류 가능성과 친숙하지 않은 대상의 가치 측정으로 신뢰성의 문제 등이 제기되었으나 이후 지속적인 단점을 보완하고 현실적인 결과를 도출한다고 보편적으로 인정되고 미국 국립해양대기관리국(National Oceanic and Atmospheric Administration)에서 가이드라인을 제시하면서[48] 주목을 받고 있는 방법이다. 따라서 단순 설문조사를 통해 도출된 적정지불금액은 CVM이나 컨조인트 분석법에 비해 추정가격에 대한 신뢰성과 타당성에 한계가 있으므로 결과 해석에 주의가 요구된다. WTP 추정을 위해 최근 활용이 높은 CVM법의 설문 방법은 최대지불금액을 직접 응답하게 하는 개방형 질문, 금액의 범위를 제공하고 응답자가 지불하거나 지불하지 않을 최소금액과 최대금액을 지정하게 하는 지불카드, 지불금액을 제시하고 단 한번의 ‘예’ 또는 ‘아니오’ 응답에 대한 찬성 비율을 추정하는 기준제시 질문, 제시된 값에 대한 응답자의 선택(예 또는 아니요)에 따라 질문을 반복하는 입찰게임(bidding game) 그리고 정해진 특정금액에 ‘예’ 또는 ‘아니오’롤 응답하는 양분선택형 질문(dichotomous choice) 등 다양한 방법이 활용되고 있다. 일반적으로 CVM 개방형 질문에 의한 가상의 가치는 실제 가치보다 높다[49]. 본 연구에서 도출된 간호사 방문형 서비스에 대한 노인들의 지불 가능한 비용은 적정금액으로 질문하여 WTP 정의와 다르고 가상 값이 아닌 실제 값으로 금액이 적게 도출되었을 가능성을 짐작할 수 있다. 두 번째는 단면조사 연구로 영향요인의 인과관계를 추론하기 어렵고, 보건의료 서비스 비용과 관련된 WTP 연구에서는 유병기간, 질병 중증도 등 건강 특성에 영향을 받게 되나 2차 자료로 수행하여 서비스 선택에 영향을 미치는 모든 변수를 포함하지 못해 연구 결과가 과소 또는 과대평가 가능성이 존재한다. 또한 상대적으로 표본 수가 작아 연구 결과의 일반화에 주의할 필요가 있다. 세 번째는 소비자 인지과정을 적용하기 위해 개인의 인구 사회학적 요인을 통제하였음에도 독거노인은 서비스 선택에 강한 영향력을 보였다. 독거는 사회적 고립이나 외로움이 반드시 동반되지는 않으나 사회적인 변화에 따른 의미를 가지는 변수이다[50]. 사회적 요인으로서 ‘독거’를 분류하여 다룰 필요가 있으나 소비자 구매의사결정과정의 구성요소와 부합하지 않아 독거의 영향력을 충분히 해석하지 못한 제한점이 있다.
그럼에도 본 연구가 가지는 의미는 첫 번째, 지역사회 노인대상 간호사 방문형 서비스에 대한 적정지불금액으로 노인 소비자의 서비스 가치를 도출한 첫 연구이다. LTC나 지역사회 노인돌봄제도를 통해 재가서비스에 대한 노인들의 서비스 이용의향에 대한 연구는 다수이나 WTP 등 비용에 대한 연구는 확인하기 어렵다. 또한 전국에 있는 노인을 대상으로하는 간호사 방문형 서비스에 대한 적정지불금액 연구로 WTP 연구 등 후속연구에 참고자료로 그 활용이 가능할 것이다. 두 번째는 간호사 방문형 서비스 선택과정을 건강문제와 내·외부의 정보탐색 및 평가를 통해 선택이 이루어는 소비자의 서비스구매결정과정을 적용하여 보건의료서비스 선택이 소비자의 인지과정을 통해 이루어지고 있음을 확인하였다. 세 번째는 노인의 사회활동과 지역사회 건강증진 프로그램을 통해 간호사 방문형 서비스 확대와 활성화에 기여할 수 있다는 점이다. 노인이 건강증진 목적의 프로그램에 참여하는 것은 건강관리 행위이며 프로그램 참여경험이 다른 지역사회 건강서비스 선택에 상호·보완하는 프로그램의 요소로 작용할 수 있음과 동시에 일종의 사회참여로 해석이 가능하다. 따라서 노인 소속모임과 건강프로그램 등 사회 활동을 통한 정책 정보제공 또는 홍보 등의 개입은 정책 활성화에 도움이 될 것이다.
결론
본 연구는 지역사회 노인 대상 간호사 방문형 서비스에 대한 적정지불금액에 대한 첫 연구로 지역사회에 거주하는 노인 39.1%가 간호사 방문형 서비스에 이용 의향을 보였으며, 실제 서비스가 필요한 노인들은 1회 간호사 방문의 가치를 12,650원으로 제시하여 현재 방문간호서비스가 제공되고 있는 LTC의 비용보다 높은 비용으로 간호사의 가치를 평가했다. 간호사 방문형 서비스 선택과정에 소비자 행동론의 인지과정을 적용하였으며 서비스에 대한 선택 및 적정지불금액은 개인의 건강 상태와 지역사회 건강서비스 이용 경험이나 만족도와 더불어 사회적 요인의 상호작용에 따라 영향을 받았다. 서비스 이용 의향과 적정지불금액에 영향을 주는 요인을 통해 간호사 재가 서비스가 필요한 노인 그룹과 간호사 방문형 서비스 확대를 위해 상호 보완 및 협조, 연계가 필요한 창구를 확인하였다. 본 연구는 국내 간호사 방문형 서비스에 대한 노인의 적정지불금액에 대해 처음 시도된 연구로 지역사회 노인 대상으로 간호사 방문형 서비스 수요예측과 소비자 중심의 비용책정 근거로 활용될 수 있을 것이다.
더불어 연구 결과를 바탕으로 다음과 같은 제언을 하고자 한다. 첫째, 간호사 방문형 서비스 이용 의향 및 WTP에 대한 후속 연구가 필요하다. 노인을 대상으로 간호사 방문형 서비스에 대한 첫 적정지불금액 연구로서 의미가 있으나 개방형 설문조사로 금액을 도출하였으므로, 더 타당한 WTP 추정을 위해 합리적으로 가상의 시나리오를 설계하고 수행과정을 적절하게 통제할 수 있는 CVM을 적용한 연구가 이루어질 필요가 있다. 둘째, 현재 이루어진 연구는 간호사의 방문 서비스를 포괄하여 추정한 금액이다. 재가 지역사회 방문을 통해 제공되는 직접 간호, 투약 및 주사, 다양한 교육 및 상담 등 간호사 서비스 내용에 따른 이용 의향과 WTP 연구가 필요하다. 더불어 간호서비스에 전반에 대한 적정비용 책정을 위한 WTP 연구 활성화가 요구된다. 현재 간호서비스는 독립적으로 분류되어 비용이 책정된 경우가 많지 않으나 현대 과학기술의 발달과 더불어 간호 전문성도 진화하고 있어 간호서비스에 대한 적정 비용 보상이 필요하다. 이를 위해 간호서비스 분류 노력과 소비자의 가치를 반영한 적정비용에 대한 근거자료 산출 방법론으로 건강보험제도 진입을 위한 정책 지원을 가능하게 될 것이다. 마지막으로 간호사 방문형 서비스 이용 의향과 실제 서비스 이용을 확인하기 위한 종단적인 후속 연구가 필요하다. 현재 국내 방문간호사업이 매우 저조한 상황에서 서비스 실사용의 선행 요소로 서비스 수요를 예측하고 이후 서비스 이용현황 분석을 통해 간호사 방문형 서비스 확대 및 활성화를 위한 정책적 시사점을 제공할 수 있을 것이다.
이 논문은 제1저자 서소영의 2021년도 박사학위논문의 일부를 발췌한 것임.
This manuscript is based on a part of the first author’s doctoral dissertation from Chung-Ang University. Year of 2021.
CONFLICTS OF INTEREST:The authors declared no conflict of interest.
AUTHOR CONTRIBUTIONS:
Conceptualization or/and Methodology: Seo S & Jang SN.
Data curation or/and Analysis: Seo S.
Funding acquisition: None.
Investigation: None.
Project administration or/and Supervision: Seo S & Jang SN.
Resources or/and Software: Seo S & Jang SN.
Validation: Jang SN.
Visualization: Seo S & Jang SN.
Writing original draft or/and Review & Editing: Seo S & Jang SN.
ACKNOWLEDGEMENTS
None.
DATA SHARING STATEMENT
Please contact the corresponding author for data availability.
References
-
Statistics Korea. 2019 life table [Internet]. Daejeon: Statistics Korea; c2020 [cited 2021 Aug 17].Available from: https://kostat.go.kr/portal/korea/kor_
nw/1/1/index.board?bmode=read&aSeq=386324.
-
-
Ministry of Health and Welfare (MOHW). All policies include health, reducing the health gap between regions and income!; Establishment and presentation of the 5th Comprehensive National Health Promotion Plan (Health Plan 2030, ’21~’30) [Internet]. Sejong: Ministry of Health and Welfare; c2021 [cited 2021 Aug 17].Available from: http://www.mohw.go.kr/react/al/sal0301vw.jsp?PAR_
MENU_ ID=04&MENU_ ID=0403&page=1&CONT_ SEQ=363279.
-
-
Jung KH, Oh YH, Kang EN, Kim KR, Lee YK, Oh MA, et al. In: The survey on the actual conditions of older persons in Korea in 2017. Sejong: Ministry of Health and Welfare; 2017 Nov.Report No.: 11-1352000-000672-12.
-
-
Ministry of Health and Welfare (MOHW). Live a healthy old age in the place where the elderly lived. Announcement of 「Basic Plan for Integrated Community Care (Step 1: Community Care for the Elderly)」 [Internet]. Sejong: Ministry of Health and Welfare; c2018 [cited 2021 Mar 26].
-
-
Park E. Current state and the future tasks of home visit nursing care in South Korea. Journal of Agricultural Medicine and Community Health 2019;44(1):28–38. [doi: 10.5393/JAMCH.2019.44.1.028]
-
-
Kang SB, Kim H. The relationship between home-visit nursing services and health care utilization among nursing service recommended beneficiaries of the public long-term care insurance. Health Policy and Management 2014;24(3):283–290. [doi: 10.4332/KJHPA.2014.24.3.283]
-
-
Lee JS, Han EJ, Kang IO. The characteristics and service utilization of home nursing care beneficiaries under the Korean long term care insurance. Journal of Korean Academy of Community Health Nursing 2011;22(1):33–44. [doi: 10.12799/jkachn.2011.22.1.33]
-
-
Lim JY, Kim EJ, Choi KW, Lee JS, Noh WJ. Analysis of barriers and activating factors of visiting nursing in long-term care insurance. Journal of the Korea Contents Association 2012;12(8):283–299. [doi: 10.5392/JKCA.2012.12.08.283]
-
-
Kim JH, Kim HY. A study on the factors influencing use intention of community care services in elderly: Focusing on Gyeonggi province. The Journal of Korean Policy Studies 2020;20(3):43–72. [doi: 10.46330/jkps.2020.09.20.3.43]
-
-
Yang EJ, Kim SE. A study on factors affecting the elderly care preferences: Focusing on the enabling factors of Anderson behavioral model. Korean Journal of Gerontological Social Welfare 2019;74(1):61–90. [doi: 10.21194/kjgsw.74.1.201903.61]
-
-
Ha SC. The factors affecting the elderly’s preferences for types of care: Focusing on family care, professional home care, and institutional care. Social Welfare Policy 2019;46(2):27–55. [doi: 10.15855/swp.2019.46.2.27]
-
-
Liu LJ, Fu YF, Qu L, Wang Y. Home health care needs and willingness to pay for home health care among the empty-nest elderly in Shanghai, China. International Journal of Gerontology 2014;8(1):31–36. [doi: 10.1016/j.ijge.2013.01.013]
-
-
Drummond MF, Sculpher MJ, Claxton K, Stoddart GL, Torrance GW. In: Methods for the economic evaluation of health care programmes. 4th ed. Oxford: Oxford University Press; 2015. pp. 1-464.
-
-
Lee JH, Lee YE, Lee MH, Sohn SK. A study on the expressed desire at discharge of patients to use home nursing and affecting factors of the desire. The Korean Journal of Rehabilitation Nursing 1999;2(2):257–270.
-
-
Ko SK, Park JY. Determination of nursing price using willingness to pay. Journal of Korean Academy of Nursing Administration 2001;7(2):205–221.
-
-
Jang SN, Kim CO, Seo DM, Son HS, Jeon GS. In: Developing community based health promotion program for older population. Yongin: Seokcheon Sharing Foundation; 2017 Dec. pp. 1-135.
-
-
Nam HS, Kim KY, Kwon SS, Koh KW, Kind P. In: Research report for estimating quality weights of quality of life survey tool(EQ-5D). Cheongju: Korean Centers for Disease Control & Prevention; 2007 Jul. pp. 54.
-
-
Tobin J. Estimation of relationships for limited dependent variables. Econometrica 1958;26(1):24–36. [doi: 10.2307/1907382]
-
-
Lee JM, Lee SY. Factors affecting the elderly’s preference for utilization of community care services. Journal of Welfare for the Aged 2006;32:203–222.
-
-
Lee SY, Bae JY. A study on promoting the linkage between hospital care and community health services for the low-income elderly with chronic disease. Korean Journal of Social Welfare Studies 2011;42(2):303–322. [doi: 10.16999/kasws.2011.42.2.303]
-
-
Ministry of Health and Welfare (MOHW). 2019 Long-term care survey results announcement [Internet]. Sejong: Ministry of Health and Welfare; c2020 [cited 2021 May 1].Available from: https://www.mohw.go.kr/react/al/sal0301vw.jsp?PAR_
MENU_ ID=04&MENU_ ID=0403&CONT_ SEQ=353801.
-
-
National Health Insurance Service (NHIS). Long-term care insurance benefit usage guide for the elderly [Internet]. Wonju: National Health Insurance Service; c2021 [cited 2021 June 5].Available from: https://www.longtermcare.or.kr/npbs/e/d/770/openBenefitsGuid.web?menuId=npe0000002587.
-
-
Lee JH, Kim G. The relationship of subjective health status, sarcopenia and health related quality of life of the elderly in long-term care facilities. Journal of the Korean Society for Wellness 2020;15(3):417–429. [doi: 10.21097/ksw.2020.08.15.3.417]
-
-
Forbes D, Montague P, Gibson M, Hirdes J, Clark K. Social support deficiency in home care clients. Perspectives 2011;34(3):5–17.
-
-
Heo WG. A study on the participation in social activities of the elderly and the developmental trajectories of depression. Social Science Research Review Kyungsung University 2017;33(2):183–206. [doi: 10.18859/ssrr.2017.05.33.2.183]
-
-
Faulkner KA, Cauley JA, Zmuda JM, Griffin JM, Nevitt MC. Is social integration associated with the risk of falling in older community-dwelling women? The Journals of Gerontology Series A: Biological Sciences & Medical Sciences 2003;58(10):M954–M959. [doi: 10.1093/gerona/58.10.m954]
-
-
Self S, Basuroy S. Factors influencing healthcare choices by the elderly in India: Role of social interactions. International Journal of Social Economics 2017;44(9):1231–1251. [doi: 10.1108/IJSE-12-2015-0340]
-
-
Jeon BJ, Han AK. Predictors of social service utilization of elderly using the Anderson model. Journal of Digital Convergence 2014;12(8):19–27. [doi: 10.14400/JDC.2014.12.8.19]
-
-
Lee DY, Park JD. A study on the factors for the elderly living alone at home to determine their participation in a health promotion activity program: With the application of Anderson model. Social Welfare Policy 2011;38(4):1–23. [doi: 10.15855/swp.2011.38.4.1]
-
-
Negrini ELD, Nascimento CFd, Silva Ad, Antunes JLF. Elderly persons who live alone in Brazil and their lifestyle. Revista Brasileira de Geriatria e Gerontologia 2018;21(5):523–531. [doi: 10.1590/1981-22562018021.180101]
-
-
Kim JS, Han YJ. The effect of household type on the medical burden of the elderly living in a local government that has entered a super-aged society. Journal of the Korea Contents Association 2017;17(7):610–621. [doi: 10.5392/JKCA.2017.17.07.610]
-
-
Huang LH, Lin YC. The health status and needs of community elderly living alone. Journal of Nursing Research 2002;10(3):227–236. [doi: 10.1097/01.jnr.0000347602.81885.69]
-
-
Arrow K, Solow R, Portney PR, Leamer EE, Radner R, Schuman H. Report of the NOAA panel on contingent valuation. Federal Register 1993;58(10):4601–4614.
-
-
Botelho A, Pinto LC. Hypothetical, real, and predicted real willingness to pay in open-ended surveys: Experimental results. Applied Economics Letters 2002;9(15):993–996. [doi: 10.1080/13504850210148143]
-
-
Friedman NL, Banegas MP. Toward addressing social determinants of health: A health care system strategy. The Permanente Journal 2018;22:18-095 [doi: 10.7812/TPP/18-095]
-
 KSNS
KSNS
 Submit an article
Submit an article

 Cite
Cite